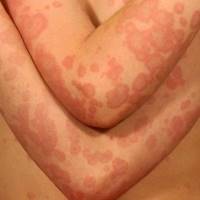
С каждым годом число аллергиков неумолимо растет. Если раньше этой болезнью страдал каждый 6 ребенок, то теперь эта цифра приближается к 50% из родившихся малышей.
Симптомы аллергии испытывает каждый второй, а востребованность аллергологов и дерматологов все увеличивается.
В данной статье поговорим о таком аллергическом заболевании, как токсико аллергический дерматит, и его разновидностях.
- Людьми страдающими дерматитом очень часто допускается одна большая ошибка:
Пациент, пытается устранить внешние признаки заболевания, но устранение внешних проявлений псориаза, не решает проблему изнутри.
Грубо говоря, даже если получается снять признаки дерматита снаружи и привести кожу в порядок — внутри организма болезнь продолжает пожирать аутоиммунную систему, что провоцирует тяжелейшие заболевания, значительная часть которых смертельны. Особенно страшен тот факт, что дерматит способен провоцировать раковые опухоли.
- Единственное средство, которое на текущий момент времени доступно для самостоятельного использования больными дерматитом — это специальное средство «».
- Читайте подробности в .
Что это такое?
Токсидермия
Токсикодермия относится к аллергическим заболеваниям, однако она имеет свои особенности. Заболевание достаточно тяжелое, что обуславливает токсический эффект.
Токсико аллергический дерматит развивается при непосредственном проникновении аллергена в кожу, поэтому основными возбудителями являются химические вещества, лекарства, бытовая химия, непривычные продукты, резкие запахи, татуировки.
Таким образом, раздражитель может попадать в кровь через:
- Кожу (наружно, внутримышечно, внутривенно, подкожно)
- Дыхательные пути
- Пищеварительный тракт
Лечение должно проводиться только под присмотром врача, при этом в тяжелых случаях может потребоваться госпитализация, особенно если реакция развилась на лекарственный препарат или инъекцию.
Не каждый человек может заболеть токсическим дерматитом. Существуют предрасполагающие факторы, которые способствуют тому, что у человека повышается чувствительность. К ним можно отнести:
- Генетическая предрасположенность. Как это ни странно, но аллергия может передаваться по наследству. У родителей – аллергиков в 90% случаев рождаются дети с гиперчувствительностью. Единственный способ уберечь ребенка от дальнейших проблем – правильно питаться матери до конца периода вскармливания, создание гипоаллергенного быта, исключение из рациона малыша продуктов, которые могут спровоцировать аллергию.
- Неблагоприятная экологическая обстановка. Те люди, которые живут в районах сильного загрязнения, чаще страдают аллергическими заболеваниями. Грязный воздух, вода и почва делают организм уязвимым не только к бактериям, но и к аллергенам.
- Неправильное питание матери во время беременности и в период грудного вскармливания. Все те вещества, которые употребляет женщина, она отдает ребенку. Поэтому нужно сделать так, чтобы малыш получал только лучшее. Аллергию даже у здорового ребенка могут спровоцировать цитрусовые, экзотические фрукты, сладости, шоколад, рыба, орехи, жирное мясо. От этих продуктов лучше отказаться, а отдать предпочтение свежим овощам, легким супам и кашам.
- Хронические заболевания, отклонения в работе органов пищеварения, иммунной системы, гормональные сбои.
- Работа на вредном производстве, постоянный контакт с раздражителем.
Генная предраположенность к заболеванию токсико-аллергическим дерматитом.
Если у вас никогда не было аллергии, это не значит, что она еще не проявится. Нужно быть внимательными к своему организму и вовремя обращаться к врачу.
Разновидности заболевания
Токсико аллергический дерматит имеет несколько разновидностей, которые отличаются типом веществ, вызвавших реакцию:
- Буллезная. Данный тип могут вызвать йодистые соединения и бром.
- Пятнистая. Источником является мышьяк, ртуть, соединения золота и левамизол.
- Пустулезная (гнойничковая). Провоцирует передозировка витаминов группы В, а также соединения лития и галогены.
- Папулезная. Могут вызывать препараты, в составе которых есть тетрациклин.
- Уртикарная. Источником заболевания может стать антибиотики из ряда пенициллиновых, алкоголь, морфий и другие вещества.
Уртикарная реакция
По названиям разновидностей можно догадаться, какой отличительной чертой обладает каждый тип. Опытный врач по характеру воспалительных элементов может определить, что могло спровоцировать болезнь.
Доктор медицинских наук, профессор Беляев А.С.Стаж работы в области лечения псориаза и дерматита — 12 лет.
Дерматит убивает! Спасайте своих близких, им грозит огромная опасность! Избавьтесь от опасных кожных высыпаний, за две недели.
Уже 2 года на европейском рынке для лечения дерматита. По эффективности он в несколько раз превосходит аналоги – дает не только быстрый эффект после начала применения, но и восстанавливает естественные функции кожных покровов, при этом не имеет побочных эффектов.
Токсико аллергический дерматит характеризуется появлением большого числа покраснений и образований. Это могут быть папулы, пустулы, везикулы, буллы и другие воспалительные элементы.
Обычно пятна локализуются в области складок, паховой зоне, на локтевых сгибах, между пальцев на руках. Также могут располагаться в местах непосредственного контакта с аллергеном (при татуировках), либо поражать организм в целом (при внутривенном введении лекарств).
Покраснения не проходят самостоятельно, как при контактном дерматите, пораженная поверхность чешется и болит, могут появляться пузырьки с серозной или гнойной жидкостью, отдельные гнойнички и язвочки, которые не заживают. Все это доставляет сильный дискомфорт человеку и мешает нормальной жизнедеятельности.
Поэтому лечение у врача является единственным способом быстрее избавиться от неприятных ощущений.
Кроме проявлений на коже, токсикодермия ухудшает общее состояние человека. Нарушается сон и аппетит, человек чувствует головную боль, тошноту, иногда подступает рвота.
Токсический эффект химических соединений способствует повышению температуры тела.
Прик-тест при токсико-аллергическом дерматите
Чтобы лечение дало ощутимый результат, очень важна диагностика. Без нее врач не сможет определить, какое вещество вызвало негативную реакцию организма, а значит не сможет назначить верную терапию.
Именно поэтому после первого приема пациент отправляется сдавать общий анализ крови, мочи, биохимический анализ, гормональный фон.
Также может потребоваться обследование у эндокринолога, гастроэнтеролога, иммунолога.
Для того, чтобы выявить, какое именно вещество вызвало реакцию, могут использоваться аллергопробы. Эти тесты могут быть нескольких видов:
- Прик-тест. Аллерген вводится на небольшую глубину шприцем. Если в этом месте возникает покраснение и воспаление, значит у человека есть аллергия.
- Скарификационные тесты. На коже делают царапины, после чего капают концентрированный аллерген. Волдыри и покраснения также говорят о положительной реакции.
- Наружные тесты. Аллерген крепится к коже в виде пластыря, который пропитан концентратом. Результат смотрят через сутки-двое. Если на месте пластыря обнаруживается краснота, значит на данное вещество есть аллергия.
- Провокационные тесты. Делаются крайне редко, только взрослым и в условиях стационара, так как могут быть опасными. Аллерген вводят в организм непосредственно через дыхательные пути или слизистые оболочки. За реакцией человека наблюдают в течение нескольких суток, так как она может быть непредсказуемой.
Правильное лечение
Лечение у аллерголога состоит из нескольких этапов. Сначала проводится диагностика, затем разрабатывается элиминационная диета, которая будет исключать потенциальные аллергены из рациона.
После этого врач назначает лекарства для снятия симптомов во время острой аллергической реакции, а также базисную терапию, если она необходима.
Основным условием эффективного лечения является полное исключение контакта с аллергеном. Только так можно рассчитывать на улучшение состояния.
Обязательно проводится очищение организма, чтобы вредные вещества быстрее покинули кровь. Детям делают клизмы, взрослым назначают сорбенты.
Терапия включает в себя антигистаминные препараты, а также лекарства для наружного применения, чтобы быстрее вернуть коже здоровый внешний вид, устранить боль и зуд. Самолечение категорически запрещается, это может лишь навредить.
- Если вы читаете эти строки, можно сделать вывод, что Вы или Ваши близкие страдают от дерматита.
- Мы провели расследование, изучили кучу материалов и самое главное проверили большинство способов и средств для лечения дерматита. Вердикт таков:
- Все препараты если и давали, то лишь временный результат, как только лечение прекращалось — болезнь начинала резко прогрессировать.
- Единственный препарат, который закрепил результат — это от дерматита.
- Появившись в Российской Федерации меньше года назад, этот препарат произвел настоящую революцию в борьбе с дерматитом и в предотвращении множества серьёзных заболеваний, ведущих к смерти.
Внимание! Участились случаи продажи поддельного препарата крем-воск Здоров от дерматита. Если вы хотите получить гарантированно качественный продукт, то приобретать его необходимо ТОЛЬКО на .
Кроме того, покупая на официальном сайте, вы получаете гарантию возврата средств (включая транспортные расходы), в случае если препарат не окажет лечебного действия.
Источник: http://1kozhnyi.ru/kozhnye-zabolevaniya/dermatit/toksiko-allergicheskij-dermatit/
Токсикодермии (токсидермии). Симптомы и лечение
Токсикодермии (токсидермии) — болезни кожи, которые развиваются в результате действия различных веществ, попавших в организм через дыхательные пути (рот, нос), подкожно, внутримышечно, внутривенно, через кожу и слизистые оболочки, если это касается лекарств, химических веществ.
Причины токсикодермии
Достаточно частой причиной токсикодермий являются лекарства (антибиотики, сульфаниламиды, анальгин, амидопирин, бутадион, производные барбитуровой кислоты, витамины В1, В6, В12, даже антигистаминные и кортикостероидные препараты).
Пищевые токсикодермии встречаются реже и могут быть вызваны самим пищевым продуктом (пищевые аллергены) или веществами, которые образовались при длительном хранении, порче, или же различными примесями (консерванты, красители).
Возможно развитие токсикодермий результате действия зубных металлических протезов и при металлоостеосинтезе.
Патогенез заболевания. Как развивается токсикодермия?
Основной механизм развития токсикодермий аллергический, редко токсический. Аллергическое поражение кожи происходит через иммунологические механизмы (В-и Т-иммунитет), причем развиваются разные типы аллергических реакций.
Медикаментозная аллергия возникает вследствие попадания в организм даже минимального количества лекарств, при этом проявления медикаментозной аллергии не соответствуют фармакологическому действию лекарств. Возможно развитие перекрестных реакций. Повышенная чувствительность к антибиотикам, сульфаниламидам, производным пиразолона сохраняется до 10-12 лет и более.
В отдельных случаях имеем дело с идиосинкразией (врожденной непереносимостью некоторых веществ), которая является одним из проявлений атопии (атопический дерматит).
Клиническая картина токсикодермии
Проявления токсикодермий разнообразные, на коже могут появляться любые элементы сыпи. Симптоматика токсикодермий обычно неспецифическая. Одно и то же вещество легко может вызывать у одного и того же человека различные клинические проявления.
При этом одинаковая клиническая картина вполне может развиться под влиянием различных химических веществ. Чаще характерна мономорфна сыпь, реже — полиморфная (пятнисто-папулезная, пятнисто-везикулезную, везикуло-буллезная и другие).
Сыпь на коже может сочетаться с поражением слизистых оболочек, общим ухудшением самочувствия и с повышением температуры тела.
Пятнистые токсикодермии — эритематозные, геморрагические (пурпура), точечные, розеолезные, кольцеобразные. Размещаются изолированно, могут сливаться, образуя эритемы значительных размеров, вплоть до развития эритродермий.
Впоследствии на поверхности пятен появляется шелушение, что может по симптомам напоминать проявления розового лишая, при локализации на ладонях и подошвах эпидермис отслаивается пластинами.
Своеобразной формой пятнистой токсикодермии являются эритема девятого дня Милиан, которая развивается на пятый- двадцатый день после начала приема лекарства.
Она характеризуется появлением эритематозных пятен значительных размеров до образования диффузных эритем, которые сопровождаются повышением температуры тела, порой с менингеальными явлениями, артралгиями , головной болью. Течение в большинстве случаев благоприятное.
Токсическая меланодермия развивается вследствие воздействия лекарств (ацетилсалициловая кислота, кальциферол, пенициллин, метациклин гидрохлорид, сульфаниламиды, фенацетин, левамизол, метотрексат, гормональные контрацептивы и др.), вдыхания продуктов сгорания нефти, каменного угля.
Поражение начинается с появления слабой эритемы преимущественно на лице, шее, разгибательных поверхностях рук, реже — на туловище, голенях. На поверхности небольшое отрубевидное шелушение. Впоследствии на фоне эритемы возникает сетчатая пигментация, а также фолликулярный кератоз на коже преимущественно верхних конечностей.
Возможно развитие телеангиэктазий, атрофии, а также ухудшение состояния больного (головная боль, слабость, потеря аппетита, похудание).
Папулезные токсикодермии — диссеминированные воспаленные полушаровидные папулы. Фенотиазины, стрептомицин, тетрациклин, витамин В1, препараты йода, золота, антидиабетические сульфопрепараты могут вызвать сыпь в виде плоских, полигональных папул, напоминающих красный плоский лишай, даже кольцеобразный. Папулы могут сливаться в бляшки.
Узловатые токсикодермии — образование болезненных воспаленных узлов, которые слегка возвышаются над уровнем кожи с нечеткими очертаниями.
Причиной могут быть сульфаниламиды, препараты йода, брома, вакцины, производные пиразолона и салициловой кислоты (противовоспалительные, анальгетики), гризеофульвин, циклофосфан, метотрексат.
Везикулёзные токсикодермии — диссеминированные везикулы с эритематозной каймой.
Возможно развитие везикул только на ладонях и подошвах в виде дисгидроза. Редко развивается универсальная отечная эритема с везикуляцией, мокнутием, отеком лица и конечностей, образованием импетигинозних корочек с пластинчатым шелушением.
Пустулезные токсикодермии связаны с влиянием йода, брома, хлора, фтора, которые выделяются с кожным салом и поэтому высыпаний больше всего на лице, груди, верхней части спины.
Они состоят из пустул и угрей в виде воспаленных полушаровидных папул с пустулой на верхушке. Угри от йода меньших размеров и их всегда больше.
Причиной угреподобной сыпи могут быть также витамины В6, В12, фенобарбитал, изониазид, литий, азатиоприн.
Буллезные токсикодермии — это или диссеминированные буллезные элементы с эритематозной каймой (пемфигоидная токсикодермия), или локализованные (фиксированная буллезная токсикодермия). Могут также проявляться в виде многоформной экссудативной эритемы или эритродермии.
Йодистые буллезные токсидермии локализуются преимущественно в складках, на шее, лице. Могут быть большие буллезные элементы с эксцентричным ростом и склонностью к нагноению, развитию вегетаций на месте эрозий, напоминающие вегетирующих пемфигус.
Высыпания могут локализоваться и на слизистых оболочках.
Токсикодермии, напоминающие полиморфую экссудативную эритему, могут быть вызваны отравлением бензином или угарным газом, действием лекарств, в том числе антигистаминных препаратов.
Токсикодермии типа аллергического васкулита могут вызвать антибиотики, сульфаниламиды, амидопирин, барбитураты, антикоагулянты, витамин В6, бутадион, ацетилсалициловая кислота, препараты йода.
Никотиновая кислота при длительном употреблении может быть причиной изменений на коже, которые напоминают черный акантоз, галогены при длительном применении приводят к туберозному бромодерму или йододерму (бляшки синюшно-красного цвета, покрытые гнойными корочками, под которыми развиваются папилломатозные разрастания).
Течение токсикодермий острое, однако в отдельных случаях может длиться неделями, месяцами.
Токсикодермии могут сопровождаться общим ухудшением самочувствия (повышение температуры тела, недомогание, головная боль), ускорением СОЭ, лейкоцитозом, эозинофилией, анемией, агранулоцитозом, тромбоцитопенией, сочетаться с аллергическими или токсичными висцеропатиями (миокардит, гепатит, нефрит и др.).
Патогистологические изменения в коже для токсикодермии нехарактерны.
Дифференцируют токсикодермии с сифилитической розеолой (не вызывает неприятных ощущений, не шелушится, не сливается, не возвышается над уровнем кожи, характерен анамнез, положительные серореакции), розовым лишаем, псориазом, псориазоподобными сифилидами, красным плоским лишаем, угревой болезнью, многоформной экссудативной эритемой, герпетиформным дерматитом Дюринга.
Лечение токсикодермии
По возможности необходимо устранить этиологический фактор.
В случаях диссеминированной сыпи показана общая терапия (тиосульфат натрия, хлорид или глюконат кальция внутривенно, антигистаминные препараты, аскорбиновая кислота, аскорутин, энтеросорбенты, мочегонные, слабительные препараты, в тяжелых случаях — кортикостероиды).
Наружно — индифферентные взбалтываемые смеси, аэрозоли с кортикостероидами (Содерм, оксициклозоль, оксикорт, полькортолон и другие), кортикостероидные мази (Каризон). Из еды исключают пищевые аллергены.
Профилактика заключается в устранении контактов с веществами, которые подозреваются как этиологические факторы.
Тяжелой формой токсикодермии является синдром Лайелла, или токсический эпидермальный некролиз.
Токсикодермии (токсидермии). Симптомы и лечение
- 0.00 / 5 5
- 1 / 5
- 2 / 5
- 3 / 5
- 4 / 5
- 5 / 5
Источник: http://my-derma.com.ua/toksikodermii-toksidermii-simptomy-i-lechenie/
Токсико-аллергический дерматит кожи
Токсико-аллергический дерматит кожи, или токсикодермия (токсидермия) является острым воспалением кожных покровов, иногда с поражением слизистых поверхностей.
Развитие данного заболевания происходит в результате действия аллергенов, обладающих токсическими свойствами. Аллерген проникает в организм человека через дыхательную систему, пищеварительный тракт, а также через поверхность кожи при различных инъекциях.
Причины токсико-аллергического дерматита
Причины токсико-аллергического дерматита могут быть экзогенной природы и иногда эндогенной. Все чаще лекарственные препараты, бытовые химические средства, продукты питания вызывают аллергию у людей. Это связано с плохой нынешней экологией и уровнем жизни.
Факторами эндогенной природы являются продукты обмена, обладающие токсичными свойствами в результате нарушения работы органов пищеварения, мочевыводящих путей, печени, щитовидной железы, а также при онкологических заболеваниях.
Клинические проявления
Клинические причины токсидермии разнообразны.
Чаще токсидермия проявляется остро в виде дерматитов с папулезными образованиями, узловатыми, везикулезными, пустулезными, напоминая по клинической картине эритему, розовый и красный плоский лишаи, скарлатину, корь и т. д. Течение токсидермий происходит остро обычно в результате влияния экзогенных факторов. Эндогенные токсикодермии чаще принимают хроническую форму.
При особо тяжелом проявлении токсико-аллергического дерматита происходит ухудшение работы нервной системы (раздражительность, депрессия, бессонница, и другое), повышение температуры (ощущение слабости и недомогания), возможно нарушения в работе сердечно-сосудистой системы и многих других органов.
Обширная токсидермия
Патогенез токсико-аллергического дерматита
При проникновение аллергена внутрь организма, он начинает реагировать с функциональными структурами цитоплазмы клеток хозяина (нуклеопротеинами, митохондриями). Возникновение поражений кожи происходит в результате ингибирования лекарственным препаратом ферментов, в дальнейшем приводя к токсическому поражению тканей, сосудов и изменению реактивности организма.
У людей, больных токсико-аллергическим дерматитом в сыворотках крови возникают антитела к токсину.
Приобретение особой чувствительности (сенсибилизация) к какому-либо веществу, определяется количеством аллергена (токсина), проникшего в организм и его антигенной активностью.
Такой повышенной чувствительности способствуют ранее перенесенные аллергические заболевания, генетическая предрасположенность к аллергии и слабая иммунная система.
Диагностика токсико-аллергического дерматита
Выяснить причину токсико-аллергического дерматита достаточно сложно, а иногда невозможно. Для определения аллергена, являющегося причиной дерматита, применяют различные диагностические методы, пробы, в особенности кожные пробы.
Использование провокационных проб позволяет более точно определить данный аллерген и способ его проникновения в организм.
Данные пробы стоит делать с осторожностью и не проводить на пациентах с осложненной формой токсико-аллергического дерматита.
Более безопасными диагностическими пробами являются те, что проводят in vitro. Эти тесты основаны на реакции крови больного с тем токсическим агентом, который вызвал сенсибилизацию. Результаты теста могут быть, как ложноположительные, так и ложноотрицательные.
Биопсия кожных покровов, подвергшихся высыпанию, позволяет обнаружить лимфоцитарные и эозинофильные инфильтрации.
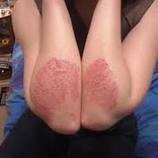
Токсико-аллергический дерматит у детей
Токсико-аллергический дерматит у детей возникает вследствие несформировавшейся иммунной системы. Слабая иммунная система не справляется с попавшими в организм ребенка вредными веществами и тем самым, вызывая аллергические реакции, дерматит.
Основными симптомами выявления аллергического дерматита у детей является возникновение диатеза, сыпи, переходящие иногда в язвочки. Все это сопровождается зудом, приводящим к шелушению кожи. Иногда возникают трещинки или серьезные язвы. При возникновении первых симптомов необходимо сразу обратиться к врачу.
Токсико-аллергическая сыпь на ногах у ребенка
У детей неонатального возраста токсико-аллергический дерматит является более распространенным заболеванием. Если не начать своевременно лечение, то аллергический дерматит может перейти в тяжелую форму. В будущем у ребенка возможно развитие различных хронических заболеваний.
Лечение токсико-аллергического дерматита
Токсико-аллергический дерматит лечиться сложно. Это связано с тем, что выявить причину его возникновения достаточно тяжело:
- Чаще лечением является исключение влияния этиологических факторов, таких как лекарственные препараты, назначаемые больному или химические вещества, с которыми он имел контакт.
- Для быстрой эрадикации токсических веществ из организма выписывают мочегонные средства, слабительные, а также назначают препараты для улучшения работы пищеварительного тракта, почек, печени и т. д.
- В качестве препаратов для десенсибилизации используют растворы кальция глюконата или натрия тиосульфата. Часто для улучшения состояния больного проводят плазмаферез и гемосорбцию.
- Больных с повышенной температурой тела обычно госпитализируют для получения ими полного комплекса лечения и наблюдения.
- Для нормализации работы пищеварительных органов назначают бифидумбактерин или лактобактерин, иногда ферменты.
- Для локального лечения аллергического дерматита используют кортикостеройдные мази, крема и аэрозоли.
- Для внутреннего применения, при особо тяжелых формах токсико-аллергического дерматита назначают кортикостеройдные препараты, такие как преднизолон, гидрокортизон и другие.
У детей, лечение аллергического дерматита в основном заключается в назначение диеты, исключающей продукты, вызвавшие заболевание. Иногда диета сопровождается иммунотерапией для достижения лучшего эффекта лечения.
Профилактические меры
Лучшим способом исключить возможность развития токсико-аллергического дерматита, как у людей взрослого возраста, так и детей – это профилактика данного заболевания.
Есть вероятность, что у людей и детей со слабой иммунной системой токсико-аллергический дерматит возникнет быстрее. Поэтому данной группе людей следует более тщательно подбирать продукты правильного питания, медикоментозные препараты и даже одежду.
Соблюдая все эти рекомендации можно обезопасить себя и своих детей от аллергических заболеваний.
Источник: http://pro-allergiyu.ru/toksiko-allergicheskij-dermatit-kozhi
Симптомы и лечение токсикодермии
Токсикодермию раньше именовали токсико-аллергическим дерматитом, и по своей сути она является воспаленным состоянием кожи в острой форме, вызванным попавшими в кровь аллергическими или токсическими веществами. Именно гематогенное свойство, присущее этому недугу, и отличает его от любого другого дерматита.
Что такое токсикодермия
Главной причиной возникновения токсидермии являются аллергены, попавшие в организм извне в виде пищи, лекарственных средств, различных химических веществ.
фото токсикодермии на ногах
Основные пути попадания – через пищеварительный тракт или дыхательные пути, а возможные аллергические реакции могут быть разных типов. Как правило, больше всего токсидермии подвержены люди, изначально предрасположенные к подобного рода болезням, а также аллергики с такими диагнозами, как экзема, нейродермит или бронхиальная астма.
Впрочем, причина токсикодермии в некоторых случаях бывает и внутренней: организм может сам себя отравить обменными веществами, появившимися в кроки из-за нарушений в работе органов ЖКТ, почек или печени. Что характерно, время проявления токсикодермии может колебаться всего от нескольких часов вплоть до полутора месяцев.
Каковы симптомы токсикодермии
Симптомы могут совершенно различными, но основные их них – высыпания на коже следующих типов:
- пятнистые;
- уртикарные;
- буллезные;
- папулезные;
- везикулезные;
- эритематозно-сквамозные.
Медики сегодня разделяют токсидермию по двум категориям: распространенности и тяжести лечения. В первом случае подвидов два – ограниченная и распространенная токсикодермия.
Во второй категории болезнь делится на легкую и тяжелую формы, причем последняя из них подразделяется еще на три типа.
Первым является синдром Лайелла, представляющий собой самую серьезную форму буллезного дерматита, и являющийся реакцией организма на лекарства вроде антибиотиков, сульфаниламидов и прочих.
Симптомы проявляются в виде быстро ухудшающегося состояния на фоне интоксикации, повышенной температуры и сыпи на коже, похожей на аналогичную при кори или скарлатине.
Спустя два – три часа сыпь (и вся остальная кожа) покрывается гладкими пузырями, содержащими серозные вещества. Они довольно скоро лопаются, превращаясь в эрозионную поверхность красного цвета. Кроме того, может проявиться симптом Никольского, а также могут быть поражены внутренние органы вроде сердца, почек, печени, ЖКТ.
как выглядит эритродермия на фото
Далее следует синдром Стивенса-Джонсона – разновидность токсического кожного некролиза, характерной особенностью которого является отделение мертвых клеток эпидермиса непосредственно от дермы.
Первыми симптомами болезни становятся высокая температура, боли горла и слабость, после чего пораженными оказываются губы, слизистые поверхности рта, язык, горло, глаза и половые органы: на них появляются пузыри, вскрытие которых приводит к кровоточащей эрозии.
После этого вся кожа становится сплошной болезненной поверхностью, а мочеиспускание затрудняется.
Кроме того, глаза опухают и начинают гноить вплоть до слипания век.
Многие участки пораженного кожного покрова становятся фиброзными.
Наконец, третьей тяжелой формой токсикодермии является эритродермия: воспаление кожи с последующей гиперемией, образованием папул и пустул, отеком дермы.
Все эти папулы, буллы и пустулы начинают шелушиться, сливаясь между собой и увеличиваясь в размерах. Иногда они поражают даже волосы и ногти, сопровождаясь при этом сильным зудом, появлением трещин и дополнительным инфицированием.
Диагностировать эту болезнь можно как по ее симптомам, так и с помощью точных анализов.
Лекарственная форма
Эта разновидность токсидермии является экзогенной и подразумевает под собой результат аллергической реакции на попавшие в организм лекарственные препараты. Как правило, аллергены поражают организм человека, попадая в кровь через дыхательные пути или органы пищеварительной системы, реже – путем инъекций (подкожных, внутривенных или внутримышечных).
В этих случаях симптомы, как правило, бывают следующими:
- Папулезное высыпание.
- Эритематозная сыпь.
- Везикулезная сыпь.
- Папуло-везикулярное высыпание.
- Эритродермия.
Очаги поражения локализуются губами, слизистой оболочкой рта, деснами и языком, кожным покровом.
Например, бромистая токсидермия, вызванная употреблением брома, приводит к появлению у пациента «бромистых» угрей или туберозной бромодермы – мягких образований, напоминающих бляшки и немного выступающих над кожей.
То же касается, к слову, и токсикодермии, вызванной йодом, и точно так же эти бляшки являются гнойными, содержащими инфильтрат.
Может ли формироваться у детей
К сожалению, дети тоже подвержены токсикодермии, как и взрослые, а самыми распространенными аллергенами для них являются пищевые продукты.
К ряду наиболее вероятных врачи относят цитрусовые фрукты, клубнику, шоколад, куриные яйца и мед.
В то же время, образования на коже могут возникнуть у совсем маленького ребенка, если аллерген поступил в его организм вместе с молоком матери – в такой ситуации лечение понадобится обоим.
Но возможны также и лекарственные причины болезни, и в случае с детьми таковыми часто являются мази, кремы, компрессы или ванночки. Симптомами такого дерматита оказываются сыпи, волдыри и пузыри на коже, гноящиеся язвочки и узелки.
Как и в случае со взрослыми людьми, поражается кожа, слизистая оболочка рта, половые органы и внутренние органы (в тяжелых случаях).
Особенности лечения токсикодермии
- глюкокортикоиды;
- аминокапроновая кислота;
- димедрол;
- супрастин;
- диазолин;
- адреномиметики;
- миотропные бронхолитики.
В случае сильного зуда пораженных мест кожи врачи прибегают к использованию охлаждающих кремов и кортикостероидных мазей. Если поражение носит обширный характер, последующее лечение сходно с лечением ожогов, при котором больному назначают обильное употребление жидкости и богатую белками и витаминами еду. Кроме того, поражение слизистой рта компенсируется дезинфицирующими, обезболивающими и вяжущими лекарствами, а пострадавшие глаза промывают раствором борной кислоты.
Возможна ли профилактика
Профилактика токсикодермии заключается в двух ключевых моментах. Во-первых, любой новый продукт, потенциально являющийся аллергеном, следует пробовать осторожно, не злоупотребляя им. Зачастую наличие аллергии на один вид пищи подразумевает общую предрасположенность в токсидермии, а значит, и другие продукты могут привести к аллергической реакции такого рода.
Во-вторых, перед употреблением лекарственных препаратов пациент должен убедиться в том, что его врачом был собран полный аллергологический анамнез. Такая предосторожность позволит избежать использования лекарств, способных привести к появлению токсидермии.
Источник: https://furunkul.com/dermatit/toksikodermiya-simptomyi-i-lechenie-s-foto.html
Токсодерматит: причины, симптомы, лечение
Токсодерматит, или токсидермия — это острое воспалительное заболевание, которое затрагивает верхние слои кожи, иногда и слизистые оболочки, и развивается из-за воздействия раздражителя, который попадает в организм воздушно-капельным путем, с пищей, при введении в вену, в мышцу или под кожу. Чаще всего, когда говорят о токсидермии, имеют ввиду лекарственные причины появления симптомов.
Причины развития могут быть совершенно разными, однако чаще всего заболевание связывают с приемом определенных лекарств. В этом случае аллерген попадает в организм путем введении внутрь клеток кожи или других тканей. После этого происходит взаимодействие с компонентами цитоплазмы, из-за чего организм и реагирует определенным образом, например, разрушением тканей.
Есть и другие причины токсидермии:
- еда (аллергия может быть сенсибилизацией организма к определенным продуктам);
- влияние на организм специфических продуктов обмена, из-за нарушений деятельности пищеварительной системы, печени, почек, а также болезней, связанных с обменом веществ, развития новообразований, глистными инвазиями;
- бытовая химия, в том числе красящие вещества, растворители и другие.
Данному заболеванию подвержены люди, которые склонны к появлению аллергических реакций любой этиологии.
Симптомы токсидермии
Главным симптомом данного заболевания является появление высыпаний, которые могут быть разных видов:
- папулезные (наличие бесполостных новообразований в форме купола, овала или с плоской поверхностью);
- эритематозные (обширное покраснение участка кожи);
- везикулярные (пузырьки, наполненные сначала прозрачной, затем мутной жидкостью);
- смешанные.
Инкубационный период длиться от 10 до 20 дней и зависит от индивидуальных особенностей организма.
Сыпь может появляться не только на верхних слоях эпидермиса, но и на слизистых оболочках. Количество очагов свидетельствует о тяжести заболевания, чем их больше, чем шире их распространенность, тем случай тяжелее.
Характер высыпаний практически не зависит от того, какой медикамент их вызвал, поскольку он на каждый организм влияет по-своему, а значит, и сыпь будет отличаться. На слизистой оболочке губ и рта при развитии токсидермии появляется геморрагическое, катаральное, пузырно-эрозивное поражение.
Аналогичная сыпь может появиться на языке, иногда распространяется на всю ротовую полость.
Видео: Причины возникновения токсодерматита
[smartcontrol_youtube_shortcode key=»Токсико аллергический дерматит кожи» cnt=»1″ col=»1″ shls=»false»]
Однако некоторые реакции на медикаменты являются типичными, например, при приеме препаратов на основе йода может возникать только угревая сыпь, которая ведет к развитию бляшек с гнойными корками и эссудатом внутри.
Токсический дерматит может иметь распространенный и фиксированный характер. Во втором случае заболевание проявляется овальными или круглыми пятнами, диаметр которых не более 2–3 см, или коричневыми пятнами, с папулой в центре. Иногда высыпание может появляться только на слизистых оболочках, при этом воспаление отсутствует.
Помимо высыпаний наблюдаются и другие симптомы:
- нарушения работы ЦНС;
- гипертермия;
- поражение ССС;
- чувство жжения, боли, зуд на поврежденных областях кожи.
Типы и формы токсического дерматита
Выделяют такие типы токсико-аллергического дерматита:
- Пятнистая токсидермия, развивается в качестве реакции на ртуть, золото и мышьяк. Основными симптомами являются: коричневые пигментированные пятна, которые шелушатся. Со временем эти пятна могут сливаться и образовывать цельное пятно на коже.
- Буллезная реакция возникает в результате воздействия на организм йода и брома. Основная характеристика заболевания — появление локальных угревых высыпаний на верхнем слое эпидермиса фиолетового цвета.
- Папулезная токсидермия появляется из-за влияния тетрациклина и его аналогов. Папулы могут появляться на разгибах рук и ног.
- Узловатый токсодерматит. Данный тип заболевания очень редкий и причины его развития неизвестны.
- Пустулезный тип токсидермии. Основная причина заболевания — витамины группы В, препараты на основе галогена и лития. Характеризуется наличием гнойничковых высыпаний. Располагаются они, как правило, в области сальных желез.
Видео: Как определить токсидермию?
[smartcontrol_youtube_shortcode key=»***Токсикодермия***|***Toksikodermija***» cnt=»1″ col=»1″ shls=»false»]
Помимо этого выделяются формы дерматита, которые являют собой полноценные заболевания. Такими формами являются:
- Синдром Лайелла, или эпидермальный токсический некролиз. Наиболее тяжелая форма токсодермита, симптомы которой легко спутать с ожогами второй степени. Помимо высыпаний может появляться эритема и повышенная болезненность кожи. Развивается синдром Лайелла следующим образом: на коже появляются пузырьки с жидкость. Со временем они самостоятельно лопаются, после чего на этом месте возникают красные эрозии, способные к слиянию. Распространяются они по всему телу. Синдром Лайелла опасен тем, что при прикосновениях к коже, она начинает отторгаться и свисать. Аналогичный процесс происходит и на слизистых оболочках, в том числе на губах и конъюнктиве. Из-за этого общее состояние пациента при ТЭН очень тяжелое и лечение, практически не помогает, что приводит к летальному исходу. Важно помнить о том, что проявление токсического эпидермального некролиза очень опасно.
- Синдром Стивенса-Джонсона (ССД) — интоксикация организма, на фоне которой развивается аллергическая реакция. Данная форма токсодерматита является злокачественной. Развивается эта болезнь быстро. Первыми появляются лихорадка, боль в мышцах и суставах, а через несколько часов — высыпания на слизистых оболочках. Синдром Стивенса-Джонсона характеризуется сыпью в виде больших пузырьков со сгустками крови, которые покрыты серо-белой пленкой. Появляться очаги поражения могут на глазах, в области половых органов. При синдроме Стивенса-Джонсона к аллергическому поражению слизистых оболочек может присоединиться и бактериальная инфекция, из-за чего состояние пациента ухудшается.
Если отсутствует должное лечение любой формы заболевания, могут возникнуть осложнения, которые затрагивают другие органы, например, почки и печень.
Особенности диагностики
Диагностика данного заболевания заключается в проведении следующих исследований:
- определение реакции дегрануляции базофильных лейкоцитов по Шелли (на стекло со спиртовым раствором нейтрального красного наносятся лейкоцитарная взвесь, сыворотка пациента, аллерген, после чего помещается в тепло) — дает качественную оценку сенсибилизации;
- пероральные пробы;
- определение реакции бластной трансформации лимфоцитов — проводится с бактериальными, лекарственными, бытовыми, пыльцевыми аллергенами.
Для постановки диагноза одного внешнего осмотра пациента недостаточно, поскольку в некоторых случаях заболевание имеет симптомы, которые могут характеризовать скарлатину, корь, эссудативную эритему, плоский лишай. Поэтому лабораторные исследования проводится всегда при подозрении на токсидермию, особенно если есть риск развития тяжелых форм, например, синдрома Стивенса-Джонсона.
Традиционное лечение
Комплексное лечение заключается в следующем:
- вещество, которое вызвало аллергию, отменяют;
- мочегонными и слабительными средствами выводят остатки аллергена;
- десенсибилизирующая терапия, включающая в себе прием противоаллергических препаратов и витамина С;
- прием кортикостероидов при тяжелом течении заболевания, например при синдроме Стивенса-Джонсона;
- энтеросорбция путем приема активированного угля или любых других сорбентов;
- восстановление работы пищеварительной системы с помощью ферментов и эубиотиков.
Видео: Диагностика и лечение токсического дерматита
[smartcontrol_youtube_shortcode key=»Токсикодермия.» cnt=»1″ col=»1″ shls=»false»]
Эффективными являются и наружные средства, а именно, кортикостероидные мазы и водные растворы цинка. В некоторых случаях требуется проведения таких медицинских манипуляций, как плазмафорез и гемосорбция для стабилизации состояния пациента. При тяжелом течении заболевания необходима госпитализация, например, синдром Лайелла требует реанимационных мероприятий.
Что можно делать в домашних условиях?
Заниматься самолечением строго запрещено, однако облегчить состояние в домашних условиях можно. Для этого в первую очередь нужно исключить дальнейшее воздействие аллергена на организм, а также вывести токсины. Делать это нужно под наблюдением врача.
Можно использовать и народные средства при отсутствии противопоказаний:
- для дезинфекции поврежденной кожи подойдет отвар зверобоя, это же средство обладает противовоспалительным действием (2 ст. л. травы залить 200 мл кипятка и дать настояться 2–3 ч., использовать в виде компресса);
- снять раздражение поможет компресс с картофельным соком (картофель натереть и использовать для компресса);
- снять воспаление можно с помощью мази прополиса (10% концентрация), использовать которую нужно на ночь;
- облегчить симптоматику может настой тмина, который используется в виде примочек (10 г тмина залить 1 ст. кипятка, дать настояться).
Токсико-аллергический дерматит — это кожная патология, которая развивается в результате появления аллергической реакции. Если отсутствует должное и своевременное лечение, течение заболевание усложняется и перерастает в синдром Лайелла или Стивенса-Джонсона, которые могут спровоцировать летальный исход. Вот почему так важно вовремя обратиться к специалисту и не заниматься самолечением.
Источник: https://allergolog.guru/zabolevaniya/toksiko-allergicheskij-dermatit.html
Синдром поражения кожи (токсический дерматит)
Проявляется
различными изменениями кожи от
поверхностных
дерматитов до некрозов различной глубины
(прижигающие жидкости,
кожно-нарывные отравляющие вещества
типа иприта, люизита
и др.).
Раздражение глаз
Боли
в глазах,
блефароспазм, слезотечение, конъюнктивит
различной
тяжести. Вызывается раздражающими
газами и парами. Особенно
сильно влияют отравляющие вещества
слезоточивого действия.
Нарушения
«цветного зрения» наблюдаются при
отравлениях салицилатами, аконитом,
наперстянкой и др.
Болевой синдром
Эмоциональная
реакция организма на повреждающее
воздействие со стороны кожи и слизистых
оболочек дыхательного и желудочно-кишечного
тракта, а также вызванная химическими
ожогами (едкие кислоты и щелочи,
раздражающие газы и пары). При отравлениях
сулемой развивается кишечная колика.
При отравлении таллием —
тяжелая
невралгия.
II. Современные методы лечения острых отравлений, общие принципы антидотной и симптоматической терапии при поражении высокотоксичными веществами
Несмотря
на большое количество токсикантов и
разнообразную клинику
отравлений, можно наметить общие принципы
неотложной
терапии при острых отравлениях.
Соответственно этим принципам, включающим
этиологическую, патогенетическую и
симптоматическую
терапию, преследуются следующие цели:
- прекращение воздействия и выведение из организма как невсосавшегося, так и всосавшегося яда;
- обезвреживание яда в организме с помощью специфических медикаментозных средств (антидотная терапия):
- устранение отдельных патологических явлений, вызванных действием яда (поддерживающая, симптоматическая терапия):
-
а)
восстановление
и поддержание жизненно важных
функций
организма (сердечно-сосудистой
и дыхательной системы); -
б)
восстановление
и поддержание постоянства внутренней
среды
организма (восстановление водно-солевого,
кислотно-щелочного,
витаминного, гормонального баланса); -
в)
предупреждение
и лечение поражений отдельных органов
и
систем; -
г)
устранение
отдельных синдромов, вызванных ядом
(судороги,
боли и др.);
- профилактика и лечение осложнений.
Значение
общих принципов лечения при отравлениях
неодинаково.
В одних случаях главным и определяющим
фактором в исходе интоксикации является
удаление яда из организма, в других —
его
нейтрализация, поддержание жизненно
важных функций организма и т.д. Несомненно,
что лучший лечебный эффект будет
наблюдаться при применении всего
комплекса перечисленных мероприятий.
В
организм человека яд может проникнуть
через желудочно-кишечный
тракт, органы дыхания, кожу и слизистые;
в некоторых случаях
отравление
возникает при введении яда под кожу,
внутримышечно
и внутривенно. В терапии отравлений
имеется целый ряд особенностей,
зависящих от путей поступления яда в
организм.
Общие
мероприятия при пероральных отравлениях
В
комплексном лечении пероральных
отравлений основное значение
имеет своевременное удаление яда:
- из желудочно-кишечного тракта (промывание желудка, вызывание рвоты, назначение слабительных, очистительных и сифонных клизм, применение адсорбентов, вяжущих и обволакивающих средств)
- и крови (методы форсированного диуреза и внепочечного экстракорпорального очищения, гемосорбция и др.).
Удаление
токсических веществ из желудочно-кишечного
тракта.
Удаление
яда из желудка производится с помощью
промывания
его (зондовым и беззондовым способом)
и вызывания у больного
рвоты.
Промывание
желудка—
процедура простая и в то же время очень
эффективная,
так как позволяет в ранние сроки
интоксикации удалить
из организма большую
часть яда. Исход отравления часто зависит
не столько от токсичности и количества
принятого яда, сколько
от того, как своевременно и качественно
было сделано промывание желудка.
Для
промывания желудка обычным методом
требуется
8—10
л воды. Процедура прекращается после
появления чистых промывных вод и
исчезновения в них запаха яда. Кроме
воды для промывания рекомендуются и
различные растворы (перманганата
калия, гидрокарбоната натрия и др.).
Для
промывания желудка
применяется вода комнатной температуры
или близкой к температуре тела человека.
Если сырая вода по гигиеническим
нормативам пригодна для питья, нет
необходимости ее кипятить.
Нецелесообразно
промывать желудок взвесью активированного
угля,
так как это удлиняет время проведения
процедуры и затрудняет решение
вопроса о ее прекращении. При показаниях
такую взвесь следует
вводить сразу после промывания желудка.
Промывание желудка
противопоказано при подозрении на
перфорацию желудка (пищевода) и массивное
внутреннее кровотечение. При наличии
психомоторного возбуждения и судорог
сначала необходимо купировать их, а
затем проводить промывание желудка.
Удаление
яда из кишечника достигается
введением солевых слабительных —
сернокислых солей натрия и магния (25-30
г в 400-800 мл воды), вазелинового масла, а
также назначением очистительных и
высоких сифонных клизм. Для этого
применяется кишечный лаваж с помощью
прямого зондирования и введения
специальных растворов.
Адсорбция
и нейтрализация яда. Лучшим
адсорбирующим средством является
активированный уголь (карболен).
Адсорбирующими свойствами (но в меньшей
степени, чем уголь) обладают также белая
глина и жженая магнезия. Адсорбенты
применяются в виде взвеси в воде (по 2-4
столовых ложки на 200-400 мл воды) сразупосле
промывания желудка.
Жженая магнезия
обладает также ипослабляющим
действием. Кроме того, ее применяют и в
качестве нейтрализатора при отравлении
кислотами. Для удаления из кишечника
яда вместе с адсорбентом или после его
приема назначается солевое слабительное.
Обволакивающие вещества задерживают
всасывание и защищают слизистую желудка
от ядов прижигающего и раздражающего
действия.
Источник: https://StudFiles.net/preview/5244186/page:12/



 Токсикодермии (токсидермии) — болезни кожи, которые развиваются в результате действия различных веществ, попавших в организм через дыхательные пути (рот, нос), подкожно, внутримышечно, внутривенно, через кожу и слизистые оболочки, если это касается лекарств, химических веществ.
Токсикодермии (токсидермии) — болезни кожи, которые развиваются в результате действия различных веществ, попавших в организм через дыхательные пути (рот, нос), подкожно, внутримышечно, внутривенно, через кожу и слизистые оболочки, если это касается лекарств, химических веществ.