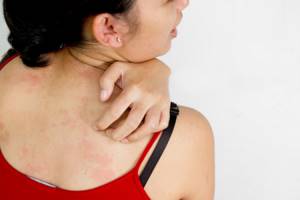
Крапивница, зуд, шелушение – такие «сюрпризы» являются симптомами аллергического дерматитаАллергический (контактный) дерматит – это заболевание с неприятными проявлениями на коже (сыпь, зуд, экзема, крапивница), возникающее как реакция организма на воздействие вещества, на которое у других людей реакции не развивается. Организм больного приобретает повышенную чувствительность (сенсибилизируется) по отношению к этому веществу. Обычно эта чувствительность развивается по отношению только к одному веществу или к группе сходных по химическому строению веществ. Аллергический дерматит проявляется даже при очень кратком воздействии аллергена.
Симптомы аллергического дерматита:
- Зуд.
- Покраснение участка кожи.
- Образование на коже пузырьков с жидкостью внутри.
Наиболее частые вещества-аллергены:
- Латексные предметы: соски, презервативы, перчатки.
- Украшения с содержанием никеля.
- Некоторые лекарственные средства.
- Косметика, которая используется для ухода за кожей или контактирует с ней.
- Синтетическая одежда.
- Хозяйственные и моющие средства.
Аллергический дерматит проявляется даже при очень кратком воздействии аллергена
Рецидив
После воздействия аллергена развивается очаг воспаления в том месте кожного покрова, где было оказано негативное воздействие. Границы такого очага отличаются чёткостью контуров, что и помогает выявить область, на которую оказывалось воздействие. Сила проявления также напрямую связана с силой и продолжительностью воздействия.
Ещё важно учитывать особенности организма заболевшего, те свойства, которыми обладает его кожа и в целом организм. Рецидивы при этом заболевании имеют место каждый раз, когда осуществляется контакт с аллергеном. При этом следует учитывать, что не всегда болезнь будет проявляться с одинаковой силой.
Можно ознакомиться с материалом о особенностях питания при себорейном дерматите.
Эритематозная стадия выражена покраснением в виде пятен и появлением участков с выраженной отёчностью
Пути попадания аллергена в организм:
- Через дыхательную систему и ЖКТ.
- Инъекции.
При этом виде дерматита покраснение участков кожи сопровождается шелушением, иногда появлением волдырей. Может повышаться температура, появляться тошнота, озноб, головная боль.
Места локализации поражений:
- пах,
- слизистая рта,
- кисти рук.
Везикулобуллезная стадия — появление на месте воздействия воспалительных пузырьков
Дерматит проходит 3 стадии:
- Эритематозная. Выражена покраснением в виде пятен и появлением участков с выраженной отёчностью. При пищевом пути поступления аллергена эти пятна симметричны: живот, пах, локтевые сгибы. Если прекратить воздействие раздражающего фактора на этой стадии, то есть все шансы на полное самостоятельное выздоровление без принятия серьёзных мер.
- Везикулобуллезная. Появление на месте воздействия воспалительных пузырьков разных размеров. При более длительном воздействии раздражителя образуются язвы.
- Некротическая. Омертвение тех участков кожного покрова, которые подверглись поражению. Такие масштабные негативные процессы могут проходить в организме при ожогах или обморожении, которые тоже относятся к контактной аллергии.
Некротическая стадия — омертвение тех участков кожного покрова, которые подверглись поражению
Диагностика
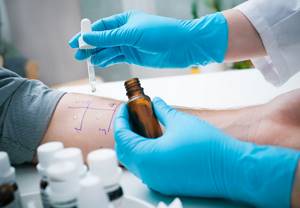
Постановку диагноза облегчает тот факт, что проявления болезни специфичны и характерны. Достаточно рассказа пациента и осмотра его кожного покрова. Чтобы подтвердить диагноз, как и при других аллергических заболеваниях, делают аллергопробы. Они необходимы для выявления конкретных аллергенов, ответом на которые стало заболевание. Можно узнать, чем опасен варикозный дерматит.
Главное условие для таких проб – в момент их проведения на коже не должно быть никаких проявлений аллергии.
В кожу вводят при помощи шприцев растворы самых распространённых аллергенов и простую стерильную вода для контроля. В месте введения воды не должно быть никаких пятен, а на других пробах через некоторое время может появиться патологическая реакция. Покраснение и отёк места ввода вещества будет свидетельствовать об аллергии на него.
Чтобы подтвердить диагноз, как и при других аллергических заболеваниях, делают аллергопробы
Лечение аллергического дерматита (видео)
Исследования
По поводу растущей численности аллергических заболеваний в 80-е годы XX века Дэвид Страчан выдвинул «Теорию влияния гигиены». В ней он утверждает, что при соблюдении правил гигиены, человек избегает контакта организма с множеством антигенов, следствием чего становится недостаточная загрузка иммунной системы. Особенно это касается детей.
А так как природой заложена в иммунную систему программа, по которой тело постоянно должно противостоять угрозе, иммунная система вдруг начинает реагировать на безобидные вещества. Проявление аллергического дерматита – результат неверного ответа иммунной системы организма, который воспринимает невредные вещества как опасные и бьёт тревогу.
Чтобы избежать аллергических дерматитов, необходимо рационально питаться и правильно ухаживать за кожей
Исследования, связанные с этой теорией, проходили во многих странах и социальных слоях.
Противоречий теории не нашлось. Но не нашлось также и множества ответов на вопросы о причинах возникновения аллергических реакций у одних людей на вещества, на которые другие люди не реагируют. Нет ответа на вопрос, как связано общее состояние здоровья с аллергией.
Профилактика и меры борьбы с аллергическими дерматитами:
- Чтобы избежать аллергических дерматитов, необходимо рационально питаться и правильно ухаживать за кожей, исключая все контакты с аллергенами. Не пользоваться косметикой, которая вызвала раздражение. Хорошо полоскать бельё после стирки. Максимально перейти на натуральные средства гигиены.
- При проявлении аллергии: сыпях, шелушении, возникновении крапивницы и зуда принимать меры по лечению: обращаться к врачу и следить за изменениями в ходе лечения.
- Очень важно преодолеть стресс, связанный с заболеванием. Фраза «все болезни в голове» имеет под собой основания. Психосоматика (связь тела и души) часто выступает, пусть не основной, но причиной заболеваний. Нужно помнить об этом и лечение начинать с позитивного настроя.
Источник: http://med-zoj.ru/dermatit/toksiko-allergicheskijj-dermatit-ili-toksidermiya.html
Клинические особенности токсидермии и специфика ее лечения
Токсидермия (токсико-аллергический дерматит) – воспаление эпидермиса, вызванное попаданием в кровь элементов, способных вызывать аллергические или токсико-аллергические реакции. Путь проникновения в организм различный: при введении внутривенно и внутримышечно, с пищей, при дыхании, через кожу.
Токсико аллергический дерматит отличается от обычного дерматита проникновением аллергена гематогенным путём.
Попадая в организм, он проникает в цитоплазму, через неё в плазму крови, которая разносит аллерген по всему организму.
Заболевание кожи происходит методом подавления токсинами ферментов, разрушения тканей, в результате чего происходят видоизменения в органах. Продукты и препараты, вызывающие токсический дерматит:
- В большей степени — лекарства.
- Продукты питания.
- Товары бытовой химии.
- Химические препараты производственного назначения.
Клиника токсико-аллергического дерматита носит неспецифический характер и соответствует проявлениям признаков ряда болезней: дерматитов, инфекций, кори, скарлатины, красного и розового лишая.
Сходство токсического дерматита с этими заболеваниями увеличивается схожестью прочих признаков: острым началом, симметрией кожных высыпаний, лихорадочным состоянием, воспаление лимфатических узлов, зуда, шелушения и так далее.
Токсидермия, её симптомы могут проявляться различными видами кожных высыпаний:
- Папулезные. Появление одиночных папул.
- Пятнистые. Пятнистая сыпь.
- Буллезные. Появление на кожном покрове водянистых пузырьков.
- Везикулезные. Образования в виде пузырьков на коже и слизистых.
- Эритематозно-сквамозные. Покраснение всей кожи.
Степень подверженности организма токсическими аллергенами различна, что обуславливает и степень болезни, которая имеет две формы: лёгкая и тяжелая.
Тяжёлая в свою очередь, подразделяется:
- Синдром Лайелла. Токсико — аллергическая реакция — появление на коже множества пузырьков, которые самостоятельно вскрываются, образуя кровоточащую ранку, что осложняется септическими поражениями. Происходит отслойка эпидермиса. Возможен летальный исход.
- Синдром Стивенса-Джонсона. Характерными признаками являются ярко-розовые или красные пятна, имеющие в центре пузыри. Высыпания появляются на слизистых носоглотки, глаз, половых органах, заднем проходе. Пузыри лопаются, образуя кровоточащую эрозию, с оборванной кожей и пузырьками по краю.
- Эритродермии. Диффузное покраснение почти всей или всей кожи.
Кожные воспаления располагаются на эпидермисе неравномерно. Это во многом зависит от тяжести заболевания. По распространённости высыпания токсико-аллергический дерматит классифицируется:
- . Характеризуется появлением локальных воспалённых образований на поверхности тела, в ротовой полости. Вызывается сульфидами, салицилатами, анальгетиками, антибиотиками.
- Распространённый. Форма болезни — тяжёлая. Обширные воспалительные образования на кожном покрове и слизистых, которые сопровождаются лихорадочным синдромом, сильными расстройствами ЖКТ, вплоть до впадения в кому.
Токсико-аллергический дерматит в ограниченной форме протекает в большинстве случаев легко и без осложнений. Высыпания располагаются локально, небольшими группами на коже и слизистых.
Токсико-аллергический дерматит в распространённой форме протекает тяжело. Многочисленные высыпания на коже соединяются с агрессивным воздействием на другие органы.
При синдромах Лайелла и Стивенса-Джонсона множественные пузырьки с гнойной жидкостью внутри появляются на большей поверхности тела, слизистых. Пузырьки, вскрываясь, образуют мокнущие экземы, из которых может выделяться кровь.
При лёгком соприкосновении с ними происходит отслоение кожи.
Размер волдырей может быть различным: от горошины, до небольшого блюдца. Они очерчены четкой границей. На ощупь эластичные, напряжённые, принимают любую форму. Могут покрывать большую поверхность тела, лица или конечностей. Цвет от ярко-красного до перламутрового, переходящий в коричневый. Сыпь может появиться и на слизистых оболочках, чаще всего на губах.
Токсико- аллергический дерматит в распространённой форме помимо многочисленных кожных высыпаний может иметь отёк слизистой рта и гортани, что может привести к отеку Квинке. Резко ухудшается состояние больного. Появляются лихорадка, температура, головная, суставная боль. Редкой формой лекарственной токсидермии считается отравление йодом и бромом. Они называются йододерм и бромодерм.
Бромодерм характеризуется различными высыпаниями от уртикарных до угреподобных. Определить по ним вид токсического отравления сложно.
Наиболее характерными признаками при бромодерме являются высыпание в виде угревой сыпи, которая носит название – бромистые угри. По своему виду они бледно-розового цвета, размером с горошину.
Располагаются преимущественно на спине, лице, руках и ногах. После заживления остаются рубцы, которые имеют буро-фиолетовый цвет.
Йододерм характеризуется туберозными и буллезными образованиями. Туберозный вид может иметь осложнения в вегетативный период. Буллезные образования появляются в виде пузырьков, заполненных жидкостью. Постепенно они разрастаются, образовывая опухолевидную пустулу, по краям которой располагаются небольшие пузырьки, содержащие гной.
Здоровый организм самостоятельно справляется с аллергенами. Организм с ослабленным иммунитетом чаще подвергается их воздействию. Лечение токсического дерматита проводится исключительно под наблюдением врача. Самолечение запрещено. При токсидерми лечение сопровождается отёчностью, зудом, появлением высыпаний. Чтобы быстрее наступило выздоровление необходимо проводить поэтапное лечение:
- Определение аллергенного вещества.
- Полное устранение аллергена.
- Очищение.
- Приём десенсибилизирующих, антигистаминных лекарств: супрастин, димедрол, тавегил.
- Приём мочегонных и слабительных лекарств.
Специфика заболевания заключается в том, что терапия проводится комплексно как наружно, так и внутренне (медикаментозное). На основании диагностики болезни, стадии, течения, видоизменения покровов кожи назначается лечение.
Лечение токсикоаллергических высыпаний при большой площади поражения кожного покрова проводится открыто, аналогично тому, которое применяется при ожогах. Состоит в прикладывании примочек и повязок, пропитанных раствором, обладающим антисептическими, антибактериальными и вяжущими составляющими.
Хорошим средством будет приготовленный водный раствор с применением простой зелёнки. Его пропорции составляют 1:100. Обрабатывать слизистые, полость рта. Обязательно применять кремы, содержащие антибиотик и глюкокортикоидные составляющие.
Токсико аллергический дерматит: медикаментозное лечение
Терапия начинается с назначения антигистаминных препаратов. При лёгкой форме приём лекарства проводится оральным методом. При тяжёлом течении проводятся внутримышечные уколы. При синдромах Лайелла, Стивенса-Джонсона, эритродермии заболевшего помещают в больницу, где проводится усиленная терапия.
При высыпаниях в слизистой глаз прописывается промывание борной кислотой, растворённой в воде. После проведения процедуры, наносится гидрокортизоновая мазь.
Если серьёзно повреждены слизистые носа и ротовой полости, необходимо пользоваться вяжущими, дезинфицирующими и обезболивающими лекарствами. Когда возникают проблемы с проглатыванием пищи, прописываются специальные кремы и мази.
Обязательное условие – соблюдение гипоаллергенной диеты. Не употреблять продукты, которые провоцируют аллергию. Предпочтение отдать молочным и кисломолочным продуктам: молоку, творогу, кефиру, йогуртам. Придётся исключить определённые фрукты.
Пить чистую кипячёную воду, которая позволит удалить возбудитель. Строго наблюдать за стулом. Ежедневно ходить в туалет, если нет позывов — сделать клизму. Воздержаться от купания, до тех пор, пока не произойдёт уменьшение высыпанных образований.
Если поставлен диагноз «Токсико-аллергический дерматит», то лечение проводится только под присмотром врача. Большинство врачей назначают медикаментозное лечение, вместе с этим советуют обрабатывать поражённую кожу народными средствами наряду с медикаментозными препаратами.
Если вы самостоятельно решили использовать одно из них, обязательно посоветуйтесь с врачом. При лечении кожных заболеваний чаще всего применяются следующие средства, которые хорошо зарекомендовали себя:
- обладает антисептическими, противовоспалительными свойствами. Отваром осторожно проводить обработку поражённой кожи, делая из него примочки. Готовится он просто. Залить две столовые ложки аптечного состава 0,2 литрами кипящей воды и дать настояться в течение 2–3 часов. Полученным составом обрабатывать поражённые места, нанося его в виде примочек или компрессов.
- Картофельный сок, обладает вяжущими, успокаивающими свойствами. Для его приготовления нужно взять 2 картофелины, которые тщательно промыть и очистить. Натереть на тёрке или пропустить через мелкую мясорубку. Полученную смесь распределить по марлевой салфетке и приложить, к поражённому месту. Держать минут 10–15. После этого убрать салфетку и осторожно удалить остатки картофельной массы.
- . Наносить на кожу тонким слоем. Делать это нужно перед сном. Прополис обладает удивительными свойствами: антисептическими, антибактериальными, противовоспалительными и противозудными.
- Настойка или отвар семян тмина. Настойка должна быть 20% концентрации. Покупается в аптеке. При приготовлении отвара берётся 10 г. семян тмина, тщательно размельчается и заливается 200 мл кипятка. Настаивается несколько часов. Применяется в качестве примочек и компрессов. Тмин обладает свойствами очищать кожу и оказывать на неё благотворное влияние.
Не употребляйте в больших количествах лекарственные препараты без необходимости. Не перегружайте свой организм. Каждый лекарственный препарат принимать только по назначению врача. Не забывайте, что лекарственный — это самый распространённый вид токсидермии.
Если вы перенесли токсико-аллергический дерматит, избегайте контактов с возбудителем, так как возможен рецидив.
При приёме нового лекарства нужно проверить реакцию на его составляющие. Это обязательно сделать при длительном лечении.
Не употребляйте продукты и фрукты, которые могут вызвать аллергию.
Источник: http://derms.ru/allergiya/klinicheskie-osobennosti-toksidermii-i-spetsifika-ee-lecheniya.html
Токсикодермия: причины,симптомы, лечение
Токсико аллергический дерматит (код по МКБ 10 — L27) — острая аллергическая реакция, возникающая при попадании в организм чужеродного вещества, вызывающего отравление, через кровь, кожу и органы дыхания.
Причины возникновения заболевания
Так как токсидермия является одним из видов аллергических реакций, то и посещает она чаще всего людей, имеющих какой-либо вид аллергии, будь то непереносимость растительной пыльцы или какого-либо продукта.
Очень часто токсико аллергический дерматит возникает на фоне накопления в организме большого количества кобальта или хрома. Основным отличием этого заболевания от других видов аллергии является то, что аллерген в первую очередь попадает в кровь.
Затем он распространяется по всему организму, попадая в клетки органов, в том числе кожи. Это и приводит к возникновению специфических симптомов.
К развитию токсидермии может привести употребление в пищу привычных нам продуктов питания. Постепенно накапливаясь в организме, вещества, входящие в их состав, способны отравлять его. К этому же может привести употребление некачественного или просроченного продукта.
Стоит помнить о лекарственных препаратах, которые мы употребляем достаточно часто, не задумываясь о последствиях. Токсико аллергический дерматит может развиться при приеме витаминов, антибиотиков и барбитуратов в больших количествах.
Возникает он и при нарушении выработки ферментов, повреждении стенок сосудов и нарушении работы иммунной системы, развивающихся вследствие приема препаратов.
Основные симптомы
Токсикодермия, как правило, начинается с ярко выраженных симптомов. Вначале на коже человека появляется сыпь, сопровождающаяся покраснением, пятнами, пузырьками и волдырями. Такие высыпания могут возникнуть не только на коже, но и на слизистых оболочках рта, носа или половых органов. Инкубационный период дерматита составляет от 1 до 3 недель.
Кожные высыпания часто сопровождаются общей слабостью, повышением температуры тела, потерей аппетита. Кроме того, пациент ощущает сильный, нестерпимый зуд в пораженных участках кожи. По внешним симптомам распознать заболевание бывает достаточно сложно, так как оно может иметь и несколько другие признаки, напоминающие симптомы лишая, скарлатины, кори и крапивницы.
Токсикодермия может проявляться в нескольких формах. Буллезные токсикодермии возникают при избытке в организме йода и брома.
Ее основными симптомами являются кожные высыпания в виде прыщей и узлов, синюшный оттенок кожи в пораженных областях. Пятнистый токсический дерматит возникает при накоплении в организме мышьяка, золота или ртути.
При этом на коже появляются розоватые шелушащиеся пятна, расположенные близко друг к другу. Нередко они сливаются в сплошное пятно.
Пустулезная токсикодермия появляется при избытке в организме витаминов группы В, галогенов и лития. При этом на коже появляются гнойные высыпания в областях кожи, имеющих наибольшее количество сальных желез.
Папулезная токсикодермия проявляется при передозировке антибиотиков тетрациклинового ряда, тиамина и хингамина. Основными ее симптомами являются папулезные кожные высыпания в области суставов рук и ног.
Уртикарный токсико аллергический дерматит возникает при отравлении алкоголем, пенициллином и сульфаниламидами. Основным его симптомом является кожная сыпь в виде волдырей.
Как диагностируют токсикодермию
Перед постановкой точного диагноза специалист должен изучить все симптомы заболевания, выявить генетическую предрасположенность.
Кроме того, нужно выявить возможную связь заболевания с приемом тех или иных препаратов, контактом с бытовой химией, приемом в пищу определенных продуктов. После этого врач назначает дополнительные анализы.
Для выявления основного аллергена проводят специальные пробы. Делать это нужно очень осторожно, процедура противопоказана пациентам, страдающим тяжелыми формами токсикодермии.
В стационаре больному проводят иммунологический анализ крови для детального изучения состава крови и выявления возможных аллергенов. При этом наблюдают за реакцией дегрануляции базофилов и трансформации лимфоцитов.
Если вы обнаружили у себя или у кого-то из близких первые симптомы токсикодермии, не откладывайте с госпитализацией, ведь заболевание может быстро перейти в более тяжелую форму.
Тяжелыми проявлениями токсического дерматита являются сильные головные боли, высокая температура тела, головокружение, слабость, высыпания на слизистых оболочках, сыпь генерализованного характера, переходящая в эритродермию, сбои в работе внутренних органов, повышение СОЭ.
Отдельно нужно поговорить о токсическом дерматите у детей. Диагностика этого заболевания в таком случае осложняется тем, что основную причину его возникновения у детей выявить практически невозможно. Ребенок может случайно проглотить мыло или понравившийся ему крем.
Поэтому определить вещество, вызвавшее аллергическую реакцию, бывает сложно. Лечение также будет более сложным, чем у взрослых. При расчесывании сыпи ребенком к кожным высыпаниям может присоединиться инфекция.
Поэтому при появлении этого заболевания у детей нужно незамедлительно обратиться к врачу.
Лечение и профилактика
В первую очередь проводится местное лечение, назначаемое с учетом первых симптомов заболевания, тяжести его течения и характера изменений кожного покрова.
Для устранения воспалительных очагов на пораженных участках кожи используются мази и примочки, обладающие дезинфицирующими и ранозаживляющими свойствами. Можно использовать повязки с раствором анилинового красителя для слизистых оболочек.
Пораженные участки кожи смазывают дерматоловой мазью или кремами, содержащими глюкокортикостероиды и антибиотики. Избавиться от мокнущих высыпаний поможет цинковая мазь.
Перед началом медикаментозного лечения токсикодермии необходимо определить основной аллерген, который нужно будет устранять. Например, лечение алиментарных и аутотоксических форм заболевания включает в себя очищение пищеварительной и мочевыделительной систем с помощью солевого слабительного, клизм и мочегонных препаратов.
Основной задачей лечения является полная блокировка аллергена и его последующее выведение из организма. Изучив симптомы заболевания и выявив основные аллергены, врач может назначить десенсибилизирующую терапию. В нее входит прием антибиотиков, противовирусных и противовоспалительных средств.
Кроме того, рекомендуется принимать по 10 мл хлористого кальция 10% в день.
Дополнительно рекомендуется принимать антигистаминные препараты и витамины.
При тяжелых проявлениях токсико аллергической реакции больного немедленно госпитализируют.
В больнице проводится комплексное местное и медикаментозное лечение с применением гормональных препаратов. Внутривенно вводят до 2 л физраствора, плазму и альбумин. Обязательно применение антибиотика непродолжительного действия 1 раз в сутки внутримышечно.
При поражении слизистых оболочек назначаются ранозаживляющие и обезболивающие средства. При затруднении глотания врач назначает питательные мази или кремы. Токсикодермия может распространиться и на слизистую оболочку глаз, поэтому их нужно промывать раствором борной кислоты. Затем капают цинковые капли или накладывают гидрокортизоновую мазь.
Какой диеты следует придерживаться?
Диета является важнейшей частью лечения этого заболевания, особенно у детей. Точный список продуктов, не рекомендуемых к употреблению в пищу, составит врач. Сделает он это с учетом результатов аллергических проб и симптомов заболевания.
В любом случае вам придется исключить из рациона высокоаллергенные продукты: цитрусовые, яйца, острые пряности, сладости и шоколад, орехи, некоторые виды рыбы, молоко и сливки, грибы.
Нельзя есть продукты, содержащие искусственные красители, ароматизаторы и консерванты.
Рекомендуется почаще есть гречневую, рисовую и овсяную каши, нежирные кисломолочные продукты, желтые и зеленые фрукты, бульоны на основе нежирного мяса. Людям, склонным к различным аллергическим реакциям, необходимо уменьшить количество употребляемого сахара и соли.
Способ приготовления пищи также играет большую роль. Пищу лучше варить и готовить на пару, чем жарить и запекать. Крупы перед варкой следует отмачивать в холодной воде в течение 10-12 часов. По той же причине мясо нужно вываривать дважды, меняя воду.
Из напитков рекомендуется употреблять негазированную минеральную воду и некрепкий зеленый чай. Воду из-под крана лучше заменить бутилированной. Правильное питание способствует остановке развития заболевания и предотвращает рецидивы.
Медикаментозное лечение и диету можно сочетать с народными способами лечения. Однако некоторые из них могут спровоцировать новый приступ аллергии, поэтому перед применением необходимо проконсультироваться с врачом.
Снять зуд и покраснение помогут компрессы с календулой, корой дуба и полевым хвощом, а также ванночки с ромашкой, душицей, валерианой и крапивой. Очищению организма способствуют настои череды, ромашки, листьев черной смородины, коры калины.
Источник: http://DocDerm.ru/dermatit/toksiko-allergicheskij.html
Токсико-аллергический дерматит кожи
Аллергический дерматит – это кожное воспаление, проявляющееся реакцией на определенное вещество.
В отличие от контактного дерматита, симптомы которого появляются после непосредственного взаимодействия кожи с аллергеном, триггеры аллергического дерматита – пыль, пыльца, перо, шерсть животных, различные запахи (духи, парфюмерные композиции), лекарственные инъекции, пища. Поэтому нередко аллергический дерматит носит сезонный характер, например, в период цветения.
Также аллергический дерматит может развиваться вследствие аутоинтоксикации необычными продуктами обмена веществ. Этому обычно сопутствуют заболевания печени, почек, щитовидной железы, заражение паразитами, развитие новообразований (см. фото аллергического дерматита).
Аллергический дерматит как реакция на чернила
Дерматит этого типа представляет собой аллергическую реакцию замедленного действия. Иными словами, прежде чем разовьется воспаление кожи, должно пройти достаточно времени. При микроскопическом исследовании в очаге поражения обнаруживаются не антитела, а специфические иммунные клетки, по большему счету лимфоциты. покинувшие кровяное русло.
Существует несколько разновидностей аллергического дерматита. Классификация проводится в зависимости от аллергена, который послужил причиной заболевания.
Непосредственно аллергический дерматит носит также название «токсико-аллергический».
Воспаление кожи и слизистых оболочек в этом случае возникает вследствие проникновения аллергена через дыхательные пути, пищеварительный тракт, при внутримышечном, подкожном или внутривенном введении.
Самая тяжелая форма токсико-аллергического дерматита называется синдромом Лайелла. Ей сопутствуют повышение температуры, головная боль, озноб, тошнота, рвота, обезвоживание, воспаление кожи в складках подмышек, ягодиц и паха, отслоение рогового слоя.
Помимо этого, к аллергическим дерматитам могут относить контактный и атопический дерматиты. а также фиксированную эритему – локализованное воспаление кожи после приема сульфаниламидных препаратов.
Аллергический дерматит часто бывает вторичным заболеванием у людей с хронической аллергией, крапивницей, бронхиальной астмой. Болезнь может передаваться генетически.
Аллергический дерматит может развиться в любом возрасте, однако чаще всего первые симптомы развиваются в возрасте до 2 лет.
Симптомы аллергического дерматита
Симптомы аллергического дерматита схожи с симптомами острой экземы. на коже сперва появляются крупные красные пятна, в области которых формируются мелкие пузырьки. Папулы, в свою очередь, лопаются, образуя мокнущие ранки.
Так как аллерген при этой разновидности дерматита проникает непосредственно в кровоток с воздухом, пищей или инъекцией, высыпания могут проявиться на любом участке кожи или слизистых оболочек. После затухания воспалительного процесса на коже остаются корочки.
Хронический аллергический дерматит характеризуется лихенизацией и шелушением.
Второй яркий симптом аллергической разновидности дерматита – интенсивный зуд, в том числе и во сне.
В отличие от экземы или других кожных заболеваний аллергический дерматит сопровождают чихание, кашель, светобоязнь, слезоточивость.
Диагностика
Помимо опроса пациента, осмотра и сбора анамнеза могут быть проведены исследования крови. Наблюдать пациента может не только дерматолог, но и аллерголог.
Может потребоваться дифференциальный диагноз. чтобы отличить аллергический дерматит от другой разновидности этого заболеваний или экземы. В случае аллергического дерматита в анализе крови обнаруживается повышенный уровень лимфоцитов.
Также для определения триггера воспаления проводятся аллергические пробы. В ходе исследования под кожу пациента шприцом вводятся наиболее распространенные аллергены и чистая вода для контроля. Через некоторое время в области введения опасного для человека вещества образуется красное пятно. Этот метод позволяет врачу дать более точные рекомендации пациенту.
Лечение аллергического дерматита и меры профилактики
Как лечить аллергический дерматит решает только специалист: дерматолог или аллероголог. Как правило это многоэтапный процесс, требующий и соблюдения диеты, и применения как наружных, так и внутренних препаратов. В некоторых случаях необходима физиотерапия.
Первый шаг в терапии – выявление аллергена и прекращение контакта, если это возможно. Иногда этой меры может быть достаточно.
Основной метод лечения аллергического дерматита – прием антигистаминных и десенсибилизирующих препаратов. которые в первую очередь направлены на устранение симптомов основного заболевания.
В зависимости от тяжести заболевания и индивидуальных особенностей пациента назначаются средства различных поколений. Также их можно чередовать друг с другом.
Антигистаминые препараты назначаются сроком от 2 недель до 4 месяцев.
Препараты первого поколения способны снять отек и воспаление очень быстро. Инъекции антигистаминных препаратов действуют в течение нескольких минут, таблетированные средства – в течение 30-40 минут.
Однако они имеют множество побочных эффектов, среди которых – тошнота, головная боль, сонливость, эйфория, галлюцинации, поэтому их лучше принимать при амбулаторном лечении.
Водителям их принимать запрещается.
Препараты первого поколения: квифенадин, клемастин, хлорпирамин, прометазин, дифенгидрамин, ципрогептадин, мебгидролин, меклизин, диметинден, хлорфенамин.
Противоаллергические препараты второго поколения негативно влияют на сердечную деятельность, поэтому противопоказаны людями в возрасте и пациентам с кардиологическими заболеваниями. Для остальных пациентов они предпочтительны тем, что не снижают физическую и умственную активность.
- Препараты второго поколения:астемизол, терфенадин, лоратадин, акривастин, диметинден, цетиризин, эбастин, азеластин, акривастин.
- Третье поколение антигистаминных препаратов не вызывают такого количества побочных эффектов, их можно принимать людям с большинством хронических заболеваний.
- Препараты третьего поколения:фексофенадин, хифенадин, дезлоратадин, цетиризин, сехифенадин.
В большинстве случаев лечение аллергического дерматита требует приема препаратов для улучшения работы пищеварительной системы.
Действие энтеросорбентов направлено на впитывание и выведение продуктов обмена веществ и вредоносных микроорганизмов из кишечника и печени.
Вместе с энтеросорбентами необходимо принимать комплекс витаминов и микроэлементов. потому что препараты для пищеварительной системы вымывают также и полезные вещества.
Лечение аллергического дерматита включает прием следующих энтеросорбентов: активированный уголь, диосмектит, гидролизный лигнин, аттапульгит, полигидрат полиметилсилоксана.
Обмен веществ зависит в том числе от работы кишечника, поэтому нормализация его работы и восстановление микрофлоры ускоряет выздоровление. Для этого применяются пребиотики, пробиотики, синбиотики, гепатопротекторы, ферменты и бактериофаги.
- Пребиотики:лактулоза, лактитол, инулин, лизоцимПробиотики:бактисубтил, пробифор, линекс, бифидумбактеринСинбиотики: нормофлорин, ламинолакт, мальтодофилюсФерменты: панкреатинГепатопротектроы: беатин, адеметионин, глицирризиновая кислота, эссенциальные фосфолипиды
- Бактериофаги: колипротейный, стафилококковый, синегнойный
Прием препаратов, поддерживающих работу органов пищеварительного тракта, позволяет снизить уровень токсидермии, ускорить восстановление поврежденных клеток кожи и нормализовать обменные процессы организма. Таким образом, с применением этих средств лечение аллергического дерматита проходит быстрее.
Наружная терапия
Гормональные наружные препараты при аллергическом дерматите применяются редко. При остром воспалении могут быть рекомендованы мази, кремы, гели, лосьоны слабого действия, обычно с гидрокортизоном. Они способны в короткие сроки снять воспаление и зуд, уменьшить отек и покраснение. Средства с гидрокортизоном применяются до 7 дней.
Для избавления от внешних симптомов предпочтительно применять кремы и мази на основе натуральных компонентов. Десенсибилизирующим, обезболивающим и противозудным действием обладает крем «Лостерин». содержащий обессмоленный нафталан. Регенерирующий, ранозаживляющий эффект обеспечивает содержание декспантенола и миндального масла.
- Линия средств Лостерин
- Предназначена для ежедневного ухода за кожей в комплексной терапии хронических кожных заболеваний – псориаза, экземы, атопического дерматита .
- Препараты содержат в своем составе сбалансированную комбинацию активных действующих веществ (нафталан обессмоленный, мочевина, салициловая кислота, экстракты лекарственных трав, натуральные масла ), подобранных для наиболее эффективного терапевтического воздействия на кожу при различных кожных заболеваниях.
Помимо этого, применяются другие наружные препараты. Негормональные средства с натуральными компонентами более предпочтительны для снятия симптомов аллергического дерматита.
Лечебные кремы изготавливаются на легкой основе (чаще водной). Они хорошо впитываются, благодаря чему в кожу быстро доставляются действующие вещества и за счет испарения воды оказывают охлаждающее действие. Кроме того, кремы используются для увлажнения кожи.
Гели для наружного применения представляют собой смесь низко- и высокомолекулярных веществ. Они изготавливаются из воды с растворенным в ней активным веществом.
Структура позволяет равномерно и мягко, не травмируя, нанести средство на кожу.
Другие преимущества геля – это наибыстрейшее всасывание лечебных веществ в кожу, возможность смыть препарат обычной водой, уровень кислотности, близкий к рН здоровой кожи, долгий срок хранения.
Противоположными свойствами обладают мази. Изготавливающиеся на жировой основе, они согревают кожу и медленно высвобождают активные вещества. В зависимости от добавок мази могут быть питательными, отшелушивающими, смягчающими и т. д.
При аллергическом дерматите назначаются следующие кремы, гели и мази:с нафталанской нефтью, серой, дегтем, ихтиолом, фруктовыми кислотами, молочной, борной, салициловой кислотами, резорцином, карбамидом (мочевиной), растительными и животными жирами, растительными экстрактами.
Нередко острый аллергический дерматит сопровождается мокнутием (из-за этого симптома заболевание может быть спутано с экземой). Выходящий из ранок экссудат раздражает кожу, провоцирует зуд и воспаление еще здоровой кожи. Для подсушивания пораженных участков используются пасты – смеси порошка и мази.
Кроме того, за счет испарения экссудата происходит охлаждение кожи, снижается воспаление. Жировые компоненты в составе паст размягчают роговой слой и способствуют проникновению активных веществ в глубокие слои кожи. В лечении аллергического дерматита применяют пасты, содержащие кератопластические вещества.
Вместе или в чередовании с пастами часто назначаются взбалтываемые взвеси (болтушки ). Состоящие из растительных масел или воды и порошка, они снимают зуд и успокаивают поврежденную кожу за счет испарения воды и подсушивают кожу.
При аллергическом дерматите назначаются следующие взбалтываемые взвеси: из белой глины, прополиса, оксида цинка, крахмала, глицерина, талька медицинского.
Похожими свойствами обладает лечебная примочка. Она охлаждает, успокаивает ножу, нормализует кровообращение в пораженном участке, а также впитывает экссудат и подсушивает ранки. В зависимости от раствора примочка может оказывать дубящий, обезболивающий, вяжущий, дезинфицирующий эффект.
Раствор для примочки должен быть прохладным. В него погружается марля, сложенная в 4-6 слоев, которая затем отжимается и прикладывается к пораженному участку. По мере согревания марли процедура повторяется. Процедура занимает в среднем 1 час и повторяется до 2 раз в день.
При наличии отека, яркой красноты и мокнутия может применяться влажно-высыхающая повязка. Ее готовят следующим образом: марлю, сложенную в 8-12 слоев, пропитывают лечебным раствором, прижимают к поврежденной области, сверху накладывают слой гигроскопической ваты и перебинтовывают. Повязку меняют раз в 2-3 часа.
С такими же целями могут применять лечебные ванночки.
При аллергическом дерматите назначаются следующие примочки, влажно-высыхающие повязки и ванночки: с жидкостью Бурова, нитратом серебра, свинцом, хвощом полевым, календулой, мелиссой лекарственной, лопухом войлочным, душицей, цветками ромашки, валерианой, крапивой, васильков синих, чередой, фиалкой трехцветной, корой смородины, корой дуба, корой калины.
Так как при аллергическом дерматите нередко возникают расчесы и эрозивные участки, может быть рекомендовано применение антимикотических и антибактериальных кремов, мазей и аэрозолей. Это позволит избежать проникновения микробов в открытые ранки (или, если заражение уже произошло, данные наружные средства являются полноценной частью терапии).
При аллергическом дерматите назначаются следующие противогрибковые и антибактериальные препараты:с содержанием раствора йода, фурацилина, нитрата серебра, борной кислоты, этакридина лактата, анилиновых красителей, гемигидрата фузидовой кислоты, окситетрациклина, гентамицина и глюкокортикоидов.
Диета при аллергическом дерматите
Также в лечебные мероприятия входит назначение специальнойдиеты на период аллергии. Она индивидуальна, продукты разрешаются или запрещаются с учетом результата аллергопроб.
К опасным или потенциально опасным относятся следующие продукты: куриные яйца, цельное молоко, цитрусовые, соусы, майонез, острые приправы, кондитерские изделия, шоколад, рыба и морепродукты, грибы, красное мясо, пищевые красители, консерванты, эмульгаторы.
Рацион больного аллергическим дерматитом должен состоять из риса, овсяной или гречневой крупы, кисломолочных продуктов пониженной жирности, зеленых и желтых овощей и фруктов, индейки, нежирной говядины, легких бульонов.
При этом перед приготовлением крупу следует 8 часов вымачивать в холодной воде.
Варка бульона должна быть двухфазной: первый бульон, содержащий в себе большую часть аллергенов и солей, сливается, а в пищу идет менее насыщенный второй.
На реакцию организма влияет и способ приготовления пищи. Еду для аллергика предпочтительно варить и готовить на пару, а вот жареные, копченые, запеченные блюда могут спровоцировать вспышку заболевания.
Также нужно обратить внимание на напитки. На время терапии следует исключить или резко ограничить употребление чая и кофе, фруктовых соков, молочных коктейлей, какао, газированной воды, алкоголя. Лучше всего пить чистую и минеральную воду, очень слабый зеленый чай. Любые добавки, в том числе сахар, полностью исключаются.
В дальнейшем следует придерживаться правил здорового питания. Это позволит избежать обострения аллергического дерматита.
Физиотерапия при аллергическом дерматите
Лечение аллергического дерматита более эффективно, если применяются процедуры физиотерапии. Кроме того, физиотерапия оказывает и профилактическое действие, укрепляя иммунную систему и делая организм более устойчивым к действию аллергена.
Высокой эффективностью отличается лазеротерапия. Она снимает отек, способствует заживлению поврежденного кожного покрова и нормализует обменные процессы.
Инфракрасное излучение полезно в хроническом периоде аллергического дерматита. Инфракрасные лучи уменьшают лихенизацию кожи и шелушение, оказывают рассасывающее действие.
Пациентам с аллергическим дерматитом рекомендуются морские и солнечные ванны. В комплексе эти процедуры питают кожу, насыщают ее минералами и витаминами, нормализуют обменные процессы во всем организме, укрепляют иммунную систему. Последствия такого лечения видны в течение года: снижается острота сезонных аллергий, уменьшается реакция на другие аллергены.
В медицинском сообществе не существует единого мнения, как лечить аллергический дерматит наиболее эффективно. Каждый случай уникален, поэтому лечение должно подбираться только строго индивидуально.
Также не существует специфической профилактики аллергического дерматита.
Предупредить аллергию и проявления на коже может курсовой прием антигистаминных средств и соблюдение гипоаллергенной диеты и санаторное лечение, призванное нормализовать работу иммунной системы.
Источник: http://healthwill.ru/allergiya/611-toksiko-allergicheskij-dermatit-kozhi
Аллергический дерматит у детей (лечение и симптомып)
Аллергический дерматит у детей возникает в результате воздействия на кожу аллергенов.
Воспалительные процессы появляются при частом и длительном контакте с раздражающими веществами – синтетическими материалами, гигиенической косметикой, растениями и т.д.
Проявление аллергической реакции свидетельствует о повышении чувствительности (сенсибилизации) организма к аллергенам. На болезнь указывают папулы, отечность, покраснение, шелушение кожи в местах, контактировавших с раздражающими веществами.
Механизм развития воспаления
Аллергический дерматит – группа заболеваний, сопровождающихся воспалением кожных покровов, вызванным аллергическими реакциями на действие раздражителей. Многие родители путают заболевание с потницей, диатезом и обычным раздражением. В действительности аллергический дерматит у ребенка имеет серьезные отличия от этих заболеваний и требует своевременного лечения.
Недостаточность функций пищеварительной системы, нарушения в работе печени и незрелость иммунной системы – основные причины болезни.
Сразу после появления на свет детский организм подвергается атакам большого количества аллергенов. Иммунная система распознает их как чужеродных агентов и начинает вырабатывать к раздражителям антигены.
При повторном проникновении раздражающих веществ в организм возникают аллергические реакции.
Очень часто заболевание развивается у детей, которые находятся на грудном вскармливании. Неадекватные реакции иммунитета провоцируют воспаление, покраснение и отек кожи. К факторам, повышающим риск возникновения болезни, относятся:
- гастрит;
- энтероколит;
- заболевания ЖКТ;
- глистные инвазии;
- дисбактериоз;
- атрофия эпидермиса;
- гипергидроз;
- нерациональное питание;
- ношение синтетической одежды;
- бактериальные инфекции ЛОР-органов;
- хронические воспаления в коже.
Аллергические реакции развиваются по стандартной схеме. Ребенок находится в постоянном взаимодействии с раздражителем, который негативно влияет на состояние кожи. Постепенно на теле появляется сыпь, локализующаяся в местах непосредственного контакта с аллергеном. К числу потенциальных и наиболее вероятных раздражителей, провоцирующих аллергические реакции, относятся:
- гигиеническая косметика;
- цитрусовые;
- шерсть животных;
- лакокрасочные изделия;
- лекарства;
- синтетическая одежда;
- полимерные материалы;
- комнатные растения.
Немаловажное значение в развитии болезни имеет наследственный фактор. Если ни один из родителей не страдал дерматитом, вероятность его появления у ребенка составит всего 10%. Но если мать или отец сталкивались с заболеванием, риск его развития у грудничка возрастет до 80%.
Виды и симптомы аллергического дерматита
Аллергическое воспаление кожи встречается у пациентов любого возраста.
При аллергическом дерматите главный симптом — сыпь.
Вероятность его возникновения во многом зависит от степени сенсибилизации (чувствительности) организма и наличия аутоиммунных нарушений. Болезнь имеет несколько характерных особенностей:
- замедленная реакция – воспаление возникает спустя какое-то время после контакта с аллергеном;
- четкая специфичность – реакции возникают только на определенные раздражители, по отношению к которым организм обладает повышенной чувствительностью.
Аллергический дерматит у новорожденных возникает в ответ на воздействие индивидуальных аллергенов – бытовой химии, пищевых продуктов, косметики. Чаще всего он диагностируется у детей, страдающих крапивницей, диатезом, сенной лихорадкой.
Чтобы понять, как выглядит заболевание, нужно разобраться в его разновидностях. В зависимости от раздражающих веществ, в дерматологии выделяют такие виды дерматита:
- Контактный – самый распространенный тип болезни, возникающий в результате непосредственного контакта с аллергенами. При первичном взаимодействии с раздражителем наступает сенсибилизационная фаза. В этот период организм вырабатывает антитела к раздражающим веществам и при повторном их проникновении реагирует воспалением. Контактный дерматит у детей провоцируется пищевыми добавками, косметическими средствами, порошками для одежды, бижутерией и т.д.
- Фотодерматит – воспаление кожных покровов, вызванное повышенной чувствительностью к солнечному свету. Длительный прием солнечных ванн вызывает зуд, шелушение, образование пузырьковой сыпи на теле.
- Токсикодермия – аллергическая реакция на аллергены, проникающие внутрь кожи гематогенным путем, то есть с током крови. Болезнь возникает вследствие попадания раздражающих веществ через пищеварительный тракт, дыхательные пути и инъекции. У детей до года токсикодермия чаще всего возникает на фоне приема лекарственных препаратов – антибиотиков, анестетиков.
- Нейродермит – хроническое заболевание, возникающее у детей с генетической предрасположенностью к аллергии. Характеризуется поражением кожных покровов экссудативными высыпаниями, то есть заполненными жидкостью пузырьками. Болезнь часто сопровождается сильным зудом и шелушением, которые практически исчезают в теплое время года.
Изменения на коже локализуются в местах ее непосредственного контакта с раздражающими веществами. К типичным проявлениям заболевания относят:
- покраснения на лице или теле;
- мелкие пузырьковые образования;
- мокнутие после вскрытия пузырьков;
- непрекращающийся зуд;
- шелушение и раздражение кожи.
При хроническом течении болезни появляется покраснение, наблюдается утолщение, изменение рисунка и нарушение цвета кожных покровов. В случае сильной сенсибилизации детского организма происходит диссеминация (генерализация) воспалительных реакций с распространением сыпи по всему телу.
Опасность для здоровья
Острый дерматит у грудничка и детей постарше может перейти в хроническую форму и спровоцировать серьезные осложнения. Воспалительные процессы в коже нарушают ее барьерную функцию, что создает благоприятные условия для развития вторичных инфекций. При вскрытии пузырьков увеличивается риск инфицирования тканей болезнетворными бактериями и развития стрептодермии.
У детей с тяжелыми формами токсико-аллергического дерматита могут произойти нарушения деятельности почек, сердца, печени и легких.
Возникающие на коже гнойники и эрозивные образования могут оставлять рубцы. Поэтому высыпания на лице нужно обрабатывать антисептиками, которые препятствуют проникновению в организм инфекционных агентов. У пациентов с тяжелой формой токсикодермии часто нарушается деятельность легких, почек, сердца и печени.
Как лечить аллергический дерматит у ребенка
Основным условием успешной терапии является устранение раздражителей, вызвавших аллергическую реакцию. В периоды обострения болезни используются антигистаминные и кортикостероидные препараты. Особое значение в лечении заболевания имеет рациональное питание, соблюдение определенных правил в быту и при уходе за кожей.
Питание
При отсутствии серьезных осложнений лечение аллергического дерматита у детей проводится в амбулаторных условиях. Соблюдение гипоаллергенной диеты благотворно влияет на функционирование жизненно важных органов и работу иммунной системы. Если болезнь у новорожденного вызвана непереносимостью коровьего молока, его переводят на вскармливание специальными смесями.
Определенные правила питания должны соблюдать матери в период лактации. Из рациона следует исключить аллергенные продукты:
- шоколад;
- мед;
- цитрусовые;
- грецкие орехи;
- мучные изделия;
- куриные яйца;
- консервацию;
- клубнику;
- дрожжевое тесто;
- острые приправы.
К наиболее вероятным источникам аллергии относятся манная каша и глютеносодержащие продукты – майонез, чипсы, сладкая выпечка, соя, крабовые палочки, отруби. При введении в рацион грудничка прикорма желательно использовать овощные пюре из цветной капусты и кабачков.
Одежда
Ношение одежды из синтетических материалов приводит к усилению потливости, что увеличивает вероятность появления дерматита. Чтобы оградить детский организм от контакта с аллергенами, рекомендуется использовать вещи только из натуральных материалов – джут, хлопок, лен.
Активные игры на улице неизбежно приводят к усилению потливости, поэтому после прогулки следует обмывать ребенка и менять нательное белье. Новорожденным желательно подбирать распашонки и ползунки без текстильных красителей, так как они тоже могут стать источником аллергии.
Домашняя обстановка
При диагностировании дерматита нужно убрать из детской комнаты все вещи и предметы, которые могут спровоцировать аллергическую реакцию:
- мягкие игрушки;
- ковролин и ковры;
- книжки;
- комнатные растения.
Следует убрать из зоны доступа ребенка бытовую химию, духи, декоративную косметику и другие раздражители.
Уборку в доме, где живет ребенок с аллергическим дерматитом, следует проводить без применения химии вообще, на крайний случай пользоваться мягкими ее вариантами, не содержащими в своем составе хлора.
Лечение в домашних условиях предполагает ежедневную влажную уборку в доме. Ликвидация аллергенной пыли способствует уменьшению воспаления и выздоровлению.
Уход за кожей
Соблюдение правил гигиены и специальный уход за кожей сокращают период обострения болезни. Чтобы предотвратить аллергический дерматит на лице у ребенка, рекомендуется использовать гипоаллергенные шампуни, дезодорирующие присыпки, детское мыло и кремы.
Первая проблема, с которой нужно начать борьбу, – это избыточная сухость. Чтобы улучшить состояние кожных покровов, необходимо обеспечить их очищение, увлажнение и смягчение. Для этих целей используются кремы, в состав которых входят:
- гиалуроновая кислота;
- бисаболол;
- пантенол;
- холестерол;
- аллантоин;
- каприлик;
- сквалан.
Вторая проблема, которую нужно разрешить, – гиперчувствительность к раздражающим веществам. Чтобы предупредить обострения дерматита, следует:
- избегать попадания на кожу кислых жидкостей, фруктовых и овощных соков;
- для уменьшения расчесывания кожи использовать противозудные мази;
- минимизировать воздействие высокой влажности и температуры.
Нельзя забывать, что здоровая кожа не может быть сухой. Постоянный контроль влажности уменьшает воспалительные реакции и шелушение эпидермиса.
Медикаменты
Лекарственная терапия направлена на ликвидацию местных проявлений аллергического дерматита и на устранение воспалительных процессов. В случае выраженного обострения болезни используются такие препараты:
- антигистаминные средства (Зодак, Цетрин) – ликвидируют зуд, жжение и воспаление;
- гормональные мази (Целестодерм, Акридерм) – купируют воспалительные реакции, за счет чего улучшается состояние тканей;
- антисептические растворы (Фукасептол, Мирамистин) – уничтожают бактерии и вирусы в очагах поражения, что препятствует их гнойному воспалению;
- ранозаживляющие мази (Витамин Ф 99, Радевит) – ускоряют регенерацию поврежденных тканей, смягчают и увлажняют кожные покровы.
Эффективность антигистаминов в терапии дерматита еще не полностью доказана. Чтобы снизить вероятность появления побочных эффектов, детям назначают препараты 2-го или 3-го поколения – Телфаст, Ксизал, Эриус, Фексофаст.
Народные рецепты
Терапия средствами альтернативной медицины возможна в случае ее сочетания с медикаментозными средствами. Но большинство из них основаны на травах, которые обладают высокой аллергенностью. Поэтому целесообразность применения народных средств должен определять только лечащий врач.
Для устранения симптомов дерматита используются:
- Травяная мазь. Сливочное масло смешивают с соком зверобоя в пропорции 4:1. Средство наносят на воспаленные участки 2-3 раза в день в течение недели.
- Маслянистый раствор. 1 ст. л. цветов лекарственной ромашки заливают 100 мл льняного масла и настаивают в течение 3-4 дней. Приготовленным средством обрабатывают очаги поражения для уменьшения зуда и воспаления.
- Паста. Порошок сандалового дерева смешивают с камфарой в соотношении 2:1. Пастообразную смесь наносят на пораженные участки 2-3 раза в сутки.
Применение внутрь настоя одуванчика способствует устранению зуда и гиперчувствительности кожи. Однако использовать средство можно только при лечении детей старше 4-5 лет.
Как не допустить повторения сыпи
Чтобы предотвратить рецидивы заболевания, необходимо следить за состоянием кожных покровов, режимом питания и иммунным статусом детского организма. Соблюдение профилактических мер снижает риск повторного образования сыпи на теле:
- нельзя курить в помещении, в котором находятся дети;
- в квартире и детской комнате нужно делать влажную уборку не реже 1 раза в 2-3 дня;
- необходимо убрать все мягкие игрушки и вещи, которые накапливают аллергенную пыль;
- для стирки детских вещей желательно использовать только гипоаллергенные стиральные порошки.
Для восстановления функций иммунной и пищеварительной системы детям назначают витамины и специальные биодобавки. В течение месяца после купирования основных симптомов заболевания рекомендуется соблюдать гипоаллергенную диету. При введении прикорма грудничку избегают продуктов с высокой аллергенностью (апельсины, молоко, красные яблоки, морковь, помидоры, грибные бульоны).
Вероятность возникновения аллергического дерматита во многом зависит от состояния ЖКТ и кожных покровов. Своевременное лечение гастроэнтерологических и дерматологических заболеваний снижает риск аллергического воспаления в 2-3 раза.
Источник: https://SkinPerfect.ru/dermatit/allergicheskij-u-detej