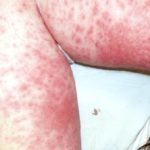
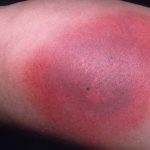
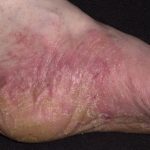
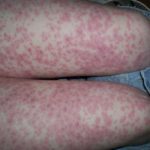
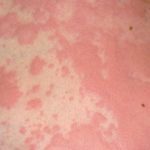
- Кожное заболевание токсидермия (его также называют «токсикодермия», «токсический дерматит») по своим симптомам напоминает различные кожные болезни, в том числе и известную многим аллергию, поэтому, не обладая специальными медицинскими знаниями, поставить правильный диагноз очень сложно.
- Главной особенностью заболевания считается то, что при аллергии кожа пациента входит в непосредственный контакт с вредным для организма веществом, а при токсидермии опасность подстерегает человека изнутри.
- Враг проникает в организм через кровь вместе с лекарствами или через дыхательные пути, пищевод и уже оттуда начинает наступление на кожные покровы человека.
Различные по форме и цвету высыпания (папулы, волдыри и просто пятна), разнообразие участков кожи, захваченных воспалением (на руках, на ногах, на лице), значительно затрудняет диагностику. Разобраться, что это такое, по силам лишь специалисту.
Как следует из названия, главным виновником токсидермии становятся ядовитые вещества (токсины), в большинстве случаев – медикаментозного происхождения и нередко — смешанного.
Опасность ситуации в том, что вспышку болезни способен спровоцировать практически любой фармацевтический или пищевой продукт, находящийся «вне подозрений», а потому усыпляющий бдительность потенциального больного.
Причины возникновения
Аллергические заболевания – одна из примет времени. Число пострадавших от нее особенно быстро растет в крупных городах, так как именно в них больше всего различных рисков, опаснее, чем в других местах, окружающая среда.
Самые прочные позиции в «черных списках» занимает токсидермия, а ее лекарственная форма составляет до 60 процентов всех выявленных случаев.
Медицинская статистика обобщила основные факторы, провоцирующие болезнь. Это:
- медикаменты (любые – от обезболивающих до антигистаминных);
- продукты питания (в основном опасные для аллергиков шоколад, яйца, орехи, некоторые фрукты, а также продукты, в состав которых входят химические добавки – эмульгаторы, красители);
- средства бытовой химии (порошки и гели для стирки, лак, краски, клей, инсектициды, растворители);
- химические вещества, с которыми человек соприкасается на работе.
Отмечены случаи возникновения токсидермии после установки зубных протезов, на которые в организме пациента возникла реакция отторжения.
У новорожденных развитие заболевания идет, как правило, через органы пищеварения. У грудничка толчком к заболеванию может послужить какое-либо вещество, попавшее в его организм с молоком матери (лекарственное либо продуктовое).
Иногда заболевание развивается в результате использования наружного ряда лекарственных препаратов (не важно, являются они гормональными или нет) – к примеру, гидрокортизоновой мази или Фенистил-геля. Инструкцию по применению гидрокортизоновой мази найдете по ссылке.
О причинах появления и признаках токсидермии следующее видео:
Симптомы болезни
Симптоматика токсидермии довольно разнообразна. Заболевание могут сопровождать:
- крапивница;
- экзантема (так специалисты называют всё многообразие кожных высыпаний – папулы, пятна, изменения пигментации);
- эритема фиксированная (покраснение кожных покровов как результат расширения капилляров, с четко обозначенными границами);
- зуд;
- ухудшение общего состояния – слабость, озноб, высокая температура.
Что касается сыпи, то она начинает свое наступление на больного с туловища, а после переходит на другие части тела. Высыпания характеризуются симметричностью расположения.
Как правило, сделать вывод о том, какие именно лекарства виноваты в произошедшем, очень сложно.
Исключение составляют препараты йода (вызванная ими сыпь – угреподобная), сульфаниламиды (красно-бурые, иногда сиреневые пятна с четкими границами).
Фото недуга
Стадии и формы
Стадии заболевания различают по степени тяжести:
- легкая (зуд и высыпания в виде крапивницы);
- средней тяжести (сильный зуд, эритемы, появление на коже пузырей, повышенная температура тела);
- тяжелая (высокая температура, рвота, высыпания занимают всё большую площадь кожных покровов, появляется угроза анафилактического шока).
Нередко токсидермия развивается как акнеформная, когда внешние ее проявления (угревая сыпь) могут быть признаками сразу нескольких заболеваний. Точный диагноз поставить может только специалист.
В зависимости от тех или иных симптомов различают несколько форм токсидермии:
- пятнистая – с высыпаниями в виде пятен, имеющих довольно четкие границы, с отеками, зудом, шелушением;
- папулезная – с образованием остроконечных папул, сливающихся в бляшки и напоминающих по своей картине опоясывающий лишай (возможны осложнения, серьезное ухудшение состояния больного);
- узловатая – волдыри поднимаются над общей поверхностью кожных покровов в результате отека (для лечения используют негормональные мази);
- везикулезная – поражает ладони и подошвы, развивается как экзема, характеризуется шелушением, мокнутием, отеками;
- пустулезная — при этой форме заболевания образуются пустулы (гнойные прыщи вокруг которых кожа воспаляется, приобретая красный цвет), обычно воспаления сосредоточены возле сальных желез;
- буллезная – может развиться после использования пациентом анальгезирующих препаратов, опасные последствия иногда вызывают антибиотики, транквилизаторы, характеризуется высыпаниями в форме пузырей, длительность лечения – высокая, состояние может быть очень опасным, осложнения — вплоть до отека мозга (наиболее тяжелая форма буллезного дерматита – синдром Лайелла);
- бромодерма и йододерма – возникновение этих форм связывают с попаданием в организм препаратов, содержащих йод и бром (на кожных поверхностях образуются синевато-красные бляшки, которые сопровождают гноящиеся корочки, кожа сильно чешется).
Классификация
Виды токсидермии у взрослых пациентов и у детей классифицируются в зависимости от способа проникновения в организм вещества, провоцирующего начало заболевания: воздушным путем, с пищей, в результате инъекций или через кожные покровы.
Лекарственная (медикаментозная) токсидермия
- Лекарственная токсидермия (ее также называют «медикаментозная») — наиболее распространенная из существующих видов.
- Причиной заболевания становятся самые разные лекарственные средства (сульфаниламиды, кортикостероиды, антибиотики, барбитураты, антигистамины) и даже витамины (чаще всего – группы В и РР).
- Абсолютно безобидными в этом плане специалисты называют глюкозу и физраствор.
- Женщины подвержены заболеванию больше, чем мужчины, потому что к медикаментозным рискам добавляются еще и косметические – представительницы прекрасного пола красят веки, ресницы, губы и, даже обнаружив первые симптомы заболевания, интересуются (об этом свидетельствуют отзывы в интернете), можно ли красить волосы в подобном состоянии.
- Ответ на такой вопрос может быть только индивидуальным, от лечащего врача, который лучше чем кто-либо знает состояние пациентки.
- Лекарственная токсидермия иногда возникает на один препарат, иногда – сразу на несколько.
- Особенно сложно проходит лечение у хроников, которым нельзя прерывать прием назначенных им лекарств, так как это будет представлять реальную угрозу их состоянию.
- Если вас интересует лечение перорального дерматита на лице, а также его симптомы и профилактика, прочтите нашу статью.
- Примерное меню диеты при атопическом дерматите можно найти по ссылке.
- Как правильно применяется детский шампунь Мустела от себорейных корочек, читайте здесь: https://udermatologa.com/prep/penka-shampun-mustela-dlya-udaleniya-seborejnyh-korochek/
Профессиональная
Это заболевание диагностируется только у взрослых пациентов, оно наблюдается у людей, работающих с какими-либо химическими препаратами (соединениями никеля, хрома, кобальта).
Рекомендации врача в подобных ситуациях обычно сводятся к смене профессиональной деятельности. Действительно, воспалительные процессы, как правило, прекращаются, после того как исключается контакт с веществами-раздражителями.
В противном случае даже вылечившегося пациента рано или поздно ждет очередной рецидив заболевания. Традиционным способом лечения этого вида токсидермии является негормональная терапия.
Пищевая
Пищевая (ее также называют «алиментарная») токсикодермия является болезненной реакцией организма на различные продукты питания (в основном – на содержащие белки). Таких аллергентов сегодня выявлено более 120.
Иногда виновниками проблем со здоровьем становятся не сами продукты, а «улучшающие» их внешний вид, качество, удлиняющие сроки хранения консерванты, красители.
- Если больному поставлен диагноз «пищевая токсикодермия», встает вопрос не только о лечении, но и о пересмотре принципов подбора пищи, о новом меню.
- Интересно, что живущие бок о бок с нами братья наши меньшие также не избежали подобных проблем.
- Ветеринары выявляют у некоторых из них алиментарный дерматит, виной которому – индивидуальная чувствительность пса к какому-то конкретному корму, и тоже рекомендуют переводить питомца (с целью выздоровления) на другую пищу.
Аутоинтоксикационная (аутотоксическая)
Этот вид заболевания связан с наличием у пациента каких-либо патологий (желудочно-кишечных, легочных и прочих), когда в ходе их лечения больной вместе с принимаемыми препаратами получает порцию веществ, являющихся для него аллергенами.
В организме нарушаются обменные процессы. История болезни, к сожалению, пополняется новыми страницами. Аутотоксическая токсидермия часто переходит в хроническую форму.
Диагностика
В диагностике токсидермии важное место отводится анамнезу – сбору сведений о том, чем пациент прежде болел, какими лекарственными препаратами и как долго пользовался, как было организовано его питание.
Дело в том, что визуального осмотра бывает недостаточно, да и анализы не гарантируют стопроцентно верного результата. Помимо анамнеза проводятся:
- гистологическое обследование;
- биопсия;
- бактериальный соскоб (чтобы исключить схожие по симптомам инфекции);
- анализ крови;
- анализ мочи;
- при необходимости – УЗИ внутренних органов.
Лечение токсикодермии у взрослых и детей
Лечение токсикодермии может продолжаться от нескольких дней до нескольких месяцев.
Всё зависит от того, насколько острая форма заболевания, позволяет ли состояние пациента применить сильнодействующие препараты.
Задача № 1 – выявить причину болезни и устранить аллерген из жизни пациента.
Медицинские препараты
Лечение проводится комплексно. Из медикаментозных препаратов используются:
- для лечения легких форм – Солкосерил, Бепантен, Актовегин;
- если заболевание оценивается как среднетяжелое – Оксодолин, Фуросемид, Дюфалак;
- при сильных воспалениях – средства, содержащие ксероформ, нафталан;
- против зуда – Фенистил, Эриус (их назначают и детям, у них нет побочных эффектов);
- для санации воспаленных участков – Мирамистин.
При беременности исключительно врач подбирает пациентке лекарства, чтобы они были не только действенными, но и безопасными для будущей мамы и ее ребенка.
Причины, основные симптомы и признаки, а также фото атопического дерматита у детей представлены в этом материале.
Хотите узнать, как лечить аллергический дерматит правильно? Полезные советы и рекомендации найдете в нашей публикации.
Средства народной медицины
Народные средства позволяют значительно улучшить состояние больного. Главное – согласовать лечение с врачом.
Люди, страдающие токсидермией, часто задают вопрос, можно ли мыться при этом заболевании. В традиционном представлении ванна и растирание полотенцем едва ли принесут облегчение.
Однако, если ее приготовить с использованием отвара из овса (200 г зерен в течение часа томят в литре воды на небольшом огне), вылив целебную жидкость в наполненную теплой водой ванну, это поможет избавиться от зуда.
Такие ванны рекомендуется делать через день при условии, что острая фаза заболевания благополучно пройдена. Ванны можно приготовить также с отваром ромашки или дубовой коры. После ванн кожу требуется увлажнить – лосьоном или кремом.
Для компрессов и аппликаций подойдут отвары зверобоя, крапивы, череды. Против шелушения эффективны масла – оливковое, персиковое.
Дополнит описание заболевания данное видео:
Диета
При токсидермии меню должно быть радикально пересмотрено. Из него исключают не только продукты, оказавшиеся «под подозрением» в случаях пищевого дерматита, но и вообще кушанья и напитки, которые могут раздражать слизистые и требуют усиленной работы по их перевариванию со стороны желудка и кишечника. Алкоголь, конечно, тоже под запретом.
Вот что можно есть с пользой для здоровья:
- мясо кролика и курицы;
- рыбу нежирных сортов;
- зелень – салат, лук, крапиву.
Из напитков подойдет минералка без газа, соки домашнего приготовления из местных (не экзотических) овощей и фруктов. Не рекомендуются кофе, чай, соки заводского производства и алкогольная продукция, даже самая некрепкая.
У беременных женщин диета еще более строгая, ведь им приходится беспокоиться не только о себе, но и о будущем ребенке.
Что касается грудничков, то для них молоко матери и употребляемые смеси должны быть на 100 процентов безопасны: доктор Комаровский подчеркивает, что в лечении любой формы дерматита диета всегда стоит на первом месте. Лечить токсидермию исключительно медикаментозно невозможно.
Профилактика токсико-аллергического дерматита
Многих проблем удастся избежать, в том числе и вероятности заболеть токсидермией, если пересмотреть свое отношение к лекарственным препаратам. Их доступность, простота в употреблении, надежда на быстрый результат стали причиной больших и маленьких неприятностей.
Старайтесь не использовать медикаменты без необходимости, не превышайте рекомендованную дозу, строго следуйте советам доктора.
- Приобретя новое лекарство (особенно, если оно рассчитано на длительный курс приема), убедитесь, что ваш организм реагирует на него нормально.
- Если вы уже переболели токсидермией, держитесь подальше от выявленного аллергена, будь то какой-нибудь фармацевтический препарат или продукт питания.
- Чтобы оградить от неприятностей ребенка, вводите новые продукты в его меню с большой осторожностью, аккуратно используйте все медикаментозные средства, в том числе и такие, на первый взгляд, безобидные, как йод.
- Кроме того, будьте к малышу внимательны: при появлении любой сыпи советуйтесь с доктором – это может быть как незначительным сбоем в работе организма, так и началом серьезного заболевания, которое надо лечить, не затягивая.
Источник: https://udermatologa.com/zabol/derm/chto-takoe-toksikodermiya-toksidermiya-simptomy-lechenie-foto/
Токсикодермия у детей и взрослых: что это такое, виды, причины, лечение и диагностика
Токсикодермия (или токсидермия) является острым воспалением кожных покровов, а иногда и слизистых оболочек, возникающим под воздействием чужеродных раздражителей. Таким раздражающим фактором может стать употребление пищи, лекарств, вдыхание частиц токсичного вещества. Важно правильно дифференцировать болезнь, поскольку ее симптомы разнообразны.
Токсикодермия (или по-другому — токсидермия, токсико-аллергический дерматит) представляет собой острое воспалительное заболевание кожи, а в редких случаях — и слизистых оболочек. Провоцировать развитие токсикодермии могут медикаменты, несколько реже продукты питания, средства бытовой химии и др.
Важно! От прочих дерматитов данный вид отличается тем, что повреждающий агент поражает не поверхность кожи, а попадает в нее гематогенным путем — с током крови. По мнению специалистов, число людей с этим заболеванием в последнее время неуклонно растет.
Причинами этого явления предположительно являются:
- ухудшение экологии;
- выпуск новых лекарственных препаратов и неконтролируемое их применение;
- использование косметики и средств бытовой химии;
- употребление пищевых продуктов с химическими добавками (красителями, консервантами и др.).
Во всех этих случаях существует потенциальная угроза попадания агрессивных веществ в кровь человека.
Симптомы болезни многообразны, и сыпь на коже может быть представлена различными элементами
Разновидности токсикодермий
В зависимости от причин токсидермия подразделяется на следующие виды:
- медикаментозная;
- алиментарная;
- профессиональная;
- аутотоксическая.
Для того, чтобы представить себе, что такое токсикодермия, необходимо ознакомиться с ее многочисленными формами. На раздраженной коже могут появляться различные виды сыпи:
- пятнистая;
- папулезная;
- везикулезная;
- пустулезная;
- буллезная и др.
Иногда сыпь может быть полиморфной, т.е. одновременно на коже появляются разнообразные элементы высыпаний.
По распространенности проявления симптомов токсикодермии выделяются такие ее формы, как:
- распространенная (диссеминированная), которая отличается множественными высыпаниями, патологическими изменениями со стороны слизистых и внутренних органов (сердца, печени, почек), высокой температурой и плохим самочувствием пациента;
- фиксированная, когда на коже появляются несколько эритематозных пятен, регрессирующих через 10 дней и рецидивирующих при активизации провоцирующего агента.
Важно! Признаки токсико-аллергического дерматита могут появиться и на слизистых. Их отек может привести к осложнениям.
Участки кожного раздражения могут появиться не только на лице, но и на других частях тела
Симптомы
Распространенной токсикодермии присущи острое начало, обширные высыпания, зачастую поражающие слизистые оболочки либо внутренние органы. Вследствие этого заболевание может осложниться гепатитом или миокардитом.
Болезнь протекает достаточно тяжело, сопровождается рвотой, диареей, высокой температурой.
При фиксированной токсикодермии на теле вначале появляются округлые пятна, диаметром 2-3 см. Затем пятна приобретают коричневатый оттенок и в центре у них начинают образовываться пузырьки.
Важно! С устранением аллергена пятна после токсикодермии проходят через 10 дней. Если провоцирующий элемент вновь попадет в организм, то высыпания снова активизируются на тех же местах, где они располагались раньше.
Пятна при фиксированной форме после исчезновения могут появляться вновь на прежних местах, если продолжается контакт с аллергеном
Степени тяжести
Симптомы и последующее лечение токсикодермии обусловлены тяжестью заболевания. Согласно этому показателю течение болезни может иметь три степени тяжести.
Для первой степени характерна сыпь в виде:
- узелков;
- крапивницы;
- эритематозных пятен.
Присутствует незначительный кожный зуд, однако после устранения аллергена выздоровление происходит уже через несколько дней. Общее состояние пациента страдает незначительно.
Вторая, среднетяжелая степень характеризуется подъемом температуры и возникновением слабого кожного зуда. Больной ощущает недомогание и слабость. Обнаруживаются изменения кожи в форме:
- пузырьков (везикул);
- узелков;
- крапивницы;
- эритемы;
- единичных крупных пузырей.
Исследование крови при данной степени токсикодермии выявляет ускоренное СОЭ и наличие эозинофилии.
При третьей, тяжелой степени патологии состояние пациента резко нарушено за счет подъема температуры до 40 градусов, тошноты, рвоты, боли в суставах, головной боли.
Обширные высыпания напоминают крапивницу или эритродермию и могут сопровождаться развитием отека Квинке. Третья степень токсидермии может протекать по типу анафилактического шока, йододермы или бромодермы, аллергического васкулита.
В анализе крови обнаруживается высокий лейкоцитоз с эозинофилией, анемия, ускорение СОЭ до 60 мм/час.
При тяжелых формах токсикодермии происходит масштабное поражение кожи и слизистых оболочек, а также нарушение работы внутренних органов
Как диагностировать болезнь?
Для постановки правильного диагноза токсикодермии доктор должен внимательно изучить все симптомы заболевания с учетом генетической предрасположенности. Диагностические мероприятия заключаются в:
- осмотре больного;
- сборе анамнеза с целью определения провоцирующего агента;
- проведении провокационных проб in vitro (но не на коже пациента);
- изучении результатов клинических анализов крови и мочи.
Кожные аллергические пробы применяются редко, поскольку чаще всего оказываются неинформативными.
Для исключения инфекционных заражений кожи применяются:
- бактериологический анализ участков поражения;
- соскоб кожи для выявления патогенных грибков;
- анализ мазков из уретры и влагалища (при подозрении на гонорею);
- RPR-тест (для исключения сифилиса).
В случае необходимости проводят биопсию и гистологический анализ. В серьезных случаях токсидермии проводится коагулограмма.
Примечание. У разных людей один и тот же аллерген может спровоцировать самые разные варианты заболевания.
Правильный диагноз может быть поставлен после тщательного осмотра больного и проведения лабораторных анализов
Развитие болезни у детей
Токсикодермия у детей возникает по тем же причинам, что и у взрослых, и характеризуется выраженным аллергическим компонентом. Путь проникновения аллергена в организм у маленьких детей в основном алиментарный (с пищей). Ингаляционный, контактный и другие пути поражения характерны для более старших детей.
Разнообразие кожных проявлений обусловлено формой токсидермии. К примеру, буллезная токсикодермия у ребенка так же, как и у взрослых, характеризуется возникновением пузырей на определенном участке кожного покрова.
У детей также выделяют три степени тяжести токсического дерматита. Однако течение болезни зачастую является более тяжелым, чем у взрослых, поскольку ребенок из-за выраженного зуда сильно расчесывает кожу, а расчесы приводят к инфицированию пораженных участков.
Внимание! Не слишком тяжелая фиксированная форма данной патологии, если ее запустить, может привести у ребенка к более тяжелым проявлениям и переходу в другие кожные болезни, например, в крапивницу или экзему.
Дифференциальный диагноз токсического дерматита у детей должен проводиться с «детскими» инфекциями, сопровождающимися кожными высыпаниями — с краснухой, скарлатиной, ветряной оспой и др.
Болезнь детей почти не отличается от болезни взрослых и имеет такие же проявления
Тактика лечения
Эффективное лечение токсикодермии предусматривает устранение любых контактов с аллергенами. Методы при этом следующие:
- прекращение приема лекарственных средств, кроме жизненно необходимых;
- исключение из меню продуктов, способных вызвать аллергию;
- минимизация применения бытовой химии, косметических средств;
- прекращение профессионального контакта с вредными веществами и др.
Для выведения токсических веществ из организма применяются слабительные и мочегонные препараты, энтеросорбенты, очистительные клизмы, обильное питье.
При легких проявлениях токсидермии рекомендовано местное применение негормональных медикаментов — мазей, гелей, примочек и т.д. К ним относятся Элидел, Актовегин, Бепантен и др. Другие местные средства назначаются в зависимости от преобладающей кожной патологии (мокнутия или, напротив, пересыхания кожи).
С целью десенсибилизации назначается прием антигистаминных препаратов (перорально, внутривенно и внутримышечно). Показано применение Тавегила, Эриуса, Кларитина, Зиртека, Супрастина.
При тяжелом течении болезни, в основном, при буллезной и пустулезной формах применяются внутривенные инфузии кортикостероидов, гемодеза, реополиглюкина; плазмаферез; гемосорбция.
Важно! Если другие кожные заболевания успешно лечатся при помощи примочек и настоев трав, то при токсидермии это нужно делать очень осторожно.
Для лечения применяются антигистаминные препараты
Питание
Для успешного лечения токсикодермии необходимо организовать такое питание больных, при котором исключается употребление продуктов, могущих вызвать аллергию.
Существуют определенные схемы питания:
- Элиминационная диета, исключающая продукты с причинно-значимыми аллергенами.
- Употребление гипоаллергенных продуктов, то есть продуктов, не вызывающих аллергической реакции.
- Применение десенсибилизирующих веществ, угнетающих действие аллергических рецепторов (Омега-3, пищевые волокна).
- Ротационная диета применяет постепенный ввод в меню продуктов, которые прежде были причиной появления аллергии.
Ротационная диета при токсикодермии должна осуществляться достаточно осторожно. Необходимо соблюдать установленные временные интервалы, так как частое применение продуктов с аллергенами может обострить болезнь.
Внимание! Все диеты подразумевают обильное питье!
Продукты с высокой степенью аллергенности исключаются при токсидермии из рациона
Прогноз токсикодермии в основном благоприятный, но очень важно своевременно и правильно начать лечение.
Источник: http://zkozha.ru/bolezni/dermatit/toksikodermiya-u-detey-i-vzroslyh/
Токсикодермия (токсико-аллергический дерматит, токсидермия)
Токсико-аллергический дерматит – заболевание, которое относится к острым воспалительным процессам кожных покровов, реже – слизистых.
Он развивается из-за попадания в организм экзогенных аллергенов и токсико-аллергенов по гематогенному пути через дыхательную и пищеварительную систему.
Причиной может стать как прием лекарственных препаратов, так и продуктов питания или использование бытовых химических средств. В основе механизма патологии – аллергические реакции всех известных типов:
- анафилактический – реакция гиперчувствительности возникает немедленно, лекарства и другие аллерго-токсины как антигены взаимодействуют с иммуноглобулином Е, фиксируются на тучных клетках крови и стимулируют выброс гистамина, простагландинов и прочих медиаторов, вызывающих воспаление;
- цитотоксический – лекарственные вещества связанные с антителами приводят к активации комплемента, фагоцитозу и лизису тромбоцитов и лейкоцитов;
- иммунокомплексный – образованные иммунные комплексы откладываются на стенках сосудов кровяного русла, что активирует систему комплемента и миграцию нейтрофилов;
- гиперчувствительность замедленного типа – аллергическая реакция, которая возникает после связывания сенсибилизированных Т-лимфоцитов с антигенами и синтеза цитокинов.
Код токсикодермии по мкб-10 – L27 классифицирует заболевание как дерматиты, вызванные веществами принятыми внутрь, вне зависимости от пути попадания — перорального, парентерального, интраназального, ингаляционного, вагинального, ректального, уретрального. Исключением являются фотоаллергические и фототоксические реакции (вызванные ультрафиолетовым излучением), а также крапивница, контактный и периоральный дерматит.
Патогенез
Проявиться токсико-аллергический дерматит может как через несколько часов, так и по прошествии 1,5 мес. после попадания в организм аллергена или токсикоаллергена.
Существует несколько путей осуществления патологического воздействия на кожные покровы аллергенов и токсинов:
- прямое повреждающее, например, барбитураты оказываю токсическое влияние на стенки сосудов;
- путем накопления веществ — кумуляции мышьяка, галогенов;
- непереносимость и повышенная чувствительность к экзогенному аллергену;
- наличие генетических дефектов ферментативных систем, например, идиосинкразия;
- возникновение аутоиммунных реакций и лекарственной фотосенсибилизации — фототоксических, фотодинамических и фотоаллергических эффектов, которые могут быть вызваны сульфаниламидами, некоторыми антибиотиками.
Классификация
Токсикоаллергические воспалительные поражения кожи можно разделять по типу высыпаний, которые могут быть ограниченными и распространёнными.
- Пятнистые токсикодермии разделяют на гиперемические, геморрагические (пурпуры) и пигментные, они чаще всего развиваются при попадании в организм мышьяка, висмута, ртути, Пенициллина, Метациклина, Метотрексата, углеводородов нефти, некоторых противозачаточных, а также некачественных продуктов питания.
- Папулезные токсико-аллергические дерматиты могут развиваться после длительной терапии Хингамином, Хинином, Фенотиазином, ПАСК, Стрептомицином, Тетрациклином, препаратами йода и ртути.
- Узловатые токсикодермии с образованием болезненных воспалительных узлов, возникают при употреблении сульфаниламидов, Метотрексата, Циклофосфана, Гризеофульвина, а также при вакцинировании.
- Пустулезные токсикодермии чаще всего развиваются под действием галогенов (брома, йода и пр.), витаминов В6, В12, Изониазида, фенобарбитуратов, препаратов Лития, Азатиоприна, повышается вероятность патологии при наличии стафилококковой инфекции в сально-волосяном слое, особенно на груди, лице, спине.
- Везикулезные и буллезные поражения могут появляться в ответ на терапию сульфаниламидами, барбитуратами, салицилатами, антибиотиками.
По тяжести течения заболевания выделяют:
- легкие формы токсидермии, для которых характерно поражение только эпидермальных слоев, без обширных эрозий, системных патологий, затрагивающих органы и жизненно важные функции;
- тяжелые формы дерматита, к которым относят эритродермии, синдром Лайелла и Стивенса-Джонсона.
Синдром Лайелла
Наиболее тяжелая форма токсического эпидермального некролиза, для которой характерна кожная десквамация и буллезные поражения, быстро вскрывающиеся и образующие обширные ярко-красные эрозии.
В основе механизма нарушения белкового обмена и дискоординация протеолиза. Заболевание также поражает сердце, почки, печень, органы брюшной полости, может усугубляться наличием вторичной инфекции.
Требует экстренной реанимации, имеет средний уровень летальности – 25-30%.
Синдром Стивенса-Джонсона
У некоторых людей в ответ на такие препараты как Модафинил, Карбамазепин, Ламотриджин, Невирапин, Аллопуринол, сульфонамидные антибиотики.
Начинается развитие лихорадки, сопровождающейся болями в суставах и мышцах, возникновением различных видов сыпи, серо-белых пятен, трещин, воспалений и других дефектов кожи и слизистых, которые приносят дискомфорт, зуд и сильную боль.
Воздействие на слизистые глаз ведет к конъюнктивиту.
Причины
Токсико-аллергический дерматит — аутоинтоксикация необычными веществами, проникающими в организм извне и образующимися из-за нарушений работы желудочно-кишечного тракта, почек или печени. Повышает риск заболевания предрасположенность к бронхиальной астме, экземе, нейродермиту и прочим иммунологическим проблемам.
Алиментарная токсидермия
Пищевая токсидермия встречается достаточно редко – не более 1 раза на 10 установленных диагнозов (это примерно 12%). Дерматит могут спровоцировать как сами продукты (в том числе продукты пчеловодства), так и составляющие вещества, образованные при хранении и обработке. Известны случаи токсикодермии после съеденного мяса, которое перед убоем лечили пенициллином.
Лекарственная токсидермия
Токсидермия чаще всего вызвана лекарственными препаратами:
- нейролептиками (Резерпином, Триоксазином, Реланиумом, Элениумом);
- антималярийными препаратами;
- галоидами, бром- и йодсодержащими микстурами;
- сульфаниламидными препаратами;
- снотворными средствами — барбитуратами, а также содержащий корвалол Люминал;
- транквилизаторами;
- витаминами (В1, В12);
- вакцинами;
- анестетиками;
- лекарственными растениями (девясилом, чистотелом, подснежниками);
- под влиянием антибиотических средств – Пенициллина, Эритромицина, Тетрациклина была спровоцирована лекарственная экзантема у 32 % больных (исследования Ю. Ф. Королева);
- прием производных пирозолона (Бутадиона, Амидопирина, Анальгина) вызывали кожные высыпания почти у 13% пациентов;
- гормональная терапия, особенно инсулином.
Токсидермия, вызванная антибиотиками
Симптомы токсикодермии
Главным проявлением токсидермии являются различные полиморфные виды высыпаний на коже, а иногда и на слизистых:
- пятнистые, макулярные, причем пятна могут быть изолированы или сливаться, образуя крупные участки гиперемии, геморрагии или пигментации;
- папулёзные, узелковатые – наличие плотных плоских воспалительных образований в толще кожи;
- уртикарные, с волдырями – вызваны отеком среднего слоя кожи – дермы, исчезают бесследно;
- пустулезные, с гнойничками – поверхностными или глубокими;
- везикулёзные — с образованием пузырей размером 1-5 мм – полостных элементов, содержащих мутную или кровянистую жидкость, их покровы могут вскрываться и вызывать эрозию или переходить в гнойничок;
- буллёзные – крупные полостные пузыри размером до 5 см (как на фото токсикодермии, вызванной антибиотиками), которые могут иметь серозное, кровяное или гнойное содержимое, могут спадать и формировать корочку или вскрываться.
Типы кожных высыпаний
Кроме того, токсикодермии могут сопровождаться системными проявлениями:
- лихорадкой;
- слабостью и недомоганием;
- суставными и головными болями;
- болями в животе.
Симптомы токсидермии при взаимодействии с одними и теми же веществами у разных людей могут существенно различаться.
Анализы и диагностика
Диагноз ставят после изучения анамнеза и клинической картины.
Для уточнения этиологического фактора могут быть проведены аллергологические кожные и провокационные пробы, иммунологические тесты in vitro (бласттрансформация лимфоцитов, реакция дегрануляции базофилов), анализы крови для выявления эозинофилии, лимфоцитоза, атипичных лимфоцитов, изменений биохимических показателей функции печени.
Лечение токсикодермии
Проявления токсидермий могут стихать самопроизвольно и постепенно после прекращения действия этиологического фактора. При обычных покраснениях порой достаточно использования простых успокаивающих кремов. Успешность восстановления зависит от того, насколько своевременно был устранен аллерген.
Лечение токсидермии направлено на купирование клинических проявлений, выведение токсинов и поддержания всех жизненно важных функций. Выявленная токсикодермия является первопричиной отмены всех медикаментозных терапий.
Для обработки кожных высыпаний можно использовать местные противовоспалительные и антисептические средства.
Местно используют водно-цинковую взвесь, кортикостероидные мази. Если поражены слизистые, то важно применение вяжущих, дезинфицирующих и обезболивающих средств.
Доктора
Лекарства
- Для усиленного выведения аллерго-токсинов могут использоваться слабительные и мочегонные средства.
- Антигистаминные препараты: Цетиризин, Диметинден, Пипольфен, Супрастин, Лоратадин, Кетотифен.
- Глюкокортикостероиды: Преднизолон, Метилпреднизолон, Триамцинолон.
- Гидрокортизоновая, преднизолоновая мазь, водно-цинковая взвесь.
- Плазмозамещающие и дезинтоксикационные средства, например, Гемодез, натрия Тиосульфат.
- плазмаферез;
- гемосорбция.
Кожные сыпи у детей – частая проблема и тревога родителей, ведь ее возникновение всегда свидетельствует о заболевании – инфекционном, аллергическом и даже наследственном.
Покраснения, макулопапулезные, узловатые высыпания — признаки токсической эритемы могут проходить сами спустя 2-3 дня (например, у новорожденных). Но бывают случаи, когда проблемы дермы могут перерастать в эрозии, обширные пузыри, трещинки, сопровождаться болями, зудом, общим недомоганием, что является тревожным звоночком.
При этом важно своевременно провести биопсию и анализы крови. Однако, возникновение высыпаний на щечках, покраснения на груди и животике может быть простым аллергодерматозом, вызванным продуктами питания, медикаментами.
Главная задача при первых проявлениях — незамедлительно включить гипоаллергенный режим – пересмотреть питание, отказаться от современных порошков и моющих средств, кремов и мазей, снять острые проявления, например, используя псило-бальзам. Он является отличным лечебным и профилактическим средством при токсикодермии у детей, способен успокоить зуд, уменьшить чувствительность и отек тканей, снизить проницаемость капилляров.
Диета при токсикодермии
При обширных поражениях кожных покровов наиболее целесообразно питание как при ожогах и гипоаллергенная диета. Нужно обильное питье, жидкая и протертая пища, питание, обогащенное белками и витаминами.
Список источников
- Акимов В.Г. Побочные эффекты лекарственных средств: кожные проявления аллергических реакций. 2005. Т. 7. № 3. С. 168 — 172.
- Ильина П.Н. и соавт. Кожные проявления аллергии // Физиология и патология иммунной системы. М., 2004. –С. 125–134
- Смирнова Г.И. Аллергодерматозы у детей. М., 1998. 299 с.
Источник: https://medside.ru/toksikodermiya-toksiko-allergicheskiy-dermatit-toksidermiya
Токсидермия у детей — у ребенка, лечение, причина
- Многие могут подумать, что диагностировано новое заболевание, услышав диагноз под названием токсидермия.
- На самом деле новым является лишь медицинское термин, а сам недуг, поражающий как взрослых, так и детей, известен уже давно.
- Понятие токсидермия состоит из таких слов как токсин и дерма (кожа).
- Следовательно, смысл данного термина на простом языке можно объяснить, как поражение поверхности кожи токсичными веществами.
- Это практически так, но рассмотрим точное определённое значение.
- Токсидермия (токсикодермия – равнозначный термин) представляет собой острое воспаление кожных покровов, а также слизистых оболочек, вызванное чужеродными для организма человека раздражителями.
- Последние в свою очередь могут попасть разными путями.
Представленная болезнь часто встречается у детей.
Токсидермия у ребёнка, в отличии от данного заболевания у взрослого, практически всегда имеет аллергический характер, то есть вызвана аллергеном.
Причины
Причины токсидермии у ребёнка определены проникновением в его организм аллергена, который всасываясь в кровь, в последующем становиться возбудителем острых воспалительных процессов.
Попасть он может следующими способами:
- с употребляемой пищей;
- с лекарственными препаратами;
- с вдыхаемыми токсичными парами, через органы дыхания;
- непосредственно всасываясь с поверхности кожи, при попадании на неё.
Факторы
Основным фактором, вызывающим токсидермию у ребёнка, являются пищевые аллергены. Они могут воздействовать только на восприимчивых детей, и на тех, у кого есть генетическая предрасположенность.
Наиболее часто аллергены-возбудители содержат такие продукты, как:
- цитрусовые;
- клубника и земляника;
- шоколад;
- яйца;
- мёд.
- У грудничков воспалительные процессы на коже могут быть вызваны косвенным воздействием фактора пищевых аллергенов через грудное молоко матери, если она пренебрегает выше указанными продуктами.
- Так же распространённым фактором является аллергическая реакция на определённые лекарства.
- Вещества, содержащиеся во многих препаратах, могут быть отчуждены детским организмом, и ответом станет острая реакция.
- Обычно это наблюдается с введением инъекций, передозировкой принимаемого лекарства перорально, ингаляционным путём.
- Маленькие детки часто восприимчивы к медицинским препаратам, используемым через поверхности кожи.
- К ним относятся:
- различного рода мази;
- крема;
- компрессы;
- ванночки.
Впитываясь, содержащиеся вещества также могут вызвать не желаемую реакцию.
Аналогично пищевым аллергенам, лекарственные также способны попадать с грудным молоком мамы, и стать причиной токсидернии у ребёнка.
Как проявляются симптомы
Отличительной чертой токсидермии, от различного рода дерматитов, является её многообразие проявляющихся симптомов на коже и слизистых. Они проявляются разными формами определённой степени тяжести.
Одними из первых, и явно выраженных симптомов отмечают появление на коже воспалений в виде:
- сыпи (более характерны для детей);
- пузырей и волдырей;
- гнойных узелков и язв.
Эти воспалительные формы поражают не только внешний кожный покров, а способны распространяться:
- на слизистых оболочках рта;
- половых органов;
- реже на внутренних органах.
Помимо основного симптома, существуют и дополнительные.
Среди них можно отметить:
- повышение температуры;
- появление озноба, зуда и болевых ощущений;
- общее недомогание;
- диарея и рвота (в особо тяжёлых случаях).
В зависимости от степени тяжести всех перечисленных симптомов и количеству поражённых участков кожи, данная патология подразделяется на:
- фиксированную – когда наблюдается небольшое количество высыпаний и пятен в определённых местах, которые при устранении или попадании вновь аллергена-возбудителя, способны исчезать или появляться вновь на тех же местах;
- распространённую – это более тяжёлая форма, сопровождающаяся масштабным поражением кожи, слизистых оболочек, в определённых случаях внутренние органы.
Как ставят диагноз
Диагностирование данного недуга проводится в несколько этапов:
- Во-первых, оценивается и изучается общее состояние больного. Совместно с родителями доктора составляют картину последних приёмов характерных продуктов и лекарственных средств, чтобы выявить возможных раздражителей. Без определения фактора и причины развития патологии у ребёнка не может быть поставлен точный диагноз и назначено эффективное лечение.
- Во-вторых, проводится соскоб кожных покровов и так называемый анализ ин витро. Данные методы позволяют точно с помощью определённых реакцией на клеточном уровне, обнаружить возбудителя.
- В-третьих, параллельно проводятся анализы, с целью исключения заболеваний, схожих по внешним признакам: корь, краснуха, крапивница, экзема, лишаи и т.д.
- В-четвертых, обычно при тяжелой форме токсидермии у ребёнка, проводят УЗИ внутренних органов и биохимический анализ крови и мочи. Иногда прибегают к консультациям врачей разных направлений.
Способы лечения
- Основой в лечении токсидермии является выявление и устранение вещества, которое приводит к воспалительным процессам организма, проявляющихся поражением кожи.
- Следовательно, первым этапом будет нейтрализация и очищение от аллергена-возбудителя.
- Проводится путём применения:
- различных мочегонных и слабительных препаратов, плюс обильное питьё;
- капельниц и инъекций определённых составов, позволяющих подавить раздражителя;
- антигистаминных средств – зиртек, фенистил, зодек и т.д.
- Больные дети, с тяжелой формой заболевания, проходят лечения непосредственно находясь в больнице, под постоянным наблюдением врача.
- Помимо выше указанных способов могут применяться переливание крови и плазмы, введение различных очищающих лекарственных препаратов.
- Местная терапия обусловлена использованием:
- различного рода мазей и кремов с вяжущим и подсушивающим эффектом;
- компрессов и примочек;
- средств, устраняющих чесание и зуд;
- антисептических и обеззараживающих препаратов.
Видео: Ответы на частые вопросы
Опасности и осложнения
Нарушенный сон и аппетит ребенка, отрицательно сказывается на всем детском здоровье, значительно подрывая и понижая иммунитет, что приводит к развитию новых заболеваний.
Не столь опасная фиксированная форма данной патологии, в случае ее запущенного лечения, может перейти в более тяжелую форму, с перетеканием в новые заболевания кожи (крапивница, чесотка и т.д)
Распространенная токсидермия у ребенка, представляет особую опасность, которая часто обусловлена поражением жизненно важных внутренних органов.
Она может стать причиной почечной недостаточности, развитием гепатита, поражением печени, воспаления мышц сердца и т.п.
Профилактика
Основой профилактики токсидермии является ограниченное употребления ребенком продуктов и лекарственных средств, способных привести к возможным аллергическим реакциям организма. Это касается и кормящих мам.
У детей же склонных к аллергии и непереносимости определенных веществ, исключить полностью возможные «встречи» с характерными веществами.
Как выглядят симптомы экземы на руках? Читать далее.
Опасна ли сухая экзема на ногах? Подробности здесь.
Рассмотрев детально тему токсидермии у детей, становиться ясным факт возможной серьезности и опасности данного заболевания.
Зная ее основные симптомы и причины позволят Вам своевременно защитить и обезопасить своего ребенка. Помните – здоровье детей, в руках родителе. Здоровья Вам и Вашим детям.
Источник: http://allergycentr.ru/toksidermija-u-detej.html