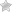Любой человек в течение своей жизни сталкивается с какими-либо болезнями кожных покровов. Дерматит — это распространенное заболевание кожи воспалительной природы.
Согласно Википедии, патология отнесена к группе аллергодерматозов. Причин для развития воспаления может быть очень много.
В большинстве случаев оно имеет легкое течение, но встречаются и тяжелые ситуации, значительно ухудшающие самочувствие и качество жизни больного.
Заболевание может осложниться опасными состояниями, поэтому консультация специалиста необходима во всех случаях. По международному классификатору болезней МКБ 10, формы дерматита имеют коды от L20 до L30.
Причины
Дерматит появляется по разным причинам. Выделяют несколько групп факторов риска развития воспалительных заболеваний кожных покровов.
Физические факторы
Это большая группа, включающая следующие раздражители:
- излишне высокая или низкая температура окружающей среды;
- излучение (солнечное, радиоактивное);
- повышенная или низкая влажность воздуха;
- поражение электрическим током;
- механические воздействия: натирание неудобной, тесной одеждой, обувью, микротравмы, ссадины.
Химические факторы
На кожу ежедневно влияет множество химикатов, содержащихся в регулярно используемых средствах:
- кремы, лосьоны, мази для кожи;
- декоративная косметика;
- шампуни, бальзамы для волос;
- бытовая химия (моющие средства для посуды, ванных комнат);
- порошки, кондиционеры для белья;
- освежители для воздуха;
- химические соединения, с которыми контактируют люди определенных профессий (кислоты, щелочи, соли тяжелых металлов);
- принимаемые регулярно или периодически медикаменты.
Биологические факторы
К этой группе относятся следующие факторы, приводящие к возникновению дерматита:
- Наследственная предрасположенность к дерматологическим заболеваниям.
- Аутоиммунные реакции, проявляющиеся поражением кожи иммунными комплексами, которые вырабатываются из-за образования антител к собственным тканям эпидермиса.
- Иммунодефициты любой этиологии: первичные (врожденные) или вторичные (после перенесенных инфекционных заболеваний, при обострении хронических болезней, при инфицировании ВИЧ).
- Воспаление кожных покровов вследствие их повреждения и попадания различных микроорганизмов (бактерий, вирусов, грибков).
- Нервно-психологические проблемы (стрессы, повышенная тревожность, депрессивные, астенические состояния).
- Вредные привычки (курение, злоупотребление алкоголем).
- Неблагоприятные условия проживания.
Формы, стадии, виды, симптомы
Существует множество классификаций воспаления кожи.
По типу течения процесса выделяют:
- острую форму, характеризующуюся внезапным началом, выраженной симптоматикой, непродолжительным течением;
- хроническую форму, при которой периодически развиваются обострения, а стадия ремиссии протекает со стертой симптоматикой.
Основные признаки патологии вне зависимости от ее причины — это высыпания на коже, зуд, шелушение. На фоне осложнений, отсутствия или неправильного лечения может развиться экссудация или мокнутие элементов сыпи.
Выделяют множество видов дерматита, отличающихся друг от друга симптомами и причинами, которые их вызывают.
Сухой дерматит
Такая разновидность проявляется чаще всего из-за излишне сухого воздуха в помещении и воздействия холодных температур. Диагностируется в основном у взрослых, чаще — пожилых людей, так как у них меньше концентрация жидкости в тканях эпидермиса, ослаблена регенерирующая способность и питание кожи, нарушен кровоток в микроциркуляторном русле.
Основные клинические проявления сухого дерматита:
- сухость кожных покровов чаще в области стоп;
- зуд;
- выраженное шелушение;
- образование трещин, воспаление, гиперемия.
Заболевание характеризуется определенной сезонностью обострений — в межсезонье, зимой. В теплое время обычно наступает ремиссия.
Зудящий дерматит
Основной симптом — это зуд кожи. Причинами обычно выступают аллергические реакции и нервно-психические нарушения. Высыпания чаще выглядят как точки или пятна на коже.
Инфекционный дерматит
При этой разновидности воспаление возникает обычно и в поверхностных, и в глубоких слоях эпидермиса и дермы. Такой дерматит вызывают разнообразные патогенные и условно патогенные микроорганизмы (золотистый стафилококк, различные виды стрептококков и другие) при повреждении кожи (после ожогов, механических травм кожных покровов).
Провоцирующие факторы — снижение иммунитета, гормональные перестройки.
Признаками инфекционного дерматита являются пустулезные (гнойничковые) высыпания, фурункулы, карбункулы и даже глубокие абсцессы на коже.
Грибковый дерматит (дерматомикоз)
Поражение грибками — очень частая причина дерматитов, особенно на ногах. Факторами риска развития дерматомикоза считаются:
- снижение иммунитета;
- постоянная влажность кожных покровов;
- недостаточный уход, пренебрежение гигиеническими процедурами.
Ушной дерматит
Причинами этой формы заболевания являются микротравмы кожи ушных раковин из-за расчесывания, микотические поражения.
Основная симптоматика:
- выраженный зуд и внутри, и снаружи ушных раковин;
- гиперемия кожных покровов в области уха;
- шелушение кожи, образование сухих корочек.
Пероральный дерматит
Главные этиологические факторы этой разновидности кожного дерматита — использование некачественной или не подходящей человеку косметики, зубной пасты, крема для бритья. Факторами риска являются снижение иммунитета, нервно-психические проблемы.
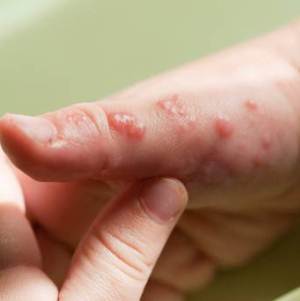
Симптоматика складывается из появления покраснения вокруг рта, в области носогубного треугольника, точечных высыпаний, ощущения жжения кожи и слизистых оболочек губ. На фото ниже можно рассмотреть сыпь, свойственную пероральному дерматиту.
Главное, что необходимо для избавления от таких неприятных симптомов, устранить причину, вызвавшую их, то есть исключить контакт с раздражителем.
Буллезный дерматит
Развивается вследствие воздействия агрессивных химических соединений, ожогов 2 степени, обморожений. Причинами могут быть аутоиммунные заболевания, аллергические реакции, эндокринные патологии.
Клинические проявления — образование пузырей (булл) на коже, заполненных жидкостью (серозной, гнойной или геморрагической). При вскрытии волдырей обнажаются разного размера раневые поверхности. При присоединении вторичной инфекции возможно развитие серьезных осложнений — гнойников, абсцессов, значительно ухудшающих состояние больного.
Красный дерматит
Заболевание носит хронический характер, обостряется в связи с эмоциональными перегрузками, вследствие аллергических проявлений, снижения иммунитета, при гормональных нарушениях.
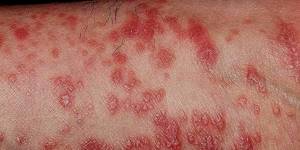
Основные симптомы этого вида — покраснение кожи на внутренних поверхностях конечностей, на локтевых, коленных сгибах, на теле в кожных складках живота, под грудью у женщин, особенно при ожирении. Нередко поражаются слизистые оболочки половых органов, рта, носа. Человек жалуется на ощущение жжения, зуда.
На картинке изображен внешний вид больного при красном дерматите.
Пищевая аллергия
Пищевой дерматит — одна из разновидностей аллергического. Причиной является употребление в пищу продуктов, содержащих аллергены. В каждом индивидуальном случае провоцирующими факторами могут быть разные продукты, но чаще всего аллергию вызывают следующие:
- цитрусовые;
- орехи;
- рыба, морепродукты;
- мед;
- красные, оранжевые овощи и фрукты;
- грибы.
Симптоматика болезни складывается из следующих признаков:
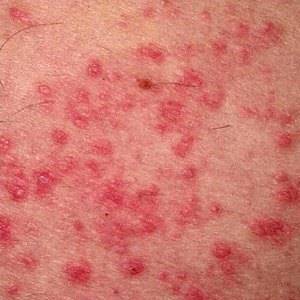
- покраснение, точечные высыпания на коже, сливающиеся друг с другом и образующие обширные гиперемированные, отечные участки на лице, туловище или на руках, ногах;
- зуд кожи;
- заложенность носа, затруднение дыхания и другие общие признаки аллергической реакции.
Для снятия симптоматики, как правило, достаточно устранить причину, то есть убрать из рациона продукты, вызывающие аллергию.
Диагностика
Для назначения лечения врач дерматолог должен поставить правильный диагноз. Для этого важно собрать анамнез заболевания и жизни пациента, чтобы выявить имеющиеся факторы риска, сопутствующие проблемы со здоровьем, определить характер течения заболевания. Затем доктор проводит осмотр кожных покровов и слизистых оболочек пациента.
При необходимости может потребоваться проведение некоторых лабораторных и инструментальных методов исследования:
- дерматоскопия;
- соскобы, мазки с поврежденных участков эпителия с последующим микроскопическим, бактериологическим, вирусологическим исследованием полученного материала;
- общеклинические и биохимические анализы крови по показаниям;
- аллергологические пробы;
- иммунограмма.
Терапия
После установления диагноза и уточнения его формы назначается комплексное лечение заболевания, основанное на следующих моментах:
- Соблюдение диеты. Из рациона исключается все, что потенциально может вызвать аллергическую реакцию. Рекомендуется пить много жидкости.
- Ведение здорового образа жизни, отказ от вредных привычек.
- Использование только гипоаллергенных натуральных гигиенических средств, тканей.
- Устранение влияния токсических химических соединений на кожу. При работе с такими веществами рекомендуется использовать защитную одежду, перчатки, респираторы.
Медикаментозное лечение назначается только специалистом и подразумевает применение нескольких групп препаратов:
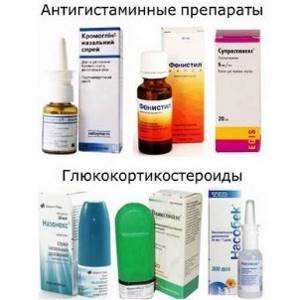
- противовоспалительные нестероидные (Цинковая мазь, Глутамол, Пимекролимус) или гормональные (Лоринден, Афлодерм, Элоком);
- антигистаминные (Лоратадин, Кларитин, Фенистил);
- ускоряющие регенерацию кожи (Бепантен, Эплан, Дермалекс);
- увлажняющие, смягчающие, улучшающие питание тканей (Радевит, Липикар, Топикрем) ;
- энтеросорбенты, гепатопротекторы (Энтеросгель, активированный уголь, Гептрал);
- витамины, микроэлементы (витамины группы В, D);
- иммуномодуляторы (Тимоген, Элидел).
Эти лекарственные препараты выпускаются и в местных формах (мази, гели, кремы), и в таблетированных или инъекционных формах. Дозировки лекарств назначаются специалистом в индивидуальном порядке.
В некоторых случаях рекомендованы физиотерапевтические методы лечебного воздействия (УФО, лазеролечение, магнитотерапия).
Нередко врачи рекомендуют и применение нетрадиционных методов лечения. Среди народных средств, помогающих лечить дерматит, полезны настои и отвары ромашки, череды, коры дуба, которыми обрабатывают пораженную кожу или добавляют в ванну во время купания.
Дерматит — очень неприятное, а порой и опасное заболевание. Существует большое количество разновидностей воспалительной патологии кожных покровов, отличающихся друг от друга симптоматикой. Для выявления причины, установления правильного диагноза и назначения лечения необходимо обратиться за консультацией к специалисту.
Источник: http://KozhaInfo.com/dermatit/obshhie-svedeniya-i-ponyatiya.html
Симптомы дерматита у детей и взрослых
Раздражение от электрического тока, от солнца или других источников света, потёртость, опрелость, омозоленность, обморожения, ожоги, сыпь на коже и покраснения от косметики или бытовой химии, – всё это проявления заболевания.
Стоит различать дерматит и токсидермию. Последняя так же характеризуется кожными высыпаниями, но те возникают не от внешних раздражителей, а при попадании аллергенного вещества в кишечник, то есть из пищи.
Рассмотрим признаки, по которым можно определить дерматит и его симптомы:
- покраснение воспалённого участка кожи;
- зуд или жжение;
- отёчность;
- шелушение кожи;
- повышение температуры в поражённом участке, ощущение жара;
- волдыри, пузыри или гнойники, у детей – часто расчесанные, разодранные;
Разновидностей дерматитов много, поэтому выделим основные.
- Простые или контактные (“ожог” от крапивы, солнечный ожёг).
- Аллергические контактные (стойкая реакция кожи на действие аллергенов, например: аллергия на пух, на пыльцу, на шерсть).
- Атопические (это хронические воспаление кожи, вызванные множеством аллергенов; могут вызывать аллергический ринит и бронхиальную астму).
Самый проблемный дерматит у взрослых – аллергический. Наиболее часто он возникает у людей, занятых в химической, текстильной, фармацевтической, нефтеперерабатывающей или полиграфической сфере промышленности. Главный симптом – сильный зуд.
Атопический – очень распространённый дерматит у детей. Опасен тем, то может вызвать более тяжёлые аллергические заболевания. Требует постоянного соблюдения диеты, опасны рецидивы. С возрастом его симптомы могут затихать или полностью исчезать.
Причины
Кожа – очень чувствительный орган человека, выполняющий иммунную функцию. Она остро реагирует на внешние раздражения, что вызывает воспаление, и в следствии – дерматит.
Причины возникновения аллергических форм заболевания учёными точно не определены. Многие склоняются к тому, что это просто сбой в защитных функциях организма человека. Некоторые связывают это с наследственностью. Сходятся во мнении, что появление болезни и острота её протекания зависит от индивидуальной чувствительности человека и его образа жизни.
Пробудить аллергическую реакцию могут:
- синтетические вещества;
- моющие средства, бытовая химия;
- средства защиты растений от насекомых;
- косметические средства, содержащие красители и консерванты;
- лакокрасочные и клеящие, в основе которых полимерные соединения;
- раздражители растительного происхождения.
Механизм появления атопического дерматита описал учёный Е. Бенье. Он выявил, что слизистые оболочки людей с симптомами болезни почти беспрепятственно пропускают чужеродный белок. Поэтому иммунной системе приходится вырабатывать особые антитела. При их взаимодействии с аллергеном выделяется гистамин, вызывающий расширение сосудов и отёки тканей, что повреждает кожу.
У грудных детей кишечник ещё не достаточно окреп, именно поэтому они часто заражаются этим заболеванием.
Если кожный дерматит не лечить, особенно его тяжёлые формы, это может привести к осложнениям. Запущенный атопический дерматит у взрослых вызывает:
- пиодермию (поражение кожи гнойниками),
- атрофию кожи (необратимые изменения кожного покрова),
- грибковые инфекции;
у детей:
- поражение дыхательных путей: развитие бронхиальной астмы (до 35% случаев), аллергического ринита (около 33%).
- поражение глистами, стафилококками, фурункулез, шрамы от расчесов,
- ухудшение социальной адаптации;
Другие разновидности дерматита
Одним из типов аллергического дерматита является экзема. Она имеет яркие и очень болезненные проявления – лопающиеся на коже пузыри, что по характеру напоминает процесс вскипания жидкости. Расчесывать эти волдыри нельзя, иначе занесённая в раны инфекция будет способствовать увеличению очага поражения.
При себорейном дерматите раздражение наблюдается в областях наибольшего скопления сальных желёз: на крыльях носа. ушах, волосистой части головы.
А при появлении раздражения в области рта констатируют периоральный кожный дерматит.
В виде аллергического дерматита у детей часто проявляется диатез.
Сам по себе он не является болезнью, а только показывает склонность организма к реакции на раздражители.
Способы лечения дерматитов
Каждый из видов рассматриваемой кожной болезни требует определённого лечения. В некоторых случаях для решения проблемы достаточно лишь устранить раздражитель, но большинстве случаев посещение врача и выполнение его рекомендаций обязательно.
Предлагаем поэтапную инструкцию, как лечить дерматит традиционным способом:
- Устранение вещества-раздражителя.
- Назначение диеты, полное исключение из рациона сахара сладких продуктов.
- Приём сорбентов (энтеросгель, сорбогель, смекта).
- Ежедневных уход за кожей, гигиена.
- Антигистаминные препараты внутримышечно и перорально. (димедрол, диазолин)
- Местные повязки с жидкостью Бурова каждые 2-3 часа.
- Слабодействующие стероидные гормоны наружно.
- В тяжёлых случаях – госпитализация и стационарное лечение.
Дерматит в виде потёртости лечится мазью 10 г. оксис цинка и 100 г. вазелина. Если есть сильный отёк – 3 г. борной кислоты на 100 мл. воды. Пузыри после дезинфекции спиртом можно проколоть и смазать зелёнкой, наложив после этого повязку.
Если ознобление от низких температур вызвало дерматит, лечение проводят так: ежедневно внутримышечно укол раствора тиамина бромида, тёплые ванны, втирание в кожу 100 г. вазелина, 5 г. ихтиола.
При поражениях током накладывают стерильную повязку с вазелиновым маслом, а кожу вокруг обтирают спиртом. Аюрведа советует дерматит лечить комбинированным способом – традиционными методиками+народные средства.
Народное лечение и средства против дерматита
Лечение дерматита народными средствами осуществляется при помощи трав: зверобоя, иван-чая, глухой крапивы, одуванчика, тысячелистника, подорожника, ромашки в сочетании с другими растительными компонентами.
При воспалениях и раздражениях кожи, а так же при мелких трещинках на ногах хорошо подойдут примочки и ванночки из подорожника.
При ожогах, гнойных экземах и дерматитах помогает натёртый на тёрку сырой картофель. Его нужно прикладывать непосредственно к ранам.
Профилактика и рекомендации
Главное, что необходимо потенциальному аллергику для здоровья – избегать постоянного и длительного контакта с типичными аллергенами: шерстью животных, тополиным пухом, цветочной пыльцой, комнатной пылью, химическими соединениями и прочим.
Рекомендуем следовать простым правилам:
- Часто делать влажную уборку.
- Правильно питаться.
- Не спать под ворсяными, шерстяными или синтетическими одеялами.
- Соблюдать правила гигиены.
- Придерживаться правил безопасности при работе с химическими соединениями.
Источник: https://www.ayurveda-info.ru/dermatit-simptomy-lechenie.html
Дерматиты
Группа дерматитов объединяет воспалительные заболевания кожи различного характера. Классифицируют дерматиты в зависимости от причин возникновения и локализации поражения.
Здоровая кожа человека обладает защитными функциями, но при длительных воздействиях агрессивных веществ или при снижении иммунитета защитные свойства кожи снижаются, вследствие чего и возникают дерматиты.
В группу дерматитов относят атопический дерматит, простой и аллергический контактные дерматиты, актинический, медикаментозный дерматит и т. п. Общими принципами лечения любого дерматита являются: устранение спровоцировавшего дерматит фактора, местная противовоспалительная терапия и детоксикация.
Группа дерматитов объединяет воспалительные заболевания кожи различного характера. Классифицируют дерматиты в зависимости от причин возникновения и локализации поражения.
Здоровая кожа человека обладает защитными функциями, но при длительных воздействиях агрессивных веществ или при снижении иммунитета защитные свойства кожи снижаются, вследствие чего и возникают дерматиты.
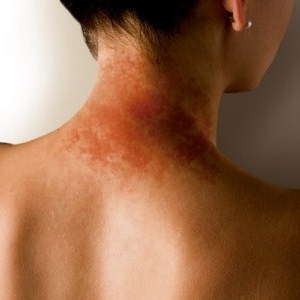
Причиной контактного дерматита может быть контакт с любым раздражителем: физическим, химическим, биологическим и механическим. В результате сильного раздражения наступает воспалительная реакция кожи, протекающая по типу аллергии или же механически обусловленного воспаления.
Степень клинических проявлений зависит от типа раздражителя, времени воздействия на кожу и от ее особенностей. То есть, дерматит может проявляться как легким покраснением кожи, так и глубокими язвенные поражениями.
У лиц с аллергической предрасположенностью в результате контакта с сенсибилизирующими веществами обычно возникает аллергический контактный дерматит.
Когда происходит контакт с антигенами, развивается ответная реакция замедленного типа, аллерген вступает во взаимодействие с клетками дермы и вырабатываются комплексы антиген-антитело, то есть иммунная система организма становится гиперчувствительной к данному раздражителю и при повторно контакте с антигеном наблюдается воспалительная реакция кожи или дерматит. При аллергической природе дерматита ответная реакция может наступить сразу после контакта с раздражителем, при последующей встрече или же через 5-7 дней; скорость иммунного ответа и интенсивность проявлений зависят от концентрации антител в крови человека. В развитии аллергических дерматитов большое значение имеет наследственная предрасположенность и наличие в анамнезе заболеваний аллергического характера (поллиноз, бронхиальная астма).
У женщин при длительной терапии вульгарных угрей и розацеа кортикостероидами, кожа истончается, меняется ее структура и химический состав кожного сала, что приводит к периоральным и периорбитальным дерматитам, так как кожа в области рта и вокруг глаз наиболее чувствительная. Периоральные дерматиты встречаются у детей с повышенным слюноотделением и в период прорезывания зубов.
Провокационными моментами в развитии периоральных дерматитов являются хронические заболевания органов пищеварения, дисфункции гормонального фона, наличие очагов хронической инфекции в организме.
У людей, страдающими булимией или неврологическими расстройствами можно наблюдать дерматит в периоральной области из-за частого контакта с кислым содержимым желудка, вследствие провокаций рвоты.
У детей раннего и среднего возраста при наличии отягощенного аллергического анамнеза и при нерациональном питании возникает атопический дерматит. Атопический дерматит имеет хроническое течение, даже если диагностирован был всего один эпизод; у людей взрослого возраста при неблагоприятных условиях атопический дерматит может рецидивировать.
Дерматиты
Симптоматика дерматитов зависит от степени тяжести заболевания. Так, при простом контактном дерматите отмечается легкое покраснение кожи, местное повышение температуры и незначительная инфильтрация, у некоторых пациентов возможен зуд и чувство покалывания на пораженном участке. Но при длительном контакте с раздражителем дерматит может проявляться в виде язвенно-некротических поражений, мокнущих пузырей, после вскрытия которых возможно присоединение вторичной инфекции. Хотя в анамнезе болезни запускающим фактором лежит все-таки контакт с раздражителем, что и отличает осложненные формы дерматитов от пиодермий. Важным клиническим моментом для диагностики является четкое ограничение зоны поражения, контактный дерматит появляется только на месте воздействия раздражающего фактора, это необходимо чтобы дифференцировать его от аллергического дерматита.
При аллергическом дерматите течение заболевания более острое, отечность и покраснение выражены ярче, присоединяется зуд; важным симптомом в развитии аллергического дерматита считается распространение клинических проявлений на участки кожи, которая не контактировала с раздражителем-аллергеном.
Периоральный дерматит проявляется в виде небольших узелков и гнойничков, которые локализуются вокруг рта, на щеках, в носощечных складках и на переносице.
Наличие узкого ободка здоровой кожи вокруг красной каймы губ служит важным диагностическим признаком. Течение такого дерматита длительное, высыпания появляются постепенно, отмечается зуд, шелушение, сухость и чувство стягивания кожи.
Для женщин, особенно молодого возраста, косметические дефекты добавляют ощущение психологического дискомфорта.
Атопический дерматит характеризуется эритематозными высыпаниями со склонностью к экссудации и образованию везикул, элементы локализуются в колено-локтевых сгибах, на ягодицах и на лице. У взрослых при рецидивах атопического дерматита высыпания также отмечаются в местах сгибов, но папулезная инфильтрация развивается на шелушащейся сухой коже со склонностью к дермографизму.
В основе патогенеза дерматитов лежит воздействие экзогенных и эндогенных факторов. К экзогенным относят внешние причины, а к эндогенным – внутренние.
Внешними причинами являются механические воздействия, такие как трение и длительное сдавливание, что приводит к трещинам, потертостям и отечности. Физическое воздействие высоких и низких температур, ультрафиолетовое, радиоактивное и рентгеновское излучение тоже являются провоцирующими дерматит факторами.
Причиной дерматитов из-за контакта с химическими веществами являются соли тяжелых металлов, кислоты, щелочи, бытовая химия, боевые отравляющие вещества.
Некоторые растения, грибы, бактерии и вирусы тоже вызывают местное воспаление дермы, чаще всего это первоцветы, растения семейства лютиковых, борщевик и ясенец.
Эндогенными факторами, которые снижают защитные функции кожи являются гипо- и авитаминозы, нарушения метаболизма, эндокринные нарушения, такие как болезнь Аддисона и склеродермия.
Прием препаратов группы антибиотиков, сульфаниламидов и применение новокаин-содержащих препаратов наиболее часто провоцирует медикаментозный дерматит. Дерматит аллергического характера может возникнуть в результате нарушения режима питания (земляника, шоколад, злоупотребление кофе).
Заболевания, при которых отмечается аутоинтоксикация, нередко осложняются дерматитами, которые характеризуются сухостью, шелушением и сильным кожным зудом.
Периоральный дерматит возникает вследствие злоупотребления косметикой, нерационального местного лечения гормональными препаратами, иногда причиной таких дерматитов являются лечебные зубные пасты, которые содержат фтор. Недостаток витаминов А и Е вызывают сухость кожи, что может спровоцировать появление периорального дерматита.
Основными причинами атопических дерматитов является нарушение питания в младенческом возрасте, нарушение питания беременных, наличие отягощенного аллергическими заболеваниями анамнеза и нервно-психические расстройства.
Статистические данные по заболеваемости атопическим дерматитом у взрослых подтверждают, что люди астенического телосложения с расстройствами психики по типу тревожно-депрессивных состояний и с хроническими заболеваниями желудочно-кишечного тракта, обусловленных низкой ферментативной активностью, дискинезиями и дисбактериозами входят в группу риска.
Клинических проявлений и наличия в анамнезе болезни контактов с раздражающими факторами обычно достаточно для того, чтобы диагностировать дерматит.
Из лабораторных исследований для подтверждения диагноза проводят клинический анализ крови (в крови отмечается эозинофилия), определение концентрации иммуноглобулинов и проведение кожных аллергических проб.
При аллергических дерматитах кожные пробы помогают установить аллерген или группу аллергенов, которые являются причиной дерматита. Для диагностики сопутствующих дерматиту заболеваний может потребоваться консультация гастроэнтеролога, терапевта, аллерголога и других специалистов.
В первую очередь необходимо устранить воздействие раздражающего фактора, чтобы не допустить дальнейших поражений кожи. Гипоаллергенная диета улучшает состояние кожи, как при аллергических, так и при других видах дерматитов.
Для устранения зуда, уменьшения инфильтрации и отечности назначаются антигистаминные препараты, такие как клемастин, лоратадин, фексофенадин.
При этом антигистаминные препараты последнего поколения не вызывают сонливости и нарушений внимания, что дает возможность больным дерматитами вести нормальный образ жизни.
При необходимости назначают детоксикационную терапию – активированный уголь, гидролизный лигнин, внутривенные инъекции тиосульфата натрия.
Но при внутривенной детоксикационной терапии, особенно если дерматит аллергического характера, нужно предварительно проводить пробы на чувствительность к препаратам.
Препараты, содержащие кальций, снижают сенсибилизацию организма, но при наличии в анамнезе бронхиальной астмы от таких препаратов лучше отказаться.
Местное лечение дерматитов заключается в применении гормональных мазей. Если дерматит мокнущий, с наличием везикул, то обработка антисептиками и настоями ромашки, коры дуба оказывают подсушивающий эффект, влажно-высыхающие повязки с антисептиками и мазями дают хороший результат при лечении мокнущих контактных дерматитов.
Если течение дерматитов осложняется образованием везикул и пустул, то пузыри вскрывают с соблюдением правил асептики и антисептики, а поверхность обрабатывают анилиновыми красителями. Использование йодных растворов на пораженных участках запрещено, им можно обрабатывать лишь края раны, чтобы не допустить распространения инфекции.
Так как зуд и неприятные ощущения при дерматитах вызывают неврологические расстройства, которые препятствуют скорейшему излечению, то назначение легких седативных препаратов растительного происхождения показано всем пациентам. Это настойки пустырника, валерианы, пиона. Глицин и комбинированные фитопрепараты так же оказывают хороший седативный эффект.
Если основной причиной дерматитов является дисфункция поджелудочной железы, то необходима заместительная ферментативная терапия.
В этом случае прием препаратов панкреатина необходим после каждого приема пищи. При дисбактериозах целесообразно включение в рацион кисломолочных продуктов, терапия пребиотиками.
Как только нормальная микрофлора кишечника восстанавливается, симптоматика дерматита обычно угасает.
Рациональное питание, соблюдение личной гигиены и санитарно-гигиенических норм при организации труда являются основополагающими моментами в профилактике дерматитов. Из рациона необходимо исключить цитрусовые, шоколад, орехи, рыбу и рыбные блюда.
Кофе, какао, острые пряности и соусы, уксус и майонез тоже не рекомендуется употреблять в пищу при дерматитах. Баклажаны, грибы, яйца, цельное молоко, земляника, клубника, сдобная выпечка, копчености, жаренные и печеные блюда во время лечения дерматитов не должны присутствовать в меню.
А употребление нежирных кисломолочных продуктов, зеленых овощей и легкие супы делают медикаментозную терапию дерматитов более продуктивной.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_dermatologia/dermatitis
Виды дерматитов: типы, диагностика, лечение у взрослых и детей
Воспалительных заболеваний кожи существует довольно много. Те из них, что обусловлены аллергической реакцией – замедленной или немедленной, относятся к категории аллергодерматозов. Дерматит также принадлежит к этой группе кожных недугов.
Что такое дерматит
Дерматит – гетерогенное заболевание кожи, вызываемое множеством разнообразных факторов:
- физический – дерматит может быть вызван обморожением, поражением электротоком, укусом насекомых – очень частая причина аллергии, солнечным ожогом;
- химический – наиболее «популярный» представитель этой категории – бытовая химия. Однако тоже действие может вызвать косметика, красители, строительные материалы. Довольно часто причиной могут быть лекарственные препараты;
- биологический – ослабление иммунной системы, стресс, плохие условия проживания. Наследственная предрасположенность к аллергии тоже относится к этой категории.
Под дерматитом подразумевают целую группу различных кожных недугов. Как правило, проявляются они местными реакциями – собственно, дерматиты. Общие реакции имеют системные недуги – дерматозы, таксидермии.
Симптомы дерматита совпадают со многим воспалительными аллергическими реакциями. По сути, это и есть реакции кожи на раздражитель. Выраженность признаков определяется тяжестью заболевания:
- острая форма – появляется сразу же после контакта с раздражителем и исчезает, как только контакт прерывается;
- подострая – симптомы сохраняются после исчезновения контакта;
- хроническая – формируется благодаря периодическому контакту с раздражителем достаточно долгое время. В этом случае исчезновение провоцирующего фактора уже недостаточно для исцеления.
Что такое дерматит ,смотрите в видео ниже:
Виды дерматита
Классифицируют недуги чаще всего по отношению к природе возбудителя. Выделяют множество видов заболевания.
- Контактный – наиболее часто встречаемая форма. Контактный дерматит проявляется сразу же или чуть позже после соприкосновения с раздражителем. Площадь повреждения зависит от площади контакта, интенсивность обуславливается силой воздействия. Выделяют 3 формы контактного недуга:
- раздражительный – как правило, вызван непосредственным действием: термическое воздействие, кислотное, контакт с растением;
- аллергический – действующим фактором выступает аллерген, стиральный порошок, например;
- фотоконтакный – аллергическая реакция развивается вследствие действия света. Различают фототоксичный и фотоаллергический.
- Аллергический – для его проявления необходимо время. Аллергическая реакция формируется несколько недель после контакта с раздражителем. А при вторичном контакте и возникает кожная реакция в виде сыпи и зуда. Как правило, кроме высыпаний, болезнь сопровождается выраженной отечностью лица, слезотечением, обильным выделением жидкости из носа.
- Атопический – хроническая форма аллергического, трудно поддается лечению. Кроме собственно аллергена, атопический дерматит вызывают стрессы и нервные потрясения. Для него характерен сильный зуд пораженного участка и появление корочек. Появляется впервые еще в детском возрасте.
- Себорейный – развивается на фоне чрезмерной активности сальных желез и зачастую вызван активизацией микрофлоры. Дело в том, что секрет сальных желез обладает выраженными антисептическими свойствами и защищает кожу головы и волосы. Однако при избыточном выделении кожного сала и при наличии некоторых других факторов секрет теряет свои свойства. При этом активизируется болезнетворная микрофлора. Все вместе и провоцирует появление себорейного дерматита. Он локализуется только в волосистой части головы. Как таковые высыпания здесь не образуются. Недуг проявляется как ускоренное отмирание роговых клеток. В результате на коже образуется масса отслоившихся чешуек, которая забивает поры и протоки сальных желез, что приводит к воспалению, раздражению, даже появлению гнойников. Различают сухую, жирно-жидкую и жирную густую себорею. Наиболее опасной является последняя, вероятность формирования гнойников и гнойных корок здесь выше всего.
- Пероральный – красные и розовые пятна дерматита проступают вокруг рта, иногда появляются на веках и переносице. Вызывается недуг контактом с химическим раздражителем – зубной пастой, помадой, тенями для век, кремом. Чтобы избавиться от проблемы, достаточно отказаться от соответствующего средства гигиены или ухода.
- Инфекционный – является следствием перенесенных инфекций – скарлатина, корь, и также активизацией болезнетворной микрофлоры на раневых поверхностях. Поражает не только верхние, но и глубокие слои кожи, требует затяжного и сложного лечения.
- Грибковый – его возбудителем являются многочисленные грибки, обитающие на коже, и становящиеся активными при благоприятных условиях: ослабленный иммунитет, постоянно влажная кожа, малая стойкость к какому-то виду грибка.
- Ушной – получил название за локализацию. Характеризуется шелушением кожи, появлением красных корочек и сильнейшим зудом. Первопричиной практически всегда выступает раздражение и механическая травма ушной раковины.
- Фитодермит – его причиной выступают растения: млечный сок из стеблей, пыльца, специфические ароматические вещества, как, например, в цитрусовых.
- Дисменорейный симметричный дерматит – его вызывает недостаточная секреция женских половых гормонов: эстрадиола, эстриола и так далее. Рецепторы клеток на некоторых участках кожи чувствительны к уровню гормонов. При недостаточности эстрогеновых гормонов на коже лица, шеи, плечевом поясе появляются красные высыпания. Как правило, сыпь превращается в пузыри, нередко крупные, образования мокнут, а после подсыхания покрываются корочкой.
- Зуд купальщика или шистосоматидный – церкариоз. Возникает при повреждениях кожи личинками паразитических червей. Наблюдается при купании в стоячей или слабо-проточной воде, где церкарии накапливаются возле берегов. Человеческая кожа для личинки груба, личинка гибнет, однако вызывает аллергическую реакцию. Как правило, высыпания сопровождаются повышением температуры.
- Эксфолиативный – возбудителем недуга выступает стафилококк или стрептококк. Высыпания – красные шелушащиеся, сильно воспаленные, появляются на всем теле – туловище, лице, конечностях. Сыпь сопровождается зудом и жжением, лимфоузлы обычно увеличены. Чаще всего наблюдается у новорожденных, поскольку их иммунная система пока что не может противостоять болезнетворной микрофлоре.
- Пеленочный – еще один вид чисто детского дерматита. Покраснение и отечность наблюдается при недостаточности воздуха в условиях повышенной влажности, то есть, под пеленками или в подгузниках, если их недостаточно часто меняют. На коже при этом накапливается мочевая кислота, аммиак, вместе с трением они выступают сильными раздражающими факторами.
- Пурпурозный – отличается специфическим видом: на первом этапе возникают бляшки желтого или багрового цвета. Затем по границам бляшек появляются ярко-красные «молодые» пятна, в то время как окраска центрального «старого» пятна изменяется. Распространяется по всему телу. Зуд обычно отсутствует.
- Фолликулярный – характерным его признаком выступают шаровидные угри. При глубоком поражении кожи образуются припухлости с гнойным содержимым. Возбудитель фолликулярного дерматита – стафилококк, дрожжеподобные грибки и так далее. По сути, это одна из форм инфекционного дерматита.
- Гусеничный – лепидоптеризм. Обусловлен раздражением, которое вызывают волоски на теле гусениц и бабочек. Выраженность повреждений зависит от индивидуальной чувствительности к этому раздражителю. Развивается недуг сразу после контакта, но удерживается довольно долго.
- Крапивница – острое воспалительное заболевание. На коже быстро появляются крупные волдыри, кожа сильно зудит. По виду крапивница напоминает ожоги от крапивы.
- Лучевой – воздействие ионизирующего излучения может привести к воспалению и раздражению кожных покровов. Степень тяжести зависит от силы облучения.
- Герпетиформный дерматит Дюринга – полиморфная форма, при котором на одном и том же участке кожи одновременно наличествуют пузыри, заполненные жидкостями, папулы – болезненные уплотнения, и эритемы – красные круглые пятна. Болезнь сопровождается сильным зудом. Может распространиться на все тело, однако чаще наблюдается на плечах область лопаток, ягодицы, сгибы ног и рук.
- Буллезный – вызывается многими факторами. Отличается от других форм образованием крупных многочисленных волдырей с жидким содержимым. Может сопровождаться жжением и покраснением.
Виды дерматитов (фото с названиями)
Локализация
Распространение и локализация дерматита напрямую связана с поражающим фактором.
Если речь идет о внешнем факторе, как это происходит при контактном дерматите, то поражается в первую очередь участок, контактирующий с раздражителем.
То есть, при аллергии на бытовую химию, это, скорее всего, будут руки, при аллергии на пыльцу сыпь появится в носогубных складках, возле носа и глаз, при реакции на укус насекомых дерматит будет наблюдаться на месте укуса.
При отсутствии лечения или неадекватном лечении высыпания распространится по всему телу без ограничений.
- Если раздражающим фактором выступает ослабление иммунной системы, разлад в работе эндокринной системы, причем высыпания появляются на тех участках кожи, которые связаны с первопричиной недуга. Так при дисменорейном симметричном дерматите воспаления и папулы появляются на лице, шее и плечах, где рецепторы кожи чувствительны к уровню эстрогенов.
- При себорейном дерматите высыпания и бляшки формируются на участках с большим количеством сальных желез: волосистая часть головы, носогубные складки, спина.
- Встречается также и перианальный дерматит.
Про виды дерматитов на руках расскажет это видео:
Общие признаки
Отличия у разных видов дерматита, конечно, имеются. Однако общие клинические признаки в большинстве случаев совпадают:
- участок воспаленной покрасневшей кожи – эритемы. Если речь идет о хроническом недуге, то покраснений может и не быть;
- зуд – как правило, весьма сильный. Однако при некоторых формах он отсутствует. Его интенсивность зависит от степени раздражения нервных волокон;
- отечность – иногда отекают не только пораженная кожи, но и участки тела, склонные к накоплению жидкости – лицо, например, кисти рук;
- сыпь – форма, размеры и цвет высыпания зависят от вида недуга;
- пузыри, волдыри – образуются в большинстве случаев. Размеры и болезненность их зависит не столько от вида, сколько от степени тяжести заболевания;
- жжение – наблюдается не во всех случаях, характерно для фотодерматитов;
- огрубление верхнего слоя кожи – после появления отслаивания корки, кожа под ней теряет эластичность;
- шелушение – особенно обильное при себорейной форме.
В некоторых случаях дерматит сопровождается повышением температуры, увеличением лимфатических узлов, иногда тошнотой и рвотой. Выраженность симптомов зависит от тяжести недуга и индивидуальной чувствительности к аллергену, вызвавшему раздражение.
Дерматит чреват осложнениями: появляются рубцы, темные пятна, наблюдается атрофия кожи, дисхромия.
Методы диагностики
Лабораторные обследования нужны для того, чтобы в точности определить раздражающий фактор и исследовать чувствительность больного к тем или иным аллергенам. Без этого выстроить правильную тактику лечения невозможно.
Назначают следующие анализы:
- общий анализ крови – позволяет оценить уровень лейкоцитов. При воспалениях он повышен;
- биохимический анализ крови – позволяет установить аллергены. Уровень иммуноглобулинов зависит от наличия или отсутствия определенных аллергенов;
- посев выделения из очага воспаления – таким образом определяют, есть ли в отделяемой жидкости грибки, бактерии, микроорганизмы;
- бакпосев выделяемой жидкости – при этом выясняют чувствительность пациента к разным антибиотикам. Последние включают в курс терапии;
- иммунограмму рекомендуют сделать в тех случаях, когда наличествуют постоянные сопутствующий инфекции;
- анализ кала – дают информацию о дисбактериозе. Последний выступает причина многих видов дерматита;
- анализ кала на содержание паразитов;
- кожные пробы – проводятся при контактном дерматите. Таким образом устанавливают аллергию бытого происхождения.
Кроме того, может быть назначен УЗИ и другие дополнительные анализы.
Препараты для лечения
Лечение при дерматите подбирается в индивидуальном порядке. В зависимости от остроты недуга, стадии развития, природе аллергена и выразительности реакции подбирают лекарства, варьируя их дозу для получения минимальной терапевтической. Лечение включает как препараты для внутреннего употребления, так и наружного.
- Обязательный элемент – устранение раздражителя, для чего его нужно установить. В некоторых случаях этого достаточно, чтобы симптомы дерматита исчезли спустя несколько часов или дней.
- При инфекционном или грибковом дерматите первичное лечение направлено на уничтожение вирусов, грибков, бактерий. Только после удаления возбудителя приступают к лечению кожного недуга.
- Поврежденные участки повергает антисептической обработке – хлоргексидином, например.
- Назначают также противовоспалительные и антибактериальные препараты – эритромицин, левомицитин.
- Если наличествуют пузыри, их необходимо проколоть, но оболочку не удалять, пока она не отслоится естественным путем. Если волдыри отсутствуют, то на очаги дерматита накладывают повязку с мазями на кортикостероидной основе – гидрокортизон, преднизолон. Повязка удерживается короткое время, длительность определяет врач.
- При мокнущем дерматите на пораженные участки накладывают повязки, пропитанные жидкостью Бурова.
- При острой форме недуга или тяжелой стадии назначают кортикостероиды внутрь. Чаще всего используют преднизолон: 2 недели, сначала по 70 мг/сутки, а затем уменьшая дожу каждый день на 5 мг.
- Прием абсорбентов помогает вывести возбудителей недуга и продукты распада. Подходит даже простой активированный уголь.
- Чтобы снять зуд, назначают антигистаминные лекарства: супрастин, цетиризин.
Обязательная составляющая терапевтического лечения – специальная диета, из которой исключены все продукты, являющиеся потенциальным аллергенами. К таковым относят копчености, соленья, яйца и молоко, многие сухофрукты, тропические фрукты, кофе, какао, шоколад, все десерты, сложные соусы, наподобие майонеза.
Ежедневный рацион в начале лечения может включать только низкоаллергенные продукты: нежирную вареную рыбу, перловку, кабачки, огурцы, сухофрукты из груш и яблок. Если ни один из этих продуктов не вызывает усиления дерматита, постепенно в рацион включают продукты из средней категории: баранину, гречку, картофель, зеленые фрукты.
Дерматиты многообразны, вызываются множеством разнообразных факторов. Чтобы уберечься от болезни, необходимо вести здоровый образ жизни: соблюдать правила гигиены, употреблять богатые витаминами, а не углеводами продукты, больше двигаться.
Дерматит у ребенка, его виды и симптоматика — тема видео ниже:
Источник: http://gidmed.com/dermatologiya/zabolevaniya/dermatity/tipy-i-lokalizatsiya.html


 Для снятия симптоматики, как правило, достаточно устранить причину, то есть убрать из рациона продукты, вызывающие аллергию.
Для снятия симптоматики, как правило, достаточно устранить причину, то есть убрать из рациона продукты, вызывающие аллергию.