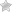Развитие бронхоспазма
Препараты от бронхиальной астмы действуют затормаживающе относительно разных разных факторов, которые провоцируют болезнь. При астме возникает так называемая разнокалиберная бронхообструкция, которая приводит к разностепенному сужению бронхов, причем в совершенно разных местах бронхиального дерева.
Эту сложную схему можно было бы и не раскрывать, если бы эти клетки не выделяли вещества лейкотриены, а также более известный гистамин, они приводят к спазму гладких мышц на стенках бронхов и эти воздуховоды спазмируют, не давая воздуху проходить.
Также выделяется слизь (мокроты), которая забивает бронхиальное дерево и организм пытается ее вытолкнуть при откашливании.
Препараты при бронхиальной астме не дают клеткам при длительном воспалительном процессе выделить вредные вещества, например гистамин, это помогает избежать аллергии и астматических приступов.
Степени болезни
Контроль над бронхиальной астмой имеет принцип соотношения лечения со степенью заболевания, ведь при самой простой форме лекарственные препараты даются только при приступах, в более тяжелой форме медикаменты могут даваться длительное время. Различают пять степеней болезни, от самой простой к самой сложной:
- Первый тип — эпизодическая астма — приступы возникают реже, чем раз в неделю, ночные приступы — не более, чем раз в две неделю. После приступа состояние больного нормализируется настолько, что дыхание становится как у здорового человека и при аппаратной проверке спирографом либо пикфлуометром отклонений в работе легких не замечают. Такое течение болезни еще называют интерметтирующим, то есть периодическим либо прерывающимся.
- Второй тип — персистирующая (упорствующая) астма. Приступы беспокоят больного несколько раз в неделю, но не ежедневно. Ночные приступы мучат человека чаще двух раз в месяц. Пиклфлуометрия показывает увеличение бронхиальной чувствительности, пациент чувствует себя ослабленным
- Третий тип считается также персистирующим, но тяжесть определяется как средняя. Приступы беспокоят ежедневно, что влияет на способ жизни и сна больного, ведь и ночные приступы происходят более одного раза в неделю. Употребляют препараты короткого действия, как правило, ежедневно.
- Четвертый тип (степень) считается самым тяжелым видом персистирующей бронхиальной астмы. Приступы могут быть по несколько раз в день, что делает человека фактически нетрудоспособным. Спирограф определяет, что показатели активности бронхов на 40 процентов хуже, чем у здорового человека.
- Пятый тип — самый серьезный, приступы возникают множество раз в день даже без явных внешних внешних раздражителей, применяется постоянная поддерживающая терапия.
Группы лекарств
Современных лекарств против астмы много, они отличаются тем, как воздействуют на болезнь, насколько эффективны, к каким пациентам могут применяться исходя из особенностей организма и текущего состояния больного.
Бронхолитики
К бронхолитикам относятся лекарственные препараты, которые расширяют бронхиальные воздуховоды, таким образом спазм бронхов ликвидируется:
- В-адреномиметики действуют через короткий промежуток времени, поэтому их называют по типу короткого действия. Способствуют выделению адреналина. В основном употребляются с помощью ингаляторов. Самый известный препарат этого типа — сальбутамол.
- Больше времени для устранения симптомов требуют В-адреномиметики, но и действуют они после введения более продолжительное время. Этими лекарствами устраняют симптомы, а также употребляют продолжительное время. Как пример можно назвать формотерол.
- Бронхолитики, которые разъединяют ацетилхолин с его рецепторами, называются холинолитиками. Этот препарат устраняет спазм бронхов, расслабляя мускулатуру этого органа. Самое распространенное лекарство этого типа — ипратропий бромида, называемый спирива.
- Ксантины — пуриновое вещество, которое есть почти что во всех транях организма, из него изготовляют теофилин.
Гликостероиды
Если заболевание проходит в тяжелой форме, гликостероиды вводят постоянно до улучшения состояния. К видам, которые применяется систематически на протяжении определенного периода времени относится дексаметазон. Но так как ГКС сделаны на гормональной основе, их стараются по пустякам не применять, не смотря на то, что они достаточно эффективны.
Муколитики
Муколитики не считаются препаратами от астмы, поскольку их применяют только в случае, когда успешно действуют специализированные препараты и больной вот-вот готовится выздороветь. Эта группа лекарственных средств не лечит, но помогает быстрее выздороветь и вернуться организму в строй.
Принимают муколитические средства самым разным способом — в виде таблеток, растворов для ингаляций, шипучих таблеток, также — с помощью небулайзера. Самое распространенное стредство — амброксол, широко применяют муколван, лазолван и многие другие.
Специализированные препараты
Следующие препараты применяются реже, во основном для точечного воздействия на определенные органы больных средней и тяжелой формой астмы:
- стабилизируют мембраны тучных клеток, имеют противовоспалительный эффект, лекарства — недокромил, кромоглициевая кислота;
- для устранения одного из медиаторов воспалительного процесса — лейкотренов применяют его антагонистов, которые ликвидируют воспаления, из этой группы чаще всего используют монтелукаст под названием сингуляр (аналог — синглон);
- новейшие разработки (с таким разработками нужно быть на чеку и хорошо самому изучить вопрос), недавно внедрили препарат, в основу которого поставлены антитела к иммуноглобулину Е, но он применяется только при аллергическом характере астмы, факт аллергии должен быть подтвержден анализом крови (должен присутствовать иммуноглобулин Е).
Зависимость терапии от состояния человека
Первая степень
Первая степень лечится лишь медикаментами, которых достаточно для того, чтобы остановить приступ, но иногда лечебные процедуры не требуются, так как одышка и кашель проходят сами по себе. В сложных случаях этой простой формы астматики принимают сальбутамол с помощью ингаляции либо другие В-адреномиметики с коротким действием.
Вторая степень
Вторая степень астмы более требовательна к лечению — постоянно принимается один из основных препаратов, который называется базисным.
Как правило, это медикаменты, которые действуют на слизистую оболочку воспаленного бронхиального дерева. Обычно этими препаратами выступают гликостероиды, которые принимают ингаляционно.
Дополнительно при надобности употребляют бронхолитики с коротким действием.
Третья степень
При лечении в основном применяют комбинацию малых доз ГКС, которые вводятся с помощью ингаляций, и бета-адреналиноблокаторов, которые действуют длительное время, например теотард. Дозы также подбирают экспериментальным путем, начиная с небольшого количества действующего вещества, которую увеличивают до достижения нужного эффекта.
Применение теофилина при лечении астмы сопряжено с некоторыми предосторожностями — его назначают на ночь, теофилин запрещено применять, если диагностирована мерцательная тахиаритмия, в противном случае может последовать остановка сердца.
Четвертая степень
Если болезнь четвертой степени, то опасность заболевания возрастает и она требует большее количество препаратов, минимальное количество которых возрастает до трех. В состав аптечки входят ГКС для ингаляции, антилейкотриеновые лекарственные вещества, бета-блокаторы с длительным действием, иногда выписывают теофилины пролонгированного действия с приемом перед сном.
Для быстрого снятия приступа принимают хонолитики или более эффективные бета-блокаторы с коротким действием. Лечение бронхиальной астмы при четвертой степени происходит так, чтобы состояние не перешло в чрезвычайно опасную пятую степень астмы.
Пятая степень
При диагнозе бронхиальная астма препараты для лечения пятой степени самые разнообразные, могут включать лекарства из предыдущего списка, но основные — ГКС, которые могут приниматься с ингаляциями и таблетками.
Используют новую разработку — при повышенном содержании в крови иммуноглобулина Е применяют к нему антитела.
Это лечение, как и множество других новейших разработок применяют для пятой степени, как самой опасной, однако эти препараты новые, поэтому они могут быть не в достаточной мере протестированы, поэтому они могут представлять опасность для здоровья человека.
На территории России действуют множество льгот для астматиков, например бесплатные препараты для лечения бронхиальной астмы, проезд в транспорте, льготы на коммунальные услуги, льготные путевки в санатории, бесплатные лечебные и профилактические процедуры.
Источник: https://bronhitastma.ru/astma/preparati-lecheniya-bronhialnoj.html
Какие препараты при бронхиальной астме использовать: список лучших лекарств
Препараты при бронхиальной астме относятся к сильнодействующим медикаментозным средствам, применяемым только с ведома лечащего врача.
Существует большое разнообразие лекарств, наиболее востребованными среди которых являются антигистамины, ингаляторы, снимающие острые приступы и воспалительные процессы, антилейкотриеновые препараты, отхаркивающие средства, иммуномодуляторы.
Антигистамины, назначаемые астматикам
- Кларитин;
- Зиртек;
- Гисталонг;
- Телфаст;
- Цетиризин.
Кларитин принадлежит к препаратам первого выбора в лечении астмы. Средство отличается высокой эффективностью и малым риском развития побочных эффектов.
Таблетки от бронхиальной астмы предназначены для взрослых и пациентов старше 3-х лет. Сироп применяют в терапии заболевания у детей раннего возраста.
После поступления в организм средство вызывает расслабление гладких бронхиальных мышц, значительно ослабляя тем самым симптоматику астмы. Кларитин принимают однократно в сутки.
Разовая доза определяется весом и возрастом больного. Длительность терапии устанавливает лечащий врач.
Зиртек способствует снижению бронхоспазмов. Таблетки принимают с 6-летнего возраста, 1-2 раза в сутки в дозировке, рекомендованной специалистом. Медикамент в виде капель разрешён к применению у детей старше 6 месяцев. Эту форму лекарства также принимают не более двух раз в течение 24 часов.
Гисталонг – таблетированное лекарство от бронхиальной астмы, назначаемое больным старше 2-х лет. Для нормализации состояния пациента достаточно одного применения препарата в течение дня.
Телфаст используют при лечении астмы, протекающей параллельно с аллергическим ринитом. Средство можно принимать с 12 лет. Чаще всего его назначают однократно в сутки.
Цетиризин – одно из лекарств для астматиков, способствующих расширению бронхов и снятию удушья. Медикамент назначают с младенческого возраста, каждые 24 часа. Данный продукт способствует снижению концентрации внимания, что требует повышенной осторожности при управлении транспортом и различными точными механизмами.
Антигистаминные препараты второго и третьего поколения включают в комплексную схему лечения бронхиальной астмы, а также используют в целях профилактики.
Эффективные ингаляторы
- Сальбутамол;
- Тербуталин;
- Фликсотид;
- Беклометазон;
- Атровент;
- Флутиказон.
Сальбутамол одинаково результативен при снятии бронхиального спазма у детей старше 2-х лет и взрослых, применяется при различных формах астмы. Средство распыляется в ротовой полости при первых признаках приступа. Кратность его применения должна определяться специалистом в зависимости от особенностей протекания заболевания.
Тербуталин предназначен для купирования и профилактики приступов удушья у пациентов различного возраста. В тяжёлых случаях средство вдыхают по нескольку раз с 6-часовым интервалом. С целью предупреждения патологии достаточно применения лекарства каждые 6 часов.
Фликсотид используют для снижения частоты и тяжести рецидивов бронхиальной астмы, часто включают в состав базисной терапии заболевания.
Ингаляции выполняются в утреннее и вечернее время суток в дозировке, указанной врачом, и зависящей от тяжести болезни. После улучшения состояния пациента доза постепенно снижается до минимальной.
Фликсотид относится к препаратам, требующим длительного применения – от 3-х до 6-ти месяцев
Беклометазон создан на основе гормонов. Продукт способствует уменьшению гиперактивности бронхов, отёчности эпителиальной ткани, улучшению функции внешнего дыхания, благодаря чему удаётся эффективно купировать приступ бронхиальной астмы. Этот медикамент назначается астматикам старше 6-летнего возраста.
Средство распыляется в каждую ноздрю трижды-четырежды в сутки. Дозировка, оговорённая в инструкции по применению, может корректироваться доктором.
Лекарство от астмы Атровент может использоваться у пациентов старше 6 лет. Для улучшения состояния достаточно 2-х распылений аэрозоля в сутки.
Флутиказон разрешён к применению с 4-летнего возраста. Препарат способствует снятию воспаления, развивающегося при бронхиальной астме. Спрей используют дважды в сутки в дозировке, обозначенной специалистом.
Среди пациентов с бронхиальной астмой особенно востребованы карманные ингаляторы. Такими средствами удобно пользоваться для самостоятельного снятия приступа.
Глюкокортикостероиды
Глюкокортикостероиды (ИГКС) нередко включаются в базисную терапию бронхиальной астмы, в первую очередь при обострениях патологии. Популярным средством, применяемым внутрь, внутримышечно и внутривенно является Преднизолон.
Первый этап лечения проходит с назначением высоких доз медикамента, в результате чего удаётся достичь следующих результатов:
- уменьшить частоту развития приступов;
- снизить тяжесть течения заболевания;
- приблизить показатели функционирования лёгких к норме;
- минимизировать риск развития побочных эффектов от приёма других лекарственных средств.
Таблетки принимают в рекомендованной специалистом дозировке. Суточная доза может разделяться на 2 приёма или быть принятой за 1 раз.
Раннее использование Преднизолона блокирует развитие воспалительного процесса, а также структурных изменений дыхательного тракта. Особо эффективна терапия данным средством у детей. Результатом применения лекарственного препарата становится резкое снижение симптоматики бронхиальной астмы.
Среди глюкокортикостероидов, выпускаемых в форме аэрозолей, для лечения астмы применяют порошковые ингаляторы, а также растворы для проведения ингаляций через небулайзер:
- Будесонид;
- Флютиказона пропионат;
- Пульмикорт Турбухалер;
- Флунизолид.
Использование кортикостероидов должно осуществляться только с ведома лечащего врача. Неграмотное применение лекарств способно приводить к передозировке, чреватой летальным исходом.
Антилейкотриеновые препараты для лечения бронхиальной астмы
В списке лучших значатся:
- Аколат (зафирлукаст);
- Сингуляр (монтелукаст);
- Пранлукаст (Ultair).
Применение Аколата обеспечивает эффективную профилактику приступов и поддерживающую терапию астмы.
Данный продукт хорошо переносится взрослыми и детьми, редко вызывает расстройства пищеварения или головные боли.
Лекарство значительно ослабляет симптоматику болезни, уменьшает потребность в бронхорасширяющих медикаментах. Таблетки разрешены к применению с 12 лет. Их пьют дважды в сутки в индивидуальной дозировке.
Сингуляр назначается по достижении пациентом возраста 6 лет. Средство регулирует функцию бронхов, предупреждает развитие спазмов и отёков, нормализует секрецию слизи. Эффект от применения таблеток поддерживается на протяжении суток, благодаря чему достаточно однократного приёма лекарства в 24 часа.
Пранлукаст – препарат от астмы, обладающий выраженной бронхорасширяющей активностью, обеспечивающий эффективную профилактику бронхоспазма. Данное средство принимают однократно в сутки, незадолго до сна.
Приём препаратов нового поколения на протяжении нескольких месяцев существенно снижает интенсивность ночных и дневных приступов у астматиков, уменьшает потребность в приёме большого количества лекарств, улучшает показатели бронхиальной проходимости. Многие специалисты рекомендуют использовать их в качестве средств первого выбора при лечении лёгкой степени патологии.
Отхаркивающие средства
Отхаркивающие лекарственные средства показаны к использованию в случае обострения заболевания, сопровождающегося повышенным содержанием в бронхиальных путях вязкой густой слизи и нарушением полноценной дыхательной деятельности. Некоторые из них предоставляются в государственных медицинских учреждениях бесплатно.
С целью принудительного выведения скопившегося секрета прибегают к назначению медикаментов из перечня, приведённого ниже:
- АЦЦ;
- Бромгексин;
- Лазолван;
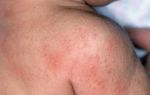
- Флюдитек;
- Медовент.
АЦЦ может применяться у пациентов старше 14 лет. Препарат выпускается в гранулах для приготовления суспензии для приёма внутрь и в растворимых таблетках.
Приём лекарственного средства у астматиков осуществляется до 3-х раз в сутки, после назначения врача.
В период терапии важно регулярно наблюдаться у специалиста, так как у больных с гиперреактивной бронхиальной системой данный препарат способен провоцировать аллергические реакции в виде бронхоспазма.
Бромгексин в таблетках принимают дважды-трижды в течение дня. Средство позволяет снизить вязкость бронхиального секрета после 3-4 дней применения.
Лазолван – мощное муколитическое и отхаркивающее средство, обладающее антиоксидантными свойствами и низкой степенью токсичности. При астме данный продукт может назначаться в различных формах — в сиропе, таблетках, растворе для приёма внутрь. Применяется трижды в сутки в дозе, соответствующей возрасту пациента.
Флюдитек допустимо использовать даже в период новорождённости. Лекарство выпускается в сиропе – отдельно для взрослых и детей. Медикамент принимают трижды в день после уточнения необходимой дозировки у специалиста.
Медовент является препаратом амброксола, обладает следующими свойствами:
- муколитическим;
- отхаркивающим;
- противовоспалительным.
Лекарство оказывает обволакивающее и секретолитическое действие на бронхи, способствует повышению синтеза секреторного иммуноглобулина.
При бронхиальной астме у взрослых используются таблетки или капсулы Медовента, у детей – эликсир. Лекарство отличается пролонгированным действием, благодаря чему его принимают однократно в сутки в указанной врачом дозировке.
Существуют лекарства из Таиланда в форме капсул, созданные на основе природных компонентов. Одно из наиболее известных подобных средств – Хануман прасан гай. Также от астмы лечатся иссопом – лекарственным растением, завезённым в РФ с территории Средиземноморья.
Иммуномодуляторы в лечении астматиков
У большинства астматиков актуальным становится использование:
- Тималина;
- Т-активина;
- Алкимера;
- Тимоптина.
Тималин и Т-активин – растворы, применяемые для внутримышечного введения. Инъекции данными медикаментами осуществляются однократно в сутки, незадолго до ночного сна. Средняя продолжительность терапии составляет от 5 до 10 дней.
Алкимер – биологически активная добавка, созданная на основе масла акульей печени. Продукт выпускается в форме капсул.
При выраженных клинических симптомах иммунодефицита взрослые пациенты принимают по 1 единице трижды в сутки на протяжении 3-х недель.
Для профилактики ослабления защитной функции организма достаточно 1-2 капсул в день. Повторные курсы с Алкимером рекомендуется проводить каждые 2-3 месяца.
Тимоптин выпускается в виде лиофилизированного порошка по 100 мкг, требующего растворения в изотоническом растворе. Курс лечения традиционно состоит из 4-5 инъекций, выполняемых с 4-дневным интервалом. Лечение данным продуктом должно проводиться при постоянном контроле показателей иммунного статуса.
Бронхиальная астма – серьёзное заболевание, лечить которое нужно строго под наблюдением специалиста, который должен назначить конкретный препарат и рекомендуемую дозировку в зависимости от возраста и состояния пациента.
Источник: https://pulmono.ru/bronhi/astma/lecheniya-bronhialnoj-astmy
Какие препараты применяются для лечения бронхиальной астмы?
Что такое бронхиальная астма, лечение, препараты для терапии данной болезни — вопросы, которые интересуют многих пациентов.
Бронхиальной астмой называют хроническое заболевание воспалительного характера в дыхательных путях.
Проявляется данный недуг одышкой и кашлем, которые могут переходить в приступы удушья из-за сверхчувствительной реакции дыхательных путей на попадающие туда с воздухом раздражители.
При этом дыхательные пути сужаются, а слизистая начинает вырабатывать избыточный объем мокроты, что приводит к значительному затруднению дыхания.
Диагностируется бронхиальная астма у людей всех возрастов. Чаще всего такой диагноз ставят детям, но у большинства из них астма проходит по мере взросления. Более 300 млн людей страдает бронхиальной астмой, и число это растет с каждым днем.
Ответом на распространенность данного заболевания и его влияние на жизнедеятельность и трудоспособность становятся специальные государственные кампании, направленные на изучение этого недуга и борьбу с ним. Мало кто знает, что 4 мая по инициативе ВОЗ отмечается День астматика.
Хронически воспаленная слизистая оболочка больных-астматиков очень чувствительна к всевозможным аллергенам, химическим веществам и сигаретному дыму. При воздействии вышеуказанных веществ на слизистую оболочку бронхи отекают и возникает спазм, организм, надеясь защититься, секретирует еще большее количество слизи, из-за чего поступление воздуха в легкие значительно сокращается.
Учитывая причины приступов, выделяют:
- астму с доминированием аллергических компонентов;
- неаллергическую астму.
Аллергическая астма характеризуется появлением приступов при непосредственном соприкосновении с аллергенами. Как правило, такая аллергия сезонная. Приступ часто проходит с обильным насморком, крапивницей или симптомами вегетососудистой дистонии.
Приступы неаллергической астмы возникают как реакция на воздействие любого раздражителя и сопровождаются кашлем, иногда переходящим в удушье.
Можно долго перечислять причины появления такого заболевания, как бронхиальная астма. Среди них сигаретный дым, резкие запахи, духи, газы, бытовая химия. Бронхиальная астма является одним из часто диагностируемых профессиональных заболеваний. Каждый пятый астматик получил свое заболевание на рабочем месте.
Симптомы данного заболевания могут проявляться в результате физической нагрузки, сменившейся попаданием в легкие холодного воздуха. Это называется астмой физических усилий.
Существует также аспириновая астма, приступы которой возникают при приеме аспирина и прочих противовоспалительных лекарств.
Астма может быть вызвана употребляемыми человеком пищевыми добавками.
- Наиболее часто диагностируется так называемая смешанная астма, при которой приступы возникают как при соприкосновении с аллергеном, так и независимо от его наличия.
- Симптомы бронхиальной астмы:
- Кашель. Приступы частые и мучительные.
- Экспираторная одышка, не дающая возможности больному выдохнуть из себя воздух.
- Свистящее дыхание с хрипами. Свист является следствием затрудненного прохождения потока воздуха по дыхательным путям.
- Удушье.
Больной, страдающий тяжелой или острой формой заболевания, пытается облегчить дыхание, вдыхая и выдыхая ртом, помогая себе при этом мышцами шеи, плеч и корпуса.
В случаях особо тяжелого протекания заболевания свиста и хрипа может не быть, поскольку из-за раздутия легких звука уже не слышно. Вдохнуть воздух в себя гораздо легче, нежели выдохнуть его.
Бронхиальная астма — одно из тех хронических заболеваний, которые нуждаются в ежедневном лечении. На успех лечения значительно влияет регулярность и правильность его проведения.
Какое назначают лекарство от бронхиальной астмы? Выделяют так называемый ступенчатый подход к лечению, суть которого заключается в изменении дозы препаратов в зависимости от того, насколько тяжело протекает болезнь.
Лечение бронхиальной астмы постоянно должен контролировать врач.
Источник: https://pulmonologdoma.ru/info/bronxialnaya-astma-lechenie-preparaty.html
Бронхиальная астма: лечение и препараты
Бронхиальная астма – тяжелое хроническое заболевание дыхательных путей, которое сопровождается приступами удушья. Приступы бронхиальной астмы могут возникать в ответ на воздействие аллергена. Но существует и неаллергический тип заболевания.
В этом случае развитие недуга связано с внутренними факторами: дефектами эндокринной или имунной систем. Нередко бронхиальная астма носит наследственный характер.
В настоящее время имеется множество эффективных лекарственных препаратов, некоторые из них купируют приступы, другие направлены на лечение недуга.
Бронхиальная астма – схема
Характеристика препаратов для лечения бронхиальной астмы
Все лекарственные средства, применяемые в лечении бронхиальной астмы, можно распределить в две основные группы. К первой группе относят препараты, которые купируют приступ. Вторая группа состоит из так называемых базисных средств.
- Препараты, облегчающие приступ. Сюда относят всевозможные бронхорасширители. Чаще всего, это ингаляторы и аэрозоли, иногда лекарственные средства данной группы могут быть представлены в таблетированном виде.
- Базисные препараты имеют несколько иную направленность, они подавляют воспалительные процессы в бронхах, и предотвращают астматические приступы. Иными словами, берут течение заболевания под контроль.
Рассмотрим лекарства каждой группы более подробно.
Средства, купирующие приступы
Механизм действия лекарственных препаратов, останавливающих развитие астматического приступа, заключается в расширении просвета бронхов. Их подразделяют на три основные группы:
- Бронхорасширители длительного действия. Эти лекарственные средства предупреждают развитие приступа удушья. В эту группу входят такие лекарства, как: Оксис, Форадил, Сервент, Сальметер и некоторые другие. Представлены в форме ингаляторов, их принимают в профилактических целях до начала приступа. К примеру, за 30 минут до физической нагрузки, чтобы предотвратить развитие удушья.
- Бронхорасширители короткого действия. Такие лекарства астматики всегда имеют при себе. Данные лекарственные средства снимают приступ непосредственно в процессе его развития. Представлены в виде карманных аэрозольных средств. К этой группе относятся: Беротек, Вентолин, Бриканил.
- Ксантины – лекарственные препараты короткого действия. Они обычно выпускаются в таблетированной форме. Эти лекарства назначают для усиления эффекта лекарств предыдущих групп. В группу ксантинов входят эуфиллин и теофиллин.
Препараты данной группы применяют в случае необходимости, а именно, когда возникает риск развития приступа удушья или же, если приступ уже начался.
Ингаляторы
Использование ингалятора
Ингаляторы – наиболее популярные препараты, применяемые для купирования астматических приступов. Когда начинается удушье, больному некогда ждать действия таблетки или укола. В данном случае требуется оперативная помощь. На выручку приходят ингаляторы, они обеспечивают мгновенную доставку лекарства в бронхи и обладают мгновенным бронхорасширяющим действием. Чаще всего астматики пользуются порошковыми и аэрозольными ингаляторами. Они выпускаются в удобной форме, небольшого размера. Лекарства такого вида удобно иметь при себе, их можно положить в сумку или карман. Много места они не занимают и в случае необходимости всегда находятся под рукой.
Кроме этих двух основных форм, существуют стационарные ингаляторы, к таким относят: небулайзеры и спейсеры. Такими ингаляторами пользуются в домашних условиях. Во время приступов ими пользоваться, конечно же, неудобно. А вот для предотвращения удушья – это незаменимое средство, поскольку такая форма ингаляторов позволяет проникать лекарству в самые отдаленные уголочки дыхательных путей.
Базисные препараты в лечении бронхиальной астмы
Базисные препараты направлены на базисное лечение бронхиальной астмы. Они нейтрализуют воспалительные процессы, происходящие в дыхательных путях, снижают отеки и аллергические реакции. В обширную группу препаратов базисной терапии входят:
- антигистаминные препараты;
- кортикостероиды;
- антилейкотриеновые препараты;
- ингаляторы;
- кромоны;
- глюкокортистероиды;
- андреномиметики.
Бронхиальная астма чаще всего имеет аллергическую основу. Поэтому, при ее лечении пользуются антигистаминными препаратами. Их действие заключается в подавлении реакции на выброс гистамина, которая может выражаться отеками слизистой бронхов и бронхоспазмами.
Лечение данными препаратами ведется по показаниям, они не являются основными лекарствами и применяются в комплексе с другими лекарственными средствами, в случаях, когда обострение бронхиальной астмы вызвано каким-либо аллергеном.
Некоторые антигистаминные препараты входят в список льготных лекарств для астматиков. Это значит, что их можно приобрести бесплатно.
Кортикостероиды использую при наличии тяжелой и среднетяжелой формы бронхиальной астмы. Они снижают обструкцию бронхов. Их назначают внутривенно или в форме ингаляций, в очень малых дозах и только в исключительных случаях, когда никакие другие лекарства не оказали должного эффекта.
С особой осторожностью и крайне редко такие лекарства дают детям. Дело в том, что эти препараты имеют множество противопоказаний, и побочных реакций. К кортикостероидам относят: преднизолон, гидрокортизон, метилпреднизолон.
Лечение кортикостероидами проходит под строгим наблюдением физиологических показателей больного.
Антилейкотриновые препараты предназначены для снижения бронхоспазмов, вызванных воспалительными процессами. Лейкотриены появляются в организме под действием воспалительных процессов и провоцируют бронхоспазмы. Данные препараты эффективны в лечении бронхиальной астмы инфекционного и вирусного характера. Их применяют в качестве дополнительной терапии. К антилейкотриеновым препаратам относят:
- Зилеутон – лекарственное средство длительного применения (курс лечения может длиться до 6 месяцев), предупреждающее возникновение бронхоспазмов, вызванных влиянием холодного воздуха.
- Зафирлукаст – бронхорасширяющее средство, которое предупреждает астматические приступы, связанные с воздействием аллергена, холодного воздуха, физических нагрузок.
- Монтелукаст также предназначен для длительного лечения астмы. Он предупреждает приступы удушья, связанные с чувствительностью к аспирину, а также приступы, вызванные физическими нагрузками.
Кромоны – группа лекарственных средств, в состав которой входит кромоновая кислота. Основное действие препарата заключается в противоастматическом действии. Он снижает выработку тучных клеток, которые служат причиной бронхоспазмов. Данные лекарственные средства не принимают во время обострения заболевания. В группу кромоновых входят следующие лекарства:
- кетопрофен;
- кетотифен;
- интал;
- тайлед;
- андреномиметики;
- глюкокортикостероиды.
Глюкокортистероиды являются мощными противовоспалительными средствами, они эффективно уменьшают отеки слизистых бронхов, улучшают отхождение мокроты.
Большая часть препаратов данной группы выпускается в виде аэрозолей, реже в таблетках.
Стоит отметить, что лекарства, относящиеся к данной группе имеют много противопоказаний и вызывают множество побочных реакций, а потому их применяют с большой осторожностью. В группу лекарственных препаратов данной группы относят:
- ингакорт;
- бекломент;
- бекотид;
- пульмикорт.
Лекарства принимают в качестве профилактики приступов и обострений заболевания. Ими нужно лечиться регулярно. При тяжелых формах заболевания данные препараты малоэффективны.
Действие андреномиметитков направлено на расширение бронхов. Эффект от применения препарата длится на протяжении 12 часов. Данное лекарство действует по принципу адреналина, который расширяет дыхательные пути. Эффективность препарата развивается постепенно. К данному виду лекарств относят:
- Сальтос;
- Спиропент;
- Форадил.
Дополнительные препараты в лечении бронхиальной астмы
Обострение бронхиальной астмы часто бывает весной, в период цветения
Во время обострений бронхиальной астмы требуется принимать отхаркивающие средства. В этот период дыхательные пути закупориваются слизью, которая препятствует нормальному дыханию. Ее нужно выводить из организма, для этих целей используют лекарственные средства, способствующие отхождению мокроты. К ним относят – Бромгексин, Амброксол, Мукомист и некоторые другие сиропы от кашля.
Данные препараты также можно приобрести бесплатно, в случае, если больной состоит на учете с диагнозом бронхиальная астма, в лечебном учреждении.
Во время обострения бронхиальной астмы, вызванным острым респираторным заболеванием, целесообразно принимать антимикробные препараты.
Назначение высокоэффективных антибиотиков в данном случае будет препятствовать развитию сопутствующего заболевания, и ускорит процесс лечения обострения.
не рекомендуется принимать лекарственные средства из группы пенициллинов и сульфаниламидов при обострении бронхиальной астмы. Более предпочтительными в данном случае являются препараты следующих групп:
- Цефалоспорины;
- Макролиды;
- Фторхинолоны.
Современная медицина предлагает широчайший ассортимент лекарственных препаратов, с помощью которых можно лечить бронхиальную астму. Схема лечения при этом будет зависеть от степени тяжести заболевания и ее характера
Источник: https://med-advisor.ru/lekarstvennye-preparaty-ot-bronhialnoj-astmy/
Антигистаминные препараты при бронхиальной астме
Антигистаминные препараты при бронхиальной астме позволяют минимизировать отрицательное влияние раздражителя на организм пациента. Их обязательно включают в лечебный курс. Такие медикаменты позволяют купировать обострившуюся симптоматику. В некоторых случаях они подходят для профилактики. Многое зависит от особенностей конкретного организма.
Механизм работы антигистаминных средств
Во время приступа бронхиальной астмы человек сталкивается с сильной асфиксией и кашлем. Такие процессы начинаются из-за воспаления и дальнейшего сужения дыхательных путей. Антигистаминные препараты улучшают состояние пациента. Это происходит благодаря тому, что блокируется высвобождаемый (вследствие воздействия аллергена) из тучных клеток гистамин.
Из-за гистамина образующиеся в бронхах воспалительные процессы протекают не так активно. Данное вещество провоцирует симптоматику, связанную с БА. Антигистаминные средства локализуют гистаминовые рецепторы. В результате этого уменьшаются отёки и бронхоспазмы. Вместе с тем существенно сокращается чрезмерно высокая реакция бронхов на гистамин.
Внимание! Данные препараты не лечат БА. Они только повышают качество жизни пациента.
Типы антигистаминных препаратов
Назначаемые при БА противоаллергические средства делятся на следующие виды:
- 1 группа — «Пипольфен», «Диазолин», «Супрастин» и др.
- 2 группа — «Кларитин», «Цетрин» и пр.
- 3 группа — «Сепракор», «Телфаст» и др.
Внимание! При классификации медикаментов учитывается наличие/отсутствие побочных явлений.
Медикаменты первого поколения
Все противоаллергенные лекарства характеризуются сильным седативным действием. Они эффективны на протяжении пяти часов. Такие медикаменты рекомендованы при наличии аллергии. Но важно учесть, что есть некоторые недостатки:
- может возникнуть сильная сухость во рту;
- пациента начинает клонить в сон;
- может снизиться активность мозга;
- тонус мышц значительно сокращается;
- может возникнуть привыкание вследствие приёма в течение 14 дней и более.
В некоторых странах данные препараты не назначают. В России их часто выписывают при борьбе с аллергией.
Внимание! В целях снятия обострения астмы приём медикаментов первого поколения нежелателен. Это связано в том числе с тем, что после употребления начинает плохо отходить мокрота.
Лекарства второго поколения
Эти противоаллергические препараты не оказывают успокаивающего воздействия. Они имеют следующие важные плюсы.
- Побочных явлений почти нет.
- Эффект длится в течение продолжительного периода времени — до 24 часов.
- По завершении курса результат сохраняется на протяжении недели.
- Не происходит пересушивания слизистой.
- При необходимости эти средства назначаются для профилактики, т.к. они не провоцируют зависимость.
Внимание! Возможно влияние на сердечные каналы и кардиотоксическое воздействие. У астматиков с такими патологиями может серьёзно ухудшиться состояние. Поэтому, чтобы минимизировать подобные риски, нельзя принимать данные средства одновременно с антидепрессантами и противогрибковыми препаратами.
В перечень наиболее популярных препаратов входят следующие.
- «Кларитин»: рекомендован для продолжительного применения как профилактическое средство.
- «Гисманал»: подходит в том числе для маленьких пациентов.
- «Астемисан»: действует при любых аллергиях. Если имеются проблемы с сердцем, необходимо предварительно проконсультироваться с кардиологом.
- «Гисталонг»: эффективен, но может привести к перепадам настроения и к нервным расстройствам.
- «Семпрекс»: действует спустя 15 минут после приёма. Очень мягко воздействует на слизистые желудка. Подходит пациентам старше 12 лет.
- «Зиртек». Отлично переносится маленькими детьми. Положительное воздействие проявляется спустя 20 минут после употребления.
Антиаллергические препараты третьего поколения
Очень часто при бронхиальной астме прописывают именно такие средства. Это связано с тем, что они имеют минимальное количество побочных эффектов.
Внимание! Есть некоторые противопоказания. Нужна консультация с доктором.
«Телфаст» — один из самых эффективных современных препаратов. Он не приводит к расстройству внимания, не провоцирует приступы сонливости. Подходит в том числе для людей, которые имеют проблемы с сердцем.
Особенности применения антигистаминных препаратов
Только антигистаминные препараты при экзогенной, эндогенной и смешанной бронхиальной астме не позволяют решить проблему. В любом случае лечение обязательно должно проходить комплексно.
План лечения разрабатывается доктором на основе информации, полученной в ходе диагностики.
Во внимание обязательно принимаются индивидуальные особенности больного (текущее состояние здоровья, возраст, условия проживания и пр.).
Больным астмой детям в целях блокирования гистамина чаще всего назначают «Астемизол», «Лоратадин» либо «Клемастин». Для улучшения состояния при сезонной аллергии наиболее эффективным является «Лоратадин». Пациентам старше двухлетнего возраста рекомендован «Цетиризин». Он избавляет от асфиксии.
«Супрастин» при инфекционной, аспириновой, аллергической, профессиональной и любой иной бронхиальной астме можно принимать, только если к ухудшению самочувствия привёл аллергический агент и наблюдаются симптомы аллергии (к примеру, конъюнктивит, дерматит).
У маленьких пациентов в возрасте до 5 лет имеется повышенное отхождение мокроты. Специалисты рекомендуют принимать данный препарат в целях сокращения её объёма. Пациентам в возрасте 3-12 лет показана ½ чать таблетки два-три раза в сутки, взрослым — 3-6 таблеток.
Внимание! Во время неаллергического приступа «Супрастин» при астме принимать нельзя. Из-за этого мокрота будет плохо отходить.
Есть противопоказания:
- беременность;
- персональная непереносимость определённых компонентов;
- язва двенадцатиперстной кишки или/и желудка.
Чтобы лечение дало положительный эффект, нельзя принимать никакого алкоголя при астме и курить. Обязательно нужно посоветоваться с доктором.
Внимание! В первом триместре беременности нельзя применять антигистамины. Если есть такая необходимость, следует проконсультироваться со специалистами. Обычно подобные медикаменты выписывают на 4-5 месяце.
Некоторым астматикам показаны природные антигистамины. Отдельные лекарственные травы (например, ромашка или крапива) имеют противоаллергическое действие. Рекомендованы зелёный чай, базилик, имбирь. Если есть какие-то опасения, обязательно нужно проконсультироваться с лечащим врачом.
Пожалуйста, поделитесь этим материалом в социальных сетях, чтобы ещё больше людей узнало про антигистаминные средства.
Источник: https://pulmonary.ru/lechenie-astmy/antigistaminnye-preparaty
Какие лекарства помогут при астме?
Содержание:
Бронхиальная астма — это довольно серьезное заболевание, которое может быть вызвано самыми различными причинами, чаще всего раздражением аллергенов. Лекарство от астмы может быть различным, как и методы самого лечения, но решение, какие принимать средства, а какие нет, сроки приема, дозировки, может определить только врач после проведения исследования.
Нельзя прекращать прием препаратов после их назначения, не соблюдать график без причин, вместо назначенных медикаментозных средств использовать только методы народной медицины. Больной должен всегда иметь при себе аэрозоль для купирования приступа. При вопросе, какие принимать средства, надо учитывать тяжесть формы астмы, ее протекание, специфику состояния здоровья и многие другие моменты.
Методы лечения астмы
Сегодня используются самые разнообразные лекарства от астмы и методы лечения:
- противовоспалительная базовая терапия, сюда часто относятся и средства для ингаляций;
- неотложная помощь при приступе (используется аэрозоль, если приступ сильный; в ряде случаев необходима госпитализация).
Есть и строго индивидуальные способы лечения:
- использование иммуностимуляторов бактериального происхождения;
- применение аллергенспецифической иммунотерапии;
- немедикаментозные методы;
- нетрадиционные методы (дыхательные гимнастики и прочее).
При решении вопроса, какие принимать лекарственные средства, надо помнить, что назначение их строго индивидуальное, делать это может только наблюдающий врач после проведения исследования.
Основные препараты для лечения
Все препараты для лечения разделяются на две большие группы:
Профилактические
- бронхорасширители (серевент, формотерол);
- гормоны для ингаляций (беклометазон, флютиказон, будесонид);
- комбинированные и гормоны длительного действия, бронхорасширители, средства для ингаляций (фликсотид, беклометазон, формотерол и прочие);
- укрепители мембран для иммунных клеток (тайлед, интал).
Средства от приступов
- для купирования спазмов мышц (чаще всего это средства для ингаляций, применяется атровент);
- быстрые бронхорасширители (беротек, вентолин, саламол, асталин).
Сегодня для лечения астмы применяются не только гормональные препараты, но и негормональные. Одним из популярных является интал (кромогликат натрия). В аптеках это средство может продаваться под другими названиями.
Интал позволяет предупредить аллергическое воспаление в стенках бронхов, снимает его в самом начале процесса.
Многие считают это средство лучшей профилактикой, которое помогает избежать приступа. Продается интал в капсулах, которые ставятся в аэрозоль, так называемый спинхалер, где капсула прокалывается, а больной получает возможность вдыхать порошок.
Назначить препарат может только врач, при его употреблении надо соблюдать некоторые особенности:
- перед приемом интала надо вдохнуть какой-либо бронхорасширяющий препарат, чтобы средство могло попасть в полностью раскрытые бронхи;
- надо сделать два-три вздоха;
- при вдыхании голову надо запрокинуть;
- если после приема средства во рту остается привкус порошка, то рот надо прополоскать;
- дозировку может назначить только врач!
- интал обычно действует не сразу, должно пройти около недели, чтобы проявился его эффект;
- при наступлении обострения на фоне использования интала необходимо сразу прекратить прием и обратиться к наблюдающему врачу.
Сегодня можно купить не только капсулы, но и уже готовый к использованию аэрозоль, что очень удобно.
Кроме интала, сегодня предлагаются такие препараты, как кропоз, тайлед, то есть так называемые кромоны. При аспириновой астме рекомендуют принимать антилейкотриевые препараты, при хронических ринитах — теопэк, теотард и прочие.
Все эти препараты являются вспомогательными, они используются как дополнение для основной терапии.
Ингаляционные гормоны
Гормональные препараты, которые выписываются для лечения бронхиальной астмы, включают в себя такие наименования, как пульмикорт, тайлед, ингакорт, беротек, альдецин, будесонит, бекотид, беклазон. Такие препараты еще называют симптоматическими, они начинают действовать при наступлении сильного приступа, через несколько минут после приема.
Гормональные препараты направлены на то, чтобы лечить астму в повседневной жизни, предотвратить развитие приступов.
Использование ингаляций позволяет снять приступы практически сразу после их начала, таблетки и прочие применяются по назначенной врачом схеме.
Они позволяют уменьшить отечность бронхов, снять воспалительные процессы, значительно снизить чувствительность к аллергенам. Специалисты назначают обычно для лечения астмы кортикостероидные препараты, антилейкотриеновые, бронхорасширяющие.
В определенных случаях допустимо назначение биологических препаратов, но это очень редко. Чаще всего назначается проведение ингаляции.
Специфическая иммунотерапия
При вопросе, какие принимать средства для лечения астмы, часто возникает необходимость проведения контролирующей терапии. Это специфическое гипосенсибилизированное лечение, которое требуется в основном детям.
Особенно эффективно такое лечение при астме и рините, когда у больного наблюдается аллергическая реакция на различные растения. В этом случае аэрозоль не всегда может помочь, тут требуется использование других средств.
Но при тяжелых формах астмы применение такого лечения может быть опасно, поэтому необходим постоянный контроль врача.
Определенных сроков лечения нет, все зависит от течения болезни. Для хроников хорошо, если каждые три-шесть месяцев можно уменьшать дозировки препаратов, при ухудшении нужна немедленная отмена.
Какие препараты применять не следует при обострениях?
Есть ряд препаратов, которые применять в периоды обострений строго запрещено, так как они могут только усугубить общее состояние. Обязательно составьте себе список, какие принимать средства и какие нет, имейте его в доступности:
- нельзя использовать антигистаминные препараты;
- успокаивающие и снотворные средства не рекомендуется давать больному, даже если требуется его успокоение. Лучше использовать дыхательную гимнастику, которая помогает не хуже;
- фитопрепараты, средства на основе трав, так как они могут вызвать сильные аллергические приступы;
- банки, горчичники ставить не рекомендуется;
- нельзя принимать сульфат магния, препараты кальция, муколитики, пролонгированные бронхолитики, антибиотики (если не были назначены врачом при наличии бактериальных инфекций).
Меры при обострениях
При обострениях астмы применяют меры, которые помогают снять приступы. Основа для такого лечения — это использование бета-2-агониста быстрого действия. Применяется средство до трех раз в течение первого часа. При этом необходим контроль не только самочувствия пациента, но и данные пикфлоуметрии.
Часто добавляют холинолитики, дается большая доза гормонов в виде ингаляционных средств через небулайзер. Может потребоваться введение быстродействующих метилксантинов (обычно это эуфиллин), если других методов оказалось недостаточно. Вводят препараты внутривенно.
Остальные меры лечения зависят от того, какой результат даст проводимая терапия. Но после купирования приступа необходимо обращаться к наблюдающему врачу: возможно, потребуется госпитализация.
Тяжелые обострения нельзя снимать дома самостоятельно, после принятия препаратов для смягчения приступа больного необходимо доставить в больницу.
Для совсем маленьких детей это особенно важно, так как значение имеет каждая минута.
При любом приступе необходимо предпринимать такие действия:
- прекратить контакт с аллергеном;
- использовать аэрозоль с лекарственным средством, дополнительные средства, выписанные врачом в рекомендуемой дозировке;
- если приступ идет на убыль, то необходимо положить больного, обеспечить ему покой в течение часа. В это время обязательно наблюдать за больным, его состоянием, рядом должен находиться аэрозоль. Если дыхание нормализовалось, то можно считать приступ купированным.
Обязательно следует обратиться к врачу в таких случаях:
- обычный аэрозоль не помогает либо снимает приступ на время. Ингаляций явно не достаточно;
- если наблюдаются такие симптомы, как учащенное сердцебиение, ногти и губы становятся синего цвета, говорить становится трудно, ноздри широко раздуваются, в межреберных промежутках кожа сильно втягивается. Привычных ингаляций недостаточно, они не оказывают своего привычного действия. В данном случае вмешательство врача просто необходимо, следует вызывать скорую помощь.
Если у вашего ребенка такие приступы очень частые, не забывайте, что, кроме постоянного наблюдения, с ним должен быть аэрозоль для облегчения состояния.
Даже при правильно назначенном лечении возможны сильные обострения, которые особенно часто возникают для такой группы риска, как:
- у больных, уже имевших в прошлом сильные обострения. Часто они всегда носят с собой средство для ингаляций;
- при недавно отмененных гормональных препаратах либо при продолжении их приема;
- у больных, которые не применяют ингаляционные гормональные препараты;
- при приеме более чем одного ингалятора в месяц;
- при злоупотреблении седативными, снотворными препаратами;
- при несоблюдении, нарушении планов лечения, назначенных врачом.
Нетрадиционные методы лечения
Сегодня предлагаются нетрадиционные методы лечения астмы, от них всегда ожидается какое-то чудо, но насколько они действенны? Принесут ли они больше пользы, чем назначенные, к примеру, гормональные препараты? Проблема в том, что так называемые народные методы подходят далеко не всем, эффективность их не доказана, хотя они и продолжают изучаться. Перед тем как начинать подобное лечение, необходимо в обязательном порядке пройти обследование у врача, проконсультироваться по поводу принятия тех или иных мер.
Наиболее часто рекомендуются такие методы, как дыхательная гимнастика (методы Бутейко, йога и прочее), иглоукалывание, лечение астмы травами, гомеопатия и другие.
Дыхательная гимнастика рекомендуется чаще всего, у нее есть свои многочисленные сторонники, она является первоочередным методом восстановления верхних дыхательных путей, поэтому назвать ее панацеей нельзя.
Метод Бутейко, например, эффективен только для больных с гипервентиляцией (это особый нервно-психический вариант развития астмы), но наблюдается это далеко не у всех больных, поэтому сказать, что он может быть применим ко всем, нельзя.
Йога не противопоказана при астме, но она не может заменить медикаментозное лечение, только дополнить, и то не во всех случаях. Траволечение может оказаться очень опасным, если у больного наблюдаются признаки поллиноза, то есть аллергические реакции на пыльцу. Поэтому данный метод лечения не рекомендуется применять при астме, он может стать причиной возникновения сильных осложнений.
При бронхиальной астме надо помнить, что даже природные, натуральные средства могут быть очень опасными, отсутствие токсичности в данном случае не гарантирует не только излечения, но и безопасности.
Поэтому, если вы хотите применять дополнительно различные методы народной медицины, в обязательном порядке проконсультируйтесь у наблюдающего врача! Особенно это важно для совсем маленьких деток, чья иммунная система еще не полностью окрепла.
http://www.youtube.com/watch?v=tMTdr0OdIGI
Из всех методов лечения нетрадиционными способами обычно рекомендуют только дыхательные гимнастики, восстанавливающие работу мышц. Самым простым средством является глубокий вдох через соломинку для напитков, опущенную в стакан с водой. Такое упражнение надо делать 4-5 раз за день по 10-15 минут. Можно применять и упражнения для диафрагмы, что улучшает отхождение мокроты.
Отличное средство — закаливание.
Есть специальная техника закаливания, которая подходит именно для больных бронхиальной астмой, но в данном случае все же необходим надзор специалиста, так как обычное закаливание с постепенно понижающейся температурой не подходит, кроме того, является довольно опасным. Нельзя использовать закаливание при наличии таких сопутствующих заболеваний, как болезни сердечно-сосудистой, нервной, мочеполовой систем.
Лечение бронхиальной астмы — это очень ответственный, сложный процесс, к которому надо подходить очень тщательно. Сегодня предлагают самые различные средства, среди которых не только медицинские препараты, но и некоторые приемы нетрадиционной медицины.
При выборе средства лечения необходимо исходить от формы тяжести астмы, наличия сопутствующих болезней. Обязательна консультация врача, который назначит точную дозировку, вид препарата.
Только в этом случае можно достигнуть положительной динамики лечения бронхиальной астмы.
Источник: https://JLady.ru/my-health/lekarstvo-ot-astmy.html


 Отхаркивающие лекарственные средства показаны к использованию в случае обострения заболевания, сопровождающегося повышенным содержанием в бронхиальных путях вязкой густой слизи и нарушением полноценной дыхательной деятельности. Некоторые из них предоставляются в государственных медицинских учреждениях бесплатно.
Отхаркивающие лекарственные средства показаны к использованию в случае обострения заболевания, сопровождающегося повышенным содержанием в бронхиальных путях вязкой густой слизи и нарушением полноценной дыхательной деятельности. Некоторые из них предоставляются в государственных медицинских учреждениях бесплатно.