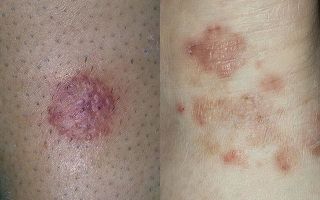
Грибки рода Кандида можно обнаружить на коже практически любого человека. При этом никакого вреда они не приносят.
Но при благоприятных условиях грибки начинают усиленно размножаться, что приводит к развитию воспалительного процесса. Поражаться могут как слизистые оболочки, так и кожа.
Чаще всего, диагностируется кандидозный дерматит у детей, но и взрослые люди не застрахованы от развития этой болезни.
Кандидозный дерматит является распространенным кожным недугом. Чаще всего, болеют малыша в возрасте до года, но могут заболеть и дети старшего возраста, а также взрослые пациенты. Возбудителем является грибковая флора, которая есть на кожных покровах большинства людей, то есть, грибки относят к группе условно-патогенных.
Причины
В группы риска по развитию кандидозного дерматита входят:
- малыши в возрасте до одного года;
- лежачие больные;
- пожилые люди.
Возбудитель заболевания относится к категории условно-патогенной флоры. Это означает, что стать причиной заболевания грибки могут только при определённых условиях. Основная причина – низкий уровень иммунитета.
Кроме того, размножению грибков способствует плохой уход за кожей, например, слишком редкая смена подгузников младенцам. Факторы, которые могут спровоцировать развитие заболевания, можно разделить на внешние и внутренние. К внешним относят:
- длительный курс приема антибиотиков;
- высокая температура и влажность;
- использование антибактериального мыла для ухода за кожей, мыло уничтожает не только патогенную, но и естественную флору, сдерживающую размножение грибков;
- пренебрежение правилами гигиены;
- аллергические реакции;
- травмы – натирание кожи одеждой, сдавливание и пр.
К внутренним факторам относят:
- иммунодефицитные состояния;
- инфекция (вирусная или бактериальная);
- авитаминоз;
- эндокринные нарушения.
Совет! Кроме того, возможно заражение ребенка от больной матери или другого лица, которое осуществляет уход за малышом. Поскольку у маленьких детей иммунная система несовершенна, то вероятность развития кандидозного дерматита у малыша очень высокая.
Проявления
Симптоматика кандидозного дерматита у людей разного возраста одинаковая. Симптомы этого кожного недуга:
- воспаление кожного покрова на ограниченном участке;
- незначительный отек;
- образование папул красного цвета;
- ощущение сильного жжения;
- кожа чешется;
- шелушение в очаге поражения;
- отслаивание верхних слоев;
- появление беловатого налета, образование волдырей;
- постепенное разрастание пораженных участков.
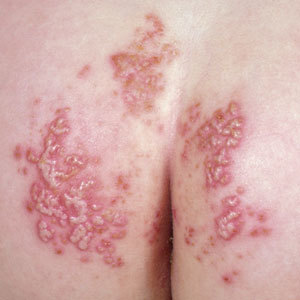
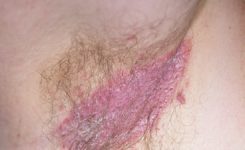
Совет! У взрослых людей дерматит грибковой природы, чаще всего, поражает кожные складки – паховые, подмышечные. У женщин дерматит может развиться в складке под молочными железами.
Специфика болезни у детей
У малышей кандидозные дерматиты, чаще всего, развиваются по причине несоблюдения правил гигиены либо аллергическими реакциями. Предрасполагающими факторами являются:
- кормление ребенка смесями;
- круглосуточное нахождение малыша в подгузниках;
- лечение антибиотиками.
Совет! Конечно, не нужно отказываться от такого удобного «достижения цивилизации», как подгузники. Просто нужно ежедневно устраивать ребенку воздушные ванны, давая возможность коже дышать. Кроме того, нужно учитывать, что у ребенка может развиваться аллергическая реакция на определенную марку подгузников, поэтому нужно выбрать вариант, который не дает негативных реакций.
Заболеть малыш может в любом возрасте, но, чаще всего, это заболевание диагностируется у младенцев в возрасте 6-9 месяцев. После года кандидоз кожных покровов развивается редко, так как иммунная система ребенка к этому возрасту уже достаточно укрепилась. Выделяют несколько форм недуга у ребенка:
- Легкая. На этом этапе на коже можно заметить небольшие покраснения. Если начать лечение на этой стадии, то справиться с болезнью можно будет быстро.
- Краевая. Такое название получила разновидность дерматита, которая развивается по краям подгузников, прилегающих к коже. Проявляется покраснением и сыпью, кожа горит и зудит, поэтому ребенок становится беспокойным.
- Перианальная. При этой форме поражается кожа вокруг ануса. Чаще всего, этот тип недуга развивается при несоблюдении требований гигиены. Поверхности в области поражения воспаленные, болезненные. Дискомфорт усиливается во время актов дефекации.
- Запущенная. Характеризуется тяжелым течением, к грибковой инфекции при этой форме присоединяется бактериальная.
Диагностика
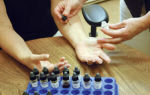
Чтобы поставить точный диагноз, визуального осмотра может быть недостаточно. Для выявления возбудителя назначается ряд анализов:
- общие обследования мочи и крови;
- лабораторное исследование соскоба с кожи в области поражения;
- бактериальный посев полученного материала на питательные среды с последующим определением чувствительности грибка к лекарственным препаратам.
Методы лечения
Лечение при дерматите грибковой природы назначается индивидуально. Схема терапии составляется с учетом возраста пациента, места расположения очагов и стадии заболевания. Общие принципы терапии:
- предотвращение дальнейшего распространения грибковой флоры;
- исключение фактора, вызвавшего бесконтрольное размножение грибков;
- прием витаминов для общего укрепления организма;
- воздушные ванны для пораженной кожи, если место воспаления находится в области паха;
- исключение некоторых продуктов из рациона;
- укрепление иммунитета, путем ежедневных прогулок на свежем воздухе, умеренной физической активности.
Медикаменты
Для лечения кандидозного дерматита назначаются противогрибковые средства. При легкой степени поражения достаточно использовать местные средства (мази, кремы, растворы). Если области поражения большие, назначается дополнительно прием средств системного действия.
Совет! Выбор антигрибкового средства осуществляется в зависимости от результатов бакпосева.
Дополнительно может быть назначено использование следующих средств:
- антисептических растворов (чаще всего, хлоргекседина) для предварительной обработки мест поражения до нанесения мази;
- использования средств для быстрого восстановления кожных покровов (Д-Пантенол, Бепантен);
- при отсутствии аллергии можно использовать отвары ромашки или череды для обмывания пораженных областей кожи.
Больным назначается специальная диета. Рекомендуется снизить количество потребляемых «быстрых» углеводов – сахара, сладостей, выпечки из белой муки. Кроме того, нужно будет ограничивать жирную и острую пищу.
Итак, кандидозный дерматит у взрослых развивается вследствие снижения иммунитета. У малышей этот недуг может начать прогрессировать при несоблюдении правил гигиены. Но и чрезмерное стремление к чистоплотности может повредить. К примеру, постоянное использование антибактериального мыла способствует уничтожению здоровой микрофлоры на коже, а это может спровоцировать усиленный рост грибков.
Источник: https://moidermatolog.ru/dermatit/kandidoznyj-dermatit.html
Кандидозный дерматит
Кандидозный дерматит – это заболевание, при котором поражаются участки кожи. Болезнь развивается из-за прогрессирующего размножения грибков Candida. Представляет собой ярко красную сыпь (может быть мокрой или сухой), при отсутствии лечения она проникает в глубокие слои дермы.
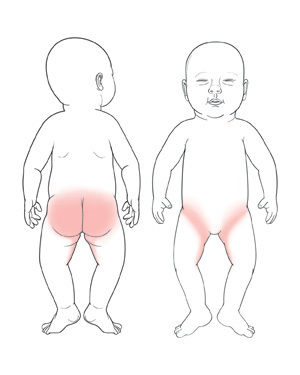
Чаще всего развивается у грудных детей, но им могут заболеть и взрослые люди, особенно лежачие больные. В группе повышенного риска новорожденные девочки и дети, находящиеся на искусственном вскармливании. В повседневном обиходе болезнь называют пеленочный дерматит.
Причины возникновения
Кандидозный дерматит развивается из-за недостаточной гигиены. Например: родители не придали должного значения уходу за ребенком или лежачим больным (редко подмывали малыша, несвоевременно меняли подгузники и тп).
К другим причинам могут относиться следующие:
- повышенная влажность кожи;
- наследственная предрасположенность (не только к дерматитам, но и к аллергическим реакциям);
- лечение антибиотиками, особенно в случаях, когда взрослый человек или ребенок не получает дополнительно препараты, восстанавливающие естественную микрофлору кишечника;
- высокая температура;
- долгое соприкосновение кожи с каловыми массами или мочой;
- неправильное питание.
Как выглядит дерматит кожи
Обычно заболевание возникает в местах соприкосновения памперса или пеленки с кожей. Если сыпь заметна на щеках, ушках, то болезнь прогрессирует, и уже возникли патологии. В этом случае врач должен провести узкую диагностику.
Общие симптомы кандидозного дерматита выражены следующим образом:
Совет от дерматолога… Зуд, сыпь и шелушение кожи сигнализирует о том, что организм во всю КРИЧИТ о проблемах. О чем говорят эти симптомы, мы спросили у главного врача Рыкова Сергея Владимировича… Читать далее…
- сильное воспаление кожных покровов наблюдается в области ягодиц, ануса, половых органов;
- пораженные участки кожи могут быть сухими или влажными (в тяжелых случаях);
- верхний эпидермис покрыт мелкими прыщиками, иногда появляются ранки и язвочки;
- воспаленная кожа – ярко красного цвета, может шелушиться;
- во время прикосновения к пораженным участкам пациент чувствует боль, маленькие дети начинают капризничать и плакать;
- если опрелость возникла в области промежности, то ребенок плачет во время и после мочеиспускания.
Если нет никакого лечения, то на коже образуются волдыри и потертости. Может появляться и налет творожистой консистенции.
Несколько фото:
Особенности заболевания у новорожденных
Согласно статистике кандидозный пеленочный дерматит развивается у малышей во второй половине первого года жизни (6 – 8 месяцев). Но иногда им заболевают сразу после рождения. Ребенок может заразиться даже в утробе матери, если женщина больна кандидозом. Болезнь также передается через предметы обихода и домашних животных.
В медицине выделяют три степени пеленочного дерматита. На начальной стадии видны небольшие воспаления на коже, похожие на потертости. При должном и своевременном уходе они быстро исчезают.
Вторая стадия – краевой дерматит. Возникает из-за трения кожи малыша о края подгузника. На коже видна сыпь, она постоянно зудит. Малыш становится капризным и часто плачет. На третьей степени поражается перианальная область. Воспаление наблюдается в районе ануса, половых органов и паховых складок.
Это вызывает дополнительный дискомфорт во время дефекации.
Диагностика
При первых симптомах заболевания следует обратиться к врачу. Лечение назначает дерматолог или инфекционист. Если заболел ребенок, то следует обратиться к детским врачам данной категории.
Первоначально доктор проводит визуальный осмотр пациента, выслушивает жалобы. На основе этого ставится предполагаемый диагноз. На втором этапе берется соскоб биологического материала (кусочка кожи с пораженного участка). Материал исследуют под микроскопом, определяют клетки с частичками псевдомицелия.
Дополнительно врач назначает проведение посева, определяющее есть ли в организме грибок-возбудитель. Если результат положительный, то рост грибков и развитие болезни прогрессирует в течение 1 – 2 дней. Данные посева помогают исключить инфекции бактериальной природы.
Лечение у взрослых
Патологии подвержены и взрослые люди. Ей заболевают лежачие больные, особенно пожилого возраста. Это связано с пониженной способностью кожи к восстановлению клеток. Обычно воспаления имеют четко очерченную область, слои эпидермиса заметно отслаиваются. Затем на кожных покровах появляются гнойники.
При заболевании взрослые люди проходят комплексную терапию. Им прописывается прием антибиотиков («Нистатиновая мазь», «Леворин»). Параллельно необходимо проводить местное лечение. С этой целью используются мази, спреи и крема. Среди них: «Кетоконазол», «Итраконазол». Средства наносят на воспаленные участки 2 – 3 раза в день. Курс лечения составляет две недели.
При наличии хронических заболеваний врач корректирует лечение, совмещая его с терапией основного заболевания. Зачастую больным прописывается прием витаминов и поддержание строгой диеты, ограничивающей сладкое и мучное.
Как лечат болезнь у детей
После того как врач установил диагноз, утвердив, что это кандидоз кожи, начинается лечение. На начальной степени заболевание легко излечивается, даже в домашних условиях. Изначально на кожные покровы наносят детские присушивающие присыпки. После чего сыпь обрабатывают раствором бриллиантовой зелени (обычной зеленки).
Врач поможет подобрать подходящую мазь, исходя из возраста ребенка и его общего состояния. Наиболее востребованными противогрибковыми препаратами являются «Травокорт», «Пимафуцин», «Экзодериловая мазь».
Зачастую используются «Травоген крем», «Экодакс». Некоторые лекарственные мази можно использовать уже с первых дней жизни ребенка. Пораженные места обрабатывают по два раза в день.
Симптомы болезни уменьшаются на третьи сутки лечения, а окончательное выздоровление наступает на седьмой день.
Кожу малышей обрабатывают успокаивающими кремами, чтобы исключить жжение и зуд в области заднего прохода. Во время лечения рекомендуется не пользоваться подгузниками, подмывать малыша проточной водой после каждого мочеиспускания и дефекации. Желательно чаще устраивать ребенку воздушные ванны. Область паха и ануса несколько раз в день очищать детским мылом.
Кандидозный дерматит возникает не только у грудничков, но и детей старшего возраста, подростков. В этих случаях следует устранить основную причину возникновения болезни и пройти курс лечения противогрибковыми препаратами (как определить грибок). Еще назначаются медикаменты антигистаминной группы, витамины и сбалансированная диета.
Народные способы
Народная медицина должна сочетаться с классической терапией. Любые рецепты можно применять после консультации с врачом, особенно если речь идет о грудных детях.
- Антисептическим и противовоспалительным действием обладает ванна с добавлением аптечной ромашки. Купите в аптеке траву, она продается в пакетиках или в виде рассыпной сухой смеси. Заварите два пакетика в литре кипятка и настаивайте шестьдесят минут. Отвар следует добавить в ванну и искупаться в нем. Такое средство снимает раздражение и успокаивает кожные покровы.
- Хорошие результаты показывает ванна с овсом. Возьмите один стакан измельченного овса, залейте его литром кипятка. Варите на медленном огне в течение пятнадцати минут. Процедите средство и добавьте в ванну. Помогает при сильном зуде.
В качестве успокаивающих трав можно использовать высушенную календулу, череду, мяту. Но предварительно обратите внимание, чтобы у ребенка или взрослого человека не было аллергии. Такое обстоятельство может только усугубить состояние больного.
Профилактика
Заболевание в большинстве случаев возникает из-за несоблюдения правил личной гигиены. Профилактические мероприятия значительно понизят риск заразиться дерматитом.
Если речь идет о маленьких детях, то к мерам предупреждения относятся следующие:
- нужно менять памперсы каждые 4 – 6 часов, если они наполняются чаще, то по мере необходимости;
- регулярно подмывайте детей, устраивайте им воздушные ванны;
- перед тем как надеть подгузник или завернуть малыша в пеленку, тщательно вытрите его тело. Если кожа влажная, то это может спровоцировать воспаление кожных покровов;
- если у грудничков аллергия на какой-либо вид средств по уходу за кожей, то незамедлительно заменить его на гипоаллергенное.
Когда речь идет о профилактике заболевания среди взрослых людей, то здесь необходимо соблюдать правила личной гигиены, своевременно лечить хронические патологии, принимать антибиотики можно только по рецепту врача, терапия должна сочетаться с препаратами, которые нормализуют микрофлору кишечника.
Заключение
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa — ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи — пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa).
Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний.
Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo… Читать далее…
Кандидозный дерматит – неприятное заболевание. Обычно оно появляется у грудных детей, но встречается у детей старшего возраста и взрослых людей. Болезнь доставляет много неудобств, но она легко поддается лечению. А в случае соблюдения регулярных профилактических мероприятий, можно вовсе избежать кандидоза кожи.
Источник: https://gribkovye-zabolevaniya.com/kandidoznyiy-dermatit.html
Грибковый дерматит: клиническая картина заболевания, диагностика и принципы терапии
Этиология
Грибковый дерматит может быть вызван практически всеми патогенными и условно-патогенными для человека грибами. Некоторые из них входят в состав нормальной микрофлоры и постоянно обитают на поверхности кожи и слизистых оболочек. Заражение другими происходит при попадании извне спор грибов или при непосредственном контакте с пораженными участками тела больного дерматомикозом человека.
В настоящее время насчитывается порядка 500 грибов, потенциально способных поражать людей и животных. Но к основным возбудителям грибкового дерматита у человека относят:
- Дрожжеподобные грибки рода Кандида (Candida Albicans). В небольшом количестве входят в состав естественной микрофлоры кожи, полости рта, слизистой оболочки кишечника и влагалища. Считаются условно-патогенными, проявляя склонность к инфицированию кожи и слизистых оболочек лишь при наличии благоприятных для них условий. Вызывают кандидозный дерматит, перианальный грибковый дерматит, кандидоз влагалища, полости рта и других органов.
- Грибы рода Трихофитон (Trichophyton), которых насчитывают 22 вида. Являются патогенными и приводят к развитию трихофитии волосистой части головы и гладкой кожи, фавуса, паразитарного сикоза. Отдельно выделяют руброфитию. Это дерматит, обусловленный заражением определенным видом Трихофитонов – Trichophyton Rubrum.
- Грибы рода Микроспорум (Mikrosporum), 16 патогенных для человека видов. Вызывают микроспорию гладкой кожи на лице и теле, волосистой части головы.
Кандидозный дерматит – самый распространенный тип микотической инфекции у детей и взрослых. Нередко именно его имеют в виду, говоря о грибковом поражении кожи. При этом дерматит часто сочетается с кандидозом слизистых оболочек.
1. Кандидоз кожи паховых складок 2. Кандидозный пеленочный дерматит
1. Трихофития 2. Микроспория
Предрасполагающие факторы
В норме кожа является неодолимым препятствием для любых микроорганизмов, в том числе и для всех видов грибов.
Этому способствуют многие факторы: отсутствие сухости и чрезмерной влажности, целостность эпидермиса, нормальная кислотность на его поверхности, функциональная полноценность работы иммунной системы.
Нарушение любого из этих условий может привести к снижению барьерной функции дермы, активации условно-патогенной флоры, проникновению и размножению грибов.
Существует достаточно много предрасполагающих факторов, повышающих вероятность развития грибкового дерматита. К ним относят:
- Повторно возникающие и плохо заживающие микроповреждения эпидермиса. Этому способствуют профессиональные вредности (механические травмы, воздействие контрастных температур, контакт с раздражающими веществами), чрезмерная сухость кожи на руках вследствие нерационального ухода, частого мытья и использования дезинфицирующих местных средств. У некоторых пациентов нарушения целостности эпидермиса обусловлены дерматитом другой этиологии (атопическим, аллергическим, контактным, себорейным).
- Повышенная влажность кожи. Такое состояние возможно при избыточной потливости (гипергидрозе) вследствие избыточного веса, эндокринных и неврологических нарушений, индивидуальных особенностей пациента. Кроме того, высокой влажности способствуют длительное ношение индивидуальных средств защиты кожи с низкой проницаемостью для воздуха, продолжительное пребывание в резиновой обуви, недостаточно тщательное осушение кожи до одевания после посещения бассейна, сауны, бани.
- Воздействие химических факторов. Например, грибковый дерматит у детей грудного возраста часто развивается при продолжительном контакте кожи младенца в перианальной области с испачканным мочой и калом пеленками. Доказано, что именно мацерация эпидермиса под действием продуктов распада мочевины и остатков пищеварительных ферментов способствует грибковому поражению промежности.
- Эндокринные заболевания. Наиболее значимой патологией является сахарный диабет, который сопровождается изменением кислотности кожи и усиленным размножением микроорганизмов.
- Снижение реактивности иммунной системы. Иммунодефицит может быть вызван ВИЧ, перенесенной тяжелой инфекцией, применением цитостатиков, проведенной лучевой терапией, некоторыми заболеваниями крови, патологией костного мозга. Возможны и функциональные расстройства на фоне стресса, невротических и аффективных нарушений, патологии пищеварительной системы.
- Нерациональная антибиотикотерапия, нарушающая баланс естественной микрофлоры и негативно влияющая на работу иммунной системы.
- Продолжительное применение глюкокортикостероидных препаратов топического и системного действия, что приводит к дисгормональным нарушениям и снижению активности местных защитных механизмов. Поэтому кандидозный дерматит у взрослых нередко возникает на фоне стероидной терапии системных заболеваний соединительной ткани и рассеянного склероза.
При наличии хотя бы одного из этих факторов грибки получают возможность преодолеть естественный кожный барьер и могут начать активно размножаться.
Патогенез
Нарушение барьерной функции кожи приводит к повышению проницаемости ее для грибов. Первоначально возбудители проникают через поверхностный кератиновый слой, размягчая и разрыхляя его. Если это происходит на участках с усиленным ороговением, пациент может отмечать изменение толщины и текстуры кожного покрова. Во всех остальных зонах этот этап протекает быстро и малозаметно.
Активно размножаясь и погружаясь вглубь дермы, грибы способствуют появлению местных кожных изменений и включению иммунных механизмов. Для противодействия микотической инфекции задействуется преимущественно клеточный иммунитет.
Правда, во многих случаях он остается незавершенным и не приводит к полному уничтожению возбудителя. Формируются условия для грибковой сенсибилизации с развитием специфических аллергических реакций.
Это приводит к усугублению состояния пациента, появлению вторичных высыпаний (микид) на периферии очага и даже на отдалении от него.
Дополнительное включение гуморальной защиты не способно оказать клинически значимого влияния на течение грибкового дерматита и не защищает от повторного заражения. Вырабатываемые антитела являются типонеспецифичными.
Из-за этого достаточно часто встречаются ложноположительные реакции на грибы, не выявляемые у данного пациента.
Возможны также перекрестные серологические реакции на некоторые факторы эпидермиса и даже на изоантигены крови IV группы.
Несовершенство иммунных реакций и высокая вероятность аллергизации являются факторами, способствующими рецидивирующему течению заболевания.
Эпидемиология
Насколько безопасен для окружающих пациент с грибковой инфекцией? Заразен ли кандидозный дерматит? Именно про это родственники обычно спрашивают у врача.
Кожа здорового человека – прекрасный барьер для всевозможных грибов. Микоз не разовьется даже при наличии повреждений (ссадин, царапин), если у человека нет других предрасполагающих факторов. И важнейшими из них являются иммунодефицитные состояния, недавнее продолжительное применение антибиотиков и наличие скрытого или требующего лечения сахарного диабета.
Исключение составляет стригущий лишай – достаточно заразное грибковое заболевание, которое может развиться и без предшествующих фоновых состояний. Во всех остальных случаях при отсутствии факторов риска не стоит беспокоиться об инфицировании даже при тесном непосредственном контакте с
пациентом. Естественные защитные механизмы не позволят дерматиту развиться. Для предупреждения инфекции достаточно проводить лишь базовую неспецифическую профилактику, применения каких-либо препаратов не требуется.
Клиническая картина
Грибковый дерматит сопровождается появлением только местных симптомов, общие проявления интоксикации не характерны.
К основным признакам заболевания относят:
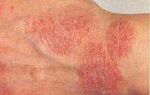
- Появление на коже достаточно четко очерченных очагов. В большинстве случаев они имеют округлую форму, но при их слиянии возникают поражения с географическим рисунком. Микотический очаг отличается от окружающей здоровой кожи цветом и текстурой эпидермиса, нередко на его периферии возникает валик из отечных тканей или венчика мелких высыпаний.
- Сыпь папулезно-пустулезного характера. При вскрытии пузырьков формируются корочки. Высыпания могут ограничиваться микотическим очагом или возникать на некотором расстоянии от него. Их появление носит преимущественно аллергический характер. Поэтому грибковый дерматит у детей может способствовать усилению атопии и диатеза. При этом у ребенка на голове, щеках, за ушами, на сгибах конечностей появляются мокнутие, высыпания и корочки, могут возникать кишечные расстройства.
- В зависимости от типа возбудителя пораженная кожа становится сухой и шелушащейся или мокнущей. Отечность и опрелость – симптомы кандидозного дерматита. В остальных случаях эпидермис покрывается чешуйками. Но при этом нередко отмечается склонность к общему увеличению влажности кожи.
- Изменение цвета кожи в очаге поражения – от яркой гиперемии до застойно-синюшного оттенка. Кандидозный дерматит у грудничков сопровождается ярким покраснением кожи ягодиц и промежности. А руброфития приводит к возникновению достаточно темных пятен.
- Появление зуда. Но некоторые грибковые дерматиты не причиняют пациенту явного физического дискомфорта.
- Боль. Свойственна дерматитам с активно протекающей воспалительной реакцией или поражением глубоких слоев дермы. Ощущения локальные, усиливаются при намокании и трении. Их можно описать как чувство сильного жжения. Боль всегда сопровождает грибковый пеленочный дерматит.
Микоз гладкой кожи
Возможно и достаточно тяжелое течение заболевания с развитием инфильтративно-нагноительной формы воспаления и присоединением вторичной бактериальной инфекции.
Обследование
Обследование пациента с подозрением на дерматит микотической этиологии проводит дерматолог. При этом во время осмотра очагов поражения на волосистой части головы и гладкой коже используют специальную люминисцентную лампу.
Но далеко не все микозы дают характерное свечение. К тому же некоторые из них изначально не требуют применения этого приспособления.
Например, лампа не нужна при заражении дрожжеподобными грибками, так как выглядит кандидозный дерматит достаточно характерно.
Достоверное подтверждение грибковой этиологии заболевания – основа диагностики. Это возможно лишь при проведении микроскопического исследования биоматериала, полученного методом отпечатка или соскоба с очагов поражения.
Ключевыми подтверждающими признаками является выявление мицелия или характерных колоний дрожжеподобных грибов.
Используют также культуральный метод, позволяющий получить достаточное для изучения количество гриба и достоверно определить тип возбудителя.
Обследование пациента с рецидивирующими и особенно прогрессирующими грибковыми дерматитами должно включать выявление фоновых и предрасполагающих факторов.
Для этого назначаются биохимический анализ крови для определения уровня глюкозы, при необходимости проводят сахарную нагрузку. Обязательным является и исследование на ВИЧ.
Врач также тщательно анализирует все получаемые пациентом препараты, назначенные врачами различных специальностей и принимаемые самовольно. Уточняются гигиенические моменты и наличие профессиональных вредностей.
Как лечить грибковый дерматит
Лечение грибкового дерматита начинают только после лабораторного подтверждения этиологии заболевания. При этом назначаются протимикотические средства местного и системного действия, что позволяет воздействовать на возбудителя во всех слоях кожи.
Выбор основного препарата производят с учетом вида гриба и его чувствительности. Врач может рекомендовать прием средства с широким спектром действия или оказывающего влияние лишь на определенных возбудителей.
Учитывая достаточно высокую потенциальную токсичность антимикотиков, не стоит нарушать рекомендованную схему приема, самовольно заменять медикамент или принимать какие-то дополнительные средства от грибкового дерматита.
Для подавления аллергических реакций назначаются антигистаминные препараты. Также по возможности отменяются средства, способствующие поддержанию грибковой инфекции: кортикостероиды, антибиотики. Обязательно корректируются выявленные нарушения углеводного обмена. Родителей обучают принципам ухода за кожей младенцев.
Профилактика
Профилактика грибковых дерматитов включает устранение всех предрасполагающих факторов. Особое значение имеют точное соблюдение рекомендаций врача при проведении антибиотикотерапии, коррекция уровня сахара в крови, рациональный уход за кожей, отказ от продолжительного применения топических глюкокортикостероидных средств.
Самоизлечение от грибкового дерматита встречается нечасто. Но грамотная комплексная терапия вкупе с устранением фоновых и предрасполагающих факторов способны избавить пациента от заболевания.
Но не следует забывать, что перенесенная микотическая инфекция не приводит к формированию иммунитета, к тому же невозможно оградить человека от контакта с патогенными и условно-патогенными грибами.
Поэтому при формирований благоприятных условий возможно повторное развитие заболевания.
Источник: https://BellaEstetica.ru/dermatologiya/gribkovyj-dermatit.html
Кандидозный дерматит, его проявления и способы лечения
Содержание:
- Кратко про болезнь
- Причины
- Симптомы
- Лечение
- Заключение
Воспаление кожных покровов – распространённое заболевание, возникающее у людей в независимости от возраста и статуса. Существует множество видов аллергической реакции. Одним из распространённых является кандидозный тип дерматита. Образовывается у малышей на первом году. Своевременное определение недуга составляет половину лечения, полпути выздоровления.
Кратко про болезнь
Заболевание вызвано грибковой инфекцией. Возникает у маленьких детей впоследствии не достаточной личной гигиены. Чаще всего кандидозный дерматит образовывается у детей младенческого возраста. Приносит массу дискомфортных ощущений. Ребенок постоянно капризничает, отказывается от пищи. Лечение сложное, длительное.
Дабы уберечь человека от воспаления кожных покровов следует регулярно проверять зудящие участки дермы, обращать внимание на поражения. Стоит обратиться к доктору за советом. Диагностика должна определить наличие болезни. После изучения болезни назначается лечение.
Специалист должен подробно объяснить правила ухода за поврежденным эпидермисом. Профилактические меры выполняются строжайшим способом, требует особого внимания. От правильности выполнения зависит скорость выздоровления. Думайте, прежде всего, о состоянии здоровья.
[quads id=»1″]
Причины
Часто воспаление кожного покрова данного типа возникает у новорождённых. Кандидозный пеленочный дерматит следует считать более распространённым.
Образовывается из-за ряда причин:
- долгое пребывание в фекалиях;
- повышение температуры тела;
- повышенная влажность;
- плохая гигиена;
- наличие дрожжеподобных грибков;
- обильный приём антибиотиков;
- генетическая предрасположенность.
Обычно кандидозный пеленочный дерматит возникает из-за плохого ухода матери за малышом. Отсюда долгое пребывание в испражнениях. Новорожденные дети носят подгузники. Удобный способ, облегчающий мамам жизнь. Не надо много стирать, достаточно снять памперс, помыть ребенка, одеть новый.
Занимает не больше пятнадцати минут. Неопытные молодые мамы не умеют нужным образом обращаться, ухаживать за малышом. Часто дитя пребывает в собственных испражнениях долгое время. Токсины, находящиеся в желудочно-кишечном тракте выходят наружу.
Длительное проведение в неприятной среде провоцирует кандидозный пеленочный дерматит.
Причиной возникновения заболевания может стать повышенная температура тела, дающая грибковой инфекции отличную среду для развития. При отсутствии нормальной температуры понижается иммунитет. В определенном месте происходит воспалительный процесс, провоцирующий не нормальную теплоту тела.
Теплая среда, пониженный иммунитет – хороший очаг для развития разнообразных инфекционных болезней. Нередко на коже происходят высыпания различного рода. Частое явление кандидозный пеленочный дерматит. При капризах малыша стоит проверить нормальность функционирования организма, осмотреть на наличие воспалительных процессов.
Применить меры, устраняющие неприятные симптомы.
Фактор, влияющий на развитие недуга – повышенная влажность. Дом должен регулярно проветриваться. Влажная уборка должна осуществляться два раза в неделю. В начале недели, в конце.
Следует отстранить малыша от долгого пребывания в памперсах. Кожа три часа в день должна дышать. Невозможность проветривания сделает из нежной, бархатной кожи младенца жесткую, огрубевшую, в высыпаниях дерму.
Повышенная температура в доме провоцирует потение. Впоследствии возникает потница.
В желудке у ребенка при испражнении могут находиться дрожжеподобные грибки, образовывавшие инфекционное заболевание различного типа. Малыш может являться носителем, не чувствующим симптомов воспалительного процесса.
Пройдя инкубационный период, развивающийся грибок под воздействием внешних факторов перерастает в кандидозный пеленочный дерматит.
Проявляясь постепенно в виде определенных симптомов, спустя пару недель возникает полной мерой.
Младенцы подвержены разнообразным болезням. Часто возникают острые респираторные инфицирования.
Сильное повышение температуры тела, устранения обильного кашля, насморка купируется приёмом антибиотиков, не вредящих организму малыша.
Обильное лечение медикаментозным средствами вызывает развитие грибковой инфекции. Антибиотики содержат вещества, распространяющие кандидозный дерматит у детей, взрослых.
Вылечить нельзя генетическую предрасположенность к воспалению кожного покрова. Можно предугадать причину, фактор воздействующий на малыша в течении всей жизни по примеру родителей. Чаще всего передается по материнской линии. Контакт женщины с ребенком происходит длительное время. Дитю передаются черты маминого характера, болезни. По отцовской линии маловероятно передача недуга.
Симптомы
Болезнь кандидозный пеленочный дерматит имеет легко указывающие симптомы:
- Покраснение.
- Жжение.
- Зуд.
Покраснение образовывает сильное жжение, зуд. Симптомы возникают на половых органах, на месте нахождения подгузника. Становится затруднительным испражнение, подымается высокая температура. Покраснения могут достигать территории спины, животика.
Жжение приносит дискомфорт, сильные болевые ощущения. Малыш становится беспокойным. Может произвести отказ частичный отказ от пищи. Характеризуется слабостью, сонливостью, плохим самочувствием.
Зудит пораженный участок постоянно. Дитя становится нервным. Неприятные ощущения приносят массу дискомфорта. Ребенок плохо спит, зудящая кожа не даёт нормально отдохнуть, поиграть. Сложно объяснить малышу, не трогать поражённый участок кожи, не плакать. Возникающие симптомы на восьмом месяце жизни не дают спокойно жить маленькому, родителям.
Симптоматика заболевания делится на несколько этапов. Первый этап имеет название «начальный». Появляется первый зуд, первоначальные покраснения. Проблема сильно не беспокоит, пока среда обитания не становится лучше.
Далее происходит трение памперсов с местом расположения. Неподходящий размер, синтетический материал вызывает аллергическую реакцию. Симптоматика более выражена, имеет сильные болевые ощущения. Натирание происходит между ног, образуя волдыри. Папулы лопаются, оставляя мокрые места. Пораженные участки покрываются коркой, начинающей зудеть. Этап повторяется по кругу.
Третий этап ярко обозначает кандидозный пеленочный дерматит. Покраснение, зуд распространяются на половые органы, ноги, живот, спину. Испражнение приносит боль. Повреждённые ткани сильно жгут. Возникает повышенная температура, малыш не спит, практически не ест. Самая сложная, опасная форма болезни.
Лечение
Лечить кандидозный пеленочный дерматит следует медикаментозными, профилактическими методами. Устранить кандидозный дерматит у детей с помощью не гормональных мазей, разрешающих применять по истечению четырёх месяцев. Средства сделаны на основе трав.
Лечение не вызывает аллергической реакции, различных побочных действий. Любые препараты стоит наносить не больше трёх раз в день. Малое количество мазей можно использовать устраняя кандидозный дерматит у грудничков. Организм хрупкий, реакция на лекарство может быть непредсказуемой.
Отдельные виды гелей разрешается наносить лишь по истечению года. Редкие случаи препаратов можно использовать по истечению четырёх месяцев жизни младенца. Проще вылечить кандидозный дерматит у взрослых. Не требуется особый подбор препаратов. Некоторые ограничения ставят в рамки выбор препарата.
Часто использование лекарств не вызывает проблем.
Вылечить кандидозный дерматит у грудничков можно устранить, применяя профилактические меры. Следует менять подгузники не меньше семи раз в день. Внимательно проверять наличие испражнений.
При купании кандидозный дерматит у грудничков лечат легким раствором марганцовки. Разбавив воду комнатной температуры, следует в ванну добавить стакан марганцовки. Далее нужно искупать ребенка.
После ванны, промойте теплой проточной водой.
Устраняя кандидозный дерматит у грудничков, не следует после купания тереть пораженные места. Нужно убрать влагу промакивающими движениями. Дайте малышу подышать, побыть голышом. Тело должно дышать.
Пара часов воздушных ванн принесут определённую пользу. Попробуйте сменить подгузники. Возникшая аллергическая реакция может являться на материал памперсов.
Поменяв марку, болезнь потихоньку начнёт проходить.
Любое проявление недуга требует особого внимания, обследования. Правильная личная гигиена поможет избежать неприятных походов по больницам, обеспечив здоровье ребенку, крепкие нервы родителям. Регулярное обследование не будет лишним. В младенческом возрасте следует постоянно проходить врачей.
(2
Источник: https://boleznikogi.com/kandidoznyj-dermatit-ego-proyavleniya-i-sposoby-lecheniya
Кандидозный дерматит: лечение, симптомы, причины, профилактика
Воспаление кожи может возникнуть у любого человека: ребенка и взрослого, с хорошим иммунитетом и плохим. Кандидозный дерматит – это разновидность аллергической реакции. Появляется он у годовалых детей. Если вовремя заметить и принять меры, то процесс лечения займет гораздо меньше времени.
Причиной болезни являются грибковые образования. Если недостаточно следить за гигиеной ребенка, это может отразиться на его коже – он заболеет кандидозным дерматитом. Данная болезнь характеризуется неприятными ощущениями.
Из-за них ребенок может плакать, отказываться от еды. Лечить ребенка придется сложно и долго.
Чтобы не развивались кожные болезни и быстро их вылечить, надо следить за зудящими местами на коже, если такие имеются, то надо проконсультироваться с дерматологом.
Причины кандидозного дерматита
Кандидозный дерматит обычно развивается у годовалых детей. Пеленочный дерматит – самый распространенный вид кандидозного дерматита.
Причинами болезни являются:
- Длительное нахождение в фекалиях.
- Повышенная температура тела.
- Несоблюдение гигиены.
- Развитие дрожжеподобных грибков.
- Длительный прием антибиотиков.
- Генетическая предрасположенность.
В основном причина заболевания детей кандидозным дерматитом в том случае, если мать не заботилась о гигиене ребенка или плохо соблюдала ее. Если дети носят подгузники и долго пребывают в фекалиях, но этот облегчающий мамам задачу предмет может стать причиной болезни ребенка.
Памперс не требует стирки, с ним и ребенком становится гораздо проще: можно просто снять подгузник и выкинуть его, а ребенка помыть. Но те, кто не имел опыта в обращении с годовалым ребенком до этого времени, могут надолго оставить ребенка в собственных испражнениях. Токсины, которые до этого были в системе ЖКТ, вышли наружу, а воздействуя на кожу ребенка, они оказывают негативное влияние.
Повышенная температура тела обеспечивает благотворный микроклимат для грибковых клеток, вследствие они развиваются и размножаются, вызывая кандидозный дерматит.
А нарушивающийся в период отклонений температуры от нормы иммунитет является причиной ослабления организма, поэтому он становится более подверженным влиянию грибка.
Высокая температура и низкий иммунитет становятся для грибка очагом развития.
Симптомы кандидозного дерматита
Симптоматика кандидозного дерматита:
- Покраснение кожи.
- Зуд и жжение.
- Локализация симптомов: половые органы (там находятся подгузники). Пациенту становится тяжело ходить в туалет, у него часто поднимается температура тела. Болезнь может расшириться в области поражения до спины и живота, очаги болезни сильнее зудят и жгут. Ребенку это приносит массу неприятных ощущений, из-за чего он может начать капризничать, плакать, отказаться от еды, станет слабым и сонливым. Зуд у пациента не прекращается. Ребенок становится нервным из-за того, что не может нормально отдохнуть из-за постоянного зуда.
Симптомы проявляются последовательно. Сначала появляется небольшой зуд, кожа начинает краснеть. Ребенок волнуется на данном этапе не сильно, но постепенно симптомы усиливаются.
У ребенка памперсы только ухудшают ситуацию, они натирают кожу, синтетический состав подгузников вызывает сильные покраснения. Симптомы выражаются сильнее, заболевание приносит боль. Между ногами натирается кожа и появляются волдыри.
Затем волдыри вскрываются и жидкость из них выходит. Места с ними грубеют, покрываются коркой, затем снова зудят.
Самый последний этап называется пеленочным дерматитом. При нем увеличивается область поражения: зуд переходит на половые органы, живот и спину. Больной не может ходить в туалет, повышается температура тела, ребенок перестает спать и есть. Доводить до данной стадии своего ребенка – очень опасно.
Фото симптомов кандидозного дерматита у взрослых и ребенка, детей, грудничков на лице, руках можете просмотреть в специальном разделе на странице.
Кандидозный дерматит у ребенка
Кандидозный дерматит обычно развивается у детей, если мама ребенка недостаточно соблюдает правила гигиены ребенка. Заболевание развивается быстрее, если кормить ребенка смесями, редко менять его подгузник, лечить антибиотиками.
Это не значит, что подгузники надевать детям нельзя. Достаточно чаще снимать их и оставлять ребенка без памперса, чтобы кожа дышала. Покраснение на коже у ребенка может появиться из-за неподходящего подгузника, поэтому можно сменить фирму и найти другой вариант. Чаще всего заболевают кандидозным дерматитом дети от шести до девяти месяцев.
Кандидозный дерматит у взрослого
Взрослые люди заражаются кандидозным дерматитом через предметы, которыми пользуются многие люди, при контакте с животными. Если часто принимать антибиотики, при наследственной предрасположенности заражение происходит быстрее.
Чаще всего заболевают те люди, у которых есть проблемы с дефекацией. При болезнях с таким симптомом взрослым людям приходится носить подгузник, из-за которого кожа контактирует с испражнениями, и начинается воспалительный процесс.
Лечение кандидозного дерматита
Лечение кандидозного дерматита должно происходить под надзором врача. Рекомендуется проводить его только медикаментозно, после излечение следовать мерам профилактики. У грудничков кандидозный дерматит лечится негормональными препаратами, которые можно применять детям от 4-х месяцев.
К негормональным препаратам относятся мази, крема и другие формы средств с натуральным составом. В них входят различные растения и лекарственные вещества. Так как состав природный, он редко вызывают аллергическую реакцию, не имеет противопоказаний и побочных эффектов.
Детям данные средства надо наносить 2-3 раза в день. Лекарства, даже с натуральным составом, сильно воздействуют на организм ребенка, а любое средство при неправильном использовании может причинить вред ребенку. Некоторые крема можно наносить детям от одного года. Некоторые препараты можно применять от четырех месяцев.
Следует учитывать, что кандидозный дерматит у ребенка можно вылечить даже без лекарственных препаратов, но соблюдая все меры профилактики.
Меньше проблем с выбором лекарства при лечении кандидозного дерматита у взрослых. Здесь можно не учитывать возраст и подбирать лекарство по эффективности. Можно применять народные средства. Кроме того, если заболевание соблюдается осложнениями, надо лечиться комплексной терапией, которая включает разные формы лекарственных средств.
Обратитесь к лечащему врачу за лечением кандидозного дерматита у детей и взрослых.
Лечение кандидозного дерматита народными средствами
Народные средства можно использовать только в качестве дополнения к основному рецепту. Перед использованием любого рецепта надо проконсультироваться с врачом, особенно в том случае, когда ребенку не больше года и к нему нужен особенный подход.
Выбирают средства антисептические, снимающие воспаления.
К таким относится аптечная ромашка. Ее добавляют в ванну. Ромашка продается в высушенном виде в любой аптеке. В кипятке надо настаивать ромашку в течение часа. Затем вылить в обычную ванну и помыть в ней ребенка или помыться самому взрослому. Ромашка снимает воспаление, покраснение.
Хорошо работает в снятии симптомов обычный овес. Надо его тщательно измельчить и залить литром кипятка. Данную смесь следует варить около пятнадцати минут на медленном огне, затем, как и ромашку, добавить в ванну. Овес отлично снимает зуд и жжение.
Кроме овса и ромашки широко используются высушенные травы: календула, череда, мята. Перед использованием любой травы надо узнать, есть ли у пациента аллергическая реакция на нее. Если она имеется, то лечиться растением строго запрещено, это может только ухудшить ситуацию.
Лечение кандидозного дерматита медикаментозными средствами
Взрослым людям дерматологи советуют лечиться комплексно. В первую очередь выписываются антибиотики по типу Нистатиновой мази, препарата Леворин. Кроме этого, используются средства для наружного применения: мази, гели, крема и спреи.
Самые широко распространенные препараты это Кетоконазол и Итраконазол. Их применять надо пару раз в день ежедневно. Длительность лечения обычно составляет две недели. Если пациента имеются заболевания с хроническим характером, то допускается совмещать обе схемы лечения.
Для ускорения выздоровления прописываются витамины, а также врач рекомендуется придерживаться диеты без сладкого и мучного.
Профилактика кандидозного дерматита
Маленькие дети гораздо тяжелее переносят кандидозный дерматит. Взрослые могут самостоятельно позаботиться о том, что их беспокоит, но вот за ребенком нужен большой уход. Чтобы ребенок не заболел кандидозным дерматитом, надо соблюдать меры профилактики:
- Минимум шесть раз в день менять подгузник. Перед сменой надо хорошо протереть кожу ребенка, чтобы на ней не было ничего лишнего. Из подгузников надо выбирать те, которые не вызывают аллергию. Ребенка надо чаще подмывать.
- Ребенок не должен постоянно быть в подгузнике. Если погода теплая, или жарко дома, не надо надевать много одежды на ребенка. Можно одеть его в легкий костюм, если на улице немного прохладно, укутать ребенка в плед. При возможности не надевайте подгузник.
- Пеленки не должны быть мокрыми. Они должно быть полностью высушенными.
- Надо лучше следить за ребенком, имеются ли в памперсе испражнения.
- При купании у грудных детей кандидозный дерматит лечится марганцовкой, для чего в ванну добавляют около стакана средства. После принятия ванны ребенка надо сполоснуть чистой теплой водой.
- Пораженные места у ребенка должны быть сухими и чистыми. Если оставлять ребенка на пару часов в день без подгузника, это станет отличной мерой профилактики.
- При появлении покраснений на коже ребенка попробуйте сменить фирму памперсов – возможно, дело в этом.
Мерой профилактики для взрослого является тщательное соблюдение личной гигиены. Помимо этого, нельзя долго принимать антибиотики. Их должен назначать и определять схему лечения только лечащий врач. Если лечить болезнь самостоятельно, можно только навредить организму, поэтому при появлении симптомов кандидозного дерматита надо обращаться к врачу.
Источник: https://www.dermatit.net/dermatit/kandidoznyj-lechenie-simptomy/

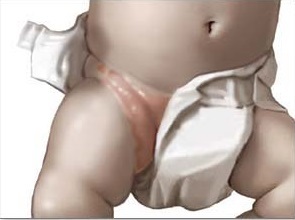 Чаще всего развивается у грудных детей, но им могут заболеть и взрослые люди, особенно лежачие больные. В группе повышенного риска новорожденные девочки и дети, находящиеся на искусственном вскармливании. В повседневном обиходе болезнь называют пеленочный дерматит.
Чаще всего развивается у грудных детей, но им могут заболеть и взрослые люди, особенно лежачие больные. В группе повышенного риска новорожденные девочки и дети, находящиеся на искусственном вскармливании. В повседневном обиходе болезнь называют пеленочный дерматит.